0~35月为婴幼儿期,是儿童生长发育的关键时期,也是睡眠问题的高发时期。此月龄段婴幼儿主要生活环境为家庭,受父母和家庭环境因素影响最大。睡眠问题是婴幼儿常见的发育行为问题,也是父母在儿童保健门诊咨询最多的问题之一。婴幼儿睡眠问题不仅对自身的身心健康与生长发育有负面影响[1-3],而且可能影响养护人的睡眠质量和心理健康[4-6]。研究显示,婴幼儿睡眠不足、夜醒与母亲抑郁有关[7]。反之,养护人的睡眠状况、心理健康、养育照护行为也是影响婴幼儿睡眠的重要因素[8-10]。研究证实母亲产后抑郁可通过多种途径阻碍婴幼儿健康发展[11-13]。近年来,国内城市地区父亲参与婴幼儿养育照护的趋势正日渐显现。但以往研究关注的养护人多为母亲,并且大多关注婴儿出生一年内母亲的抑郁情绪和睡眠状况,对父亲及幼儿期的相关情况关注较少。因此,本研究旨在了解北京市0~35月龄婴幼儿父母的睡眠质量和抑郁现状,探讨父母睡眠不良、抑郁情绪与婴幼儿睡眠问题之间的关联,为今后婴幼儿睡眠问题的健康教育和早期干预提供科学依据。
对象与方法
一、研究对象
依托中国疾病预防控制中心妇幼保健中心睡眠调查项目,采用三阶段分层随机抽样调查方法,选取北京市经济发展处于中等水平的2个区:东城区和大兴区,每区随机选取2个街道或乡镇,按年龄(0~1月龄、2~3月龄、4~5月龄、6~7月龄、8~9月龄、10~11月龄、12~17月龄、18~23月龄、24~29月龄、30~35月龄)分组采取抽签方式随机抽取北京市常住婴幼儿。排除标准:出生时有窒息、产伤等先天性疾病;近两周患有疾病(如肠痉挛、胃食管反流、严重湿疹、感冒、腹泻等)或传染病。在家长知情同意的情况下进行问卷调查,于2021年6月至7月发放问卷1 344份,回收问卷1 344份(100%),其中有效问卷1 328份(98.8%)。本研究选取答卷人为父母的1 287例进行分析。本研究由中国疾病预防控制中心妇幼保健中心立项并通过伦理审查委员会批准(FY2021-06)。
二、研究方法
1.一般情况:调查儿童基本信息,包括儿童性别、月龄、父母文化程度、家庭结构及家庭平均月收入等一般情况。
2.婴幼儿睡眠情况:采用简明婴儿睡眠问卷(Brief Infant Sleep Questionnaires,BISQ)[14]评估过去1周内婴幼儿的睡眠情况,包括夜间睡眠时间、白天睡眠时间、夜醒次数、夜醒时间、夜间睡眠开始时间、夜间入睡潜伏期、入睡方式、睡眠地点、睡眠姿势等。该量表有良好的信效度,是国家卫生行业标准《0岁~5岁儿童睡眠卫生指南》[14]中推荐用于婴幼儿睡眠评估的工具。根据上述《0岁~5岁儿童睡眠卫生指南》[14],本研究婴幼儿入睡困难是指夜间入睡潜伏期>20 min;睡眠时间不足是指1天24 h总睡眠时间在0~3个月<13 h、4~11个月<12 h、12~35个月<11 h;睡眠质量不良是指夜醒次数在0~3个月≥4次,4~11月≥3次,12~35月 ≥2次;睡觉有困难是指父母认为孩子在睡觉总体上存在困难。
3.父母睡眠情况:采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)[15]评估父母最近1个月的睡眠质量,该量表是国内外常用的成人睡眠评估工具,有良好的信效度。包括主观睡眠质量、睡眠潜伏期、睡眠持续性、睡眠效率、睡眠障碍、催眠药物使用及日间功能障碍7个成份。每个成份按0~3 等级计分,PSQI 总分越高,表示睡眠质量越差。本研究以PSQI总分>7 分为睡眠不良。
4.父母抑郁情况:采用流调中心抑郁量表(Center for Epidemiologic Studies Depression Scale,CES-D)[16]评估父母1周内抑郁症状。该量表共20 题,按0~3 等级计分,原作者推荐使用16分作为可能存在抑郁问题的分界值。本研究以CES-D总分≥16分为情绪抑郁。
5.质量控制:本研究现场调查前,对研究人员进行规范培训,培训结束后进行预实验,项目负责人和数据管理人员负责整个研究进度和质量控制。
6.统计学处理:采用SPSS 20.0软件进行数据分析。连续性变量以![]() 表示,分类变量用率(%)描述,组间差异采用χ2检验。采用Logistic回归分析父母睡眠不良、抑郁情绪对儿童睡眠问题的影响,以P<0.05 为差异有统计学意义。
表示,分类变量用率(%)描述,组间差异采用χ2检验。采用Logistic回归分析父母睡眠不良、抑郁情绪对儿童睡眠问题的影响,以P<0.05 为差异有统计学意义。
结 果
一、父母睡眠质量和抑郁状况
1.睡眠质量:本研究父母PSQI总分平均为(4.3±2.8)分,睡眠不良(PSQI>7分)检出率为15.8%(203/1 287)。睡眠质量的7个因子中,睡眠障碍因子的异常率最高(74.6%,960/1 287),其次为主观睡眠质量因子(68.3%,879/1 287),其中自觉睡眠质量差或很差占18.2%(234/1 287);第三为日间功能障碍因子(63.9%,822/1 287),其中在日间保持清醒和精力充足上困难大或很大占30.4%(392/1 287);第四为睡眠潜伏期因子(63.2%,814/1 287),其中入睡困难大或很大占13.0%(168/1 287);第五为睡眠时间因子,即睡眠时间不足7 h的比例为44.1%(568/1 287);第六为睡眠效率因子,即睡眠效率 ≤85%的比例为34.3%(441/1 287);睡眠药物使用因子的异常率最低,使用药物助眠的比例为2.2%(28/1 287)。父母睡眠质量因子的异常情况见表1。
表1 父母睡眠质量7个因子的异常情况[N=1 287,例(%)]
Table 1 Abnormal status of 7 factors for sleep quality in parents[N=1 287,n(%)]
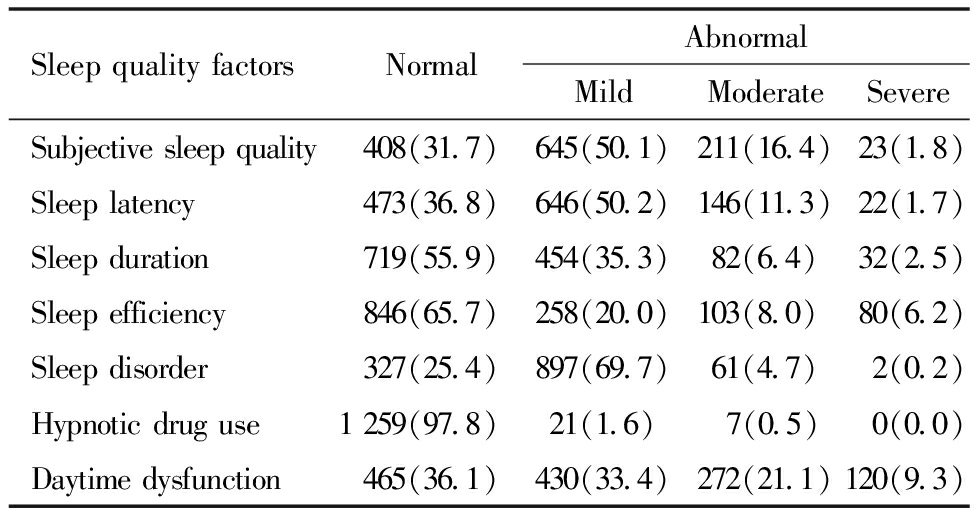
SleepqualityfactorsNormalAbnormalMildModerateSevereSubjectivesleepquality408(31.7)645(50.1)211(16.4)23(1.8)Sleeplatency473(36.8)646(50.2)146(11.3)22(1.7)Sleepduration719(55.9)454(35.3)82(6.4)32(2.5)Sleepefficiency846(65.7)258(20.0)103(8.0) 80(6.2)Sleepdisorder327(25.4)897(69.7)61(4.7)2(0.2)Hypnoticdruguse1259(97.8)21(1.6)7(0.5)0(0.0)Daytimedysfunction465(36.1)430(33.4)272(21.1)120(9.3)
父母睡眠不良在不同地区、儿童月龄、文化程度中的分布差异有统计学意义(P均<0.05),即城市地区、儿童月龄越小、文化程度越高的父母睡眠不良的比例越高。见表2。
表2 父母睡眠不良和抑郁情绪及婴幼儿睡眠问题的分布[例(%)]
Table 2 Distribution of poor sleep and depression in parents and sleep problems in children[n(%)]
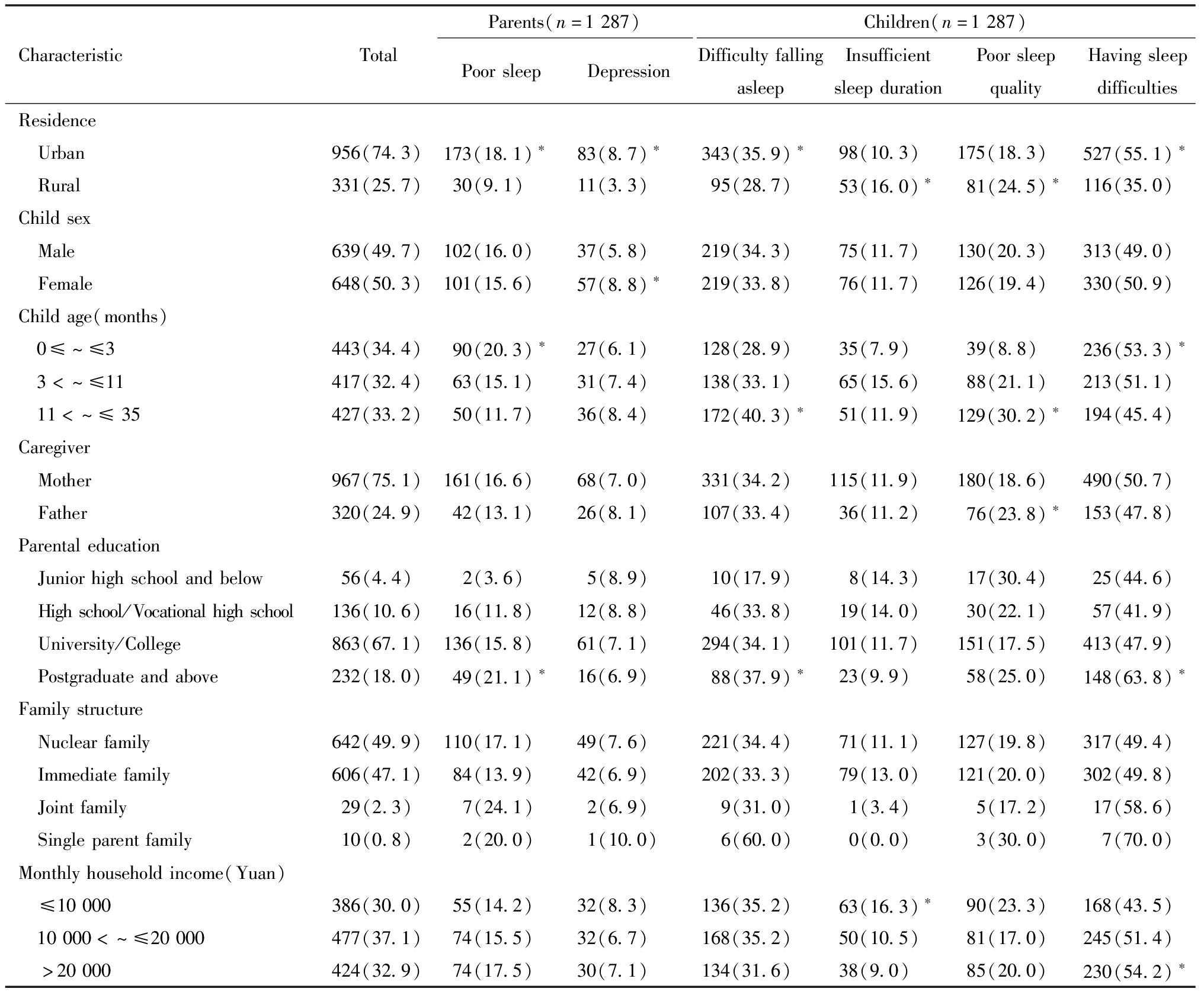
CharacteristicTotalParents(n=1287)PoorsleepDepressionChildren(n=1287)DifficultyfallingasleepInsufficientsleepdurationPoorsleepqualityHavingsleepdifficultiesResidence Urban956(74.3)173(18.1)∗83(8.7)∗343(35.9)∗98(10.3)175(18.3)527(55.1)∗ Rural331(25.7)30(9.1)11(3.3)95(28.7)53(16.0)∗81(24.5)∗116(35.0)Childsex Male639(49.7)102(16.0)37(5.8)219(34.3)75(11.7)130(20.3)313(49.0) Female648(50.3)101(15.6)57(8.8)∗219(33.8)76(11.7)126(19.4)330(50.9)Childage(months) 0≤^≤3443(34.4)90(20.3)∗27(6.1)128(28.9)35(7.9)39(8.8)236(53.3)∗ 3<^≤11417(32.4)63(15.1)31(7.4)138(33.1)65(15.6)88(21.1)213(51.1) 11<^≤35427(33.2)50(11.7)36(8.4)172(40.3)∗51(11.9)129(30.2)∗194(45.4)Caregiver Mother967(75.1)161(16.6)68(7.0)331(34.2)115(11.9)180(18.6)490(50.7) Father320(24.9)42(13.1)26(8.1)107(33.4)36(11.2)76(23.8)∗153(47.8)Parentaleducation Juniorhighschoolandbelow56(4.4) 2(3.6)5(8.9)10(17.9) 8(14.3)17(30.4)25(44.6) Highschool/Vocationalhighschool136(10.6)16(11.8)12(8.8)46(33.8)19(14.0)30(22.1)57(41.9) University/College863(67.1)136(15.8)61(7.1)294(34.1)101(11.7)151(17.5)413(47.9) Postgraduateandabove232(18.0)49(21.1)∗16(6.9)88(37.9)∗23(9.9)58(25.0)148(63.8)∗Familystructure Nuclearfamily642(49.9)110(17.1)49(7.6)221(34.4)71(11.1)127(19.8)317(49.4) Immediatefamily606(47.1)84(13.9)42(6.9)202(33.3)79(13.0)121(20.0)302(49.8) Jointfamily29(2.3) 7(24.1)2(6.9) 9(31.0) 1(3.4) 5(17.2)17(58.6) Singleparentfamily10(0.8) 2(20.0)1(10.0) 6(60.0) 0(0.0) 3(30.0) 7(70.0)Monthlyhouseholdincome(Yuan) ≤10000386(30.0)55(14.2)32(8.3)136(35.2)63(16.3)∗90(23.3)168(43.5) 10000<^≤20000477(37.1)74(15.5)32(6.7)168(35.2)50(10.5)81(17.0)245(51.4) >20000424(32.9)74(17.5)30(7.1)134(31.6)38(9.0)85(20.0)230(54.2)∗
Comparison between groups,*P<0.05
2.抑郁情绪:本研究父母CES-D总分平均为(6.5±6.0)分,抑郁情绪(CES-D ≥16分)检出率为7.3%(94/1 287)。父母抑郁情绪在不同地区、儿童性别中的分布差异有统计学意义,即城市地区、女孩的父母有抑郁情绪的比例更高。见表2。抑郁情绪的检出率在父母睡眠不良组(22.7%,46/203)高于父母睡眠良好组(4.4%,48/1 084),差异有统计学意义。
二、婴幼儿睡眠状况
1.睡眠行为:本研究有65例(5.1%)婴幼儿不与父母同屋睡,有1 222名(94.9%)与父母同屋睡,其中与父母同床睡、同屋不同床睡的比例分别为60.5%和34.4%。有1 206名(93.7%)婴幼儿夜晚需安抚入睡(包括喂食、摇晃、拥抱、陪护入睡),有81名(6.3%)婴幼儿可自行入睡。
2.睡眠问题:入睡困难、睡眠时间不足、睡眠质量不良、睡觉有困难的比例分别为34.0%(438/1 287)、11.7%(151/1 287)、19.9%(256/1 287)、50.0%(643/1 287)。入睡困难在不同地区、儿童月龄、父母文化程度中的分布差异有统计学意义,表现为城市地区、月龄越大、父母文化程度越高,婴幼儿入睡困难的比例越高。睡眠时间不足在不同地区、家庭收入中的分布差异有统计学意义,表现为农村地区、家庭收入越低的婴幼儿睡眠时间不足的比例越高。睡眠质量不良在不同地区、儿童月龄、养护人中的分布差异有统计学意义,表现为农村地区、月龄越大、养护人为父亲的婴幼儿睡眠质量不良的比例越高。睡觉有困难在不同地区、儿童月龄、父母文化程度、家庭收入中的分布差异有统计学意义,表现为城市地区、月龄越小、父母文化程度越高、家庭收入越高的婴幼儿睡觉有困难的比例越高。见表2。
三、父母睡眠不良、抑郁情绪与婴幼儿睡眠问题的相关性
1.单因素分析:父母睡眠不良的婴幼儿入睡困难、睡眠时间不足、睡觉有困难的发生率均更高,组间差异均有统计学意义。父母有抑郁情绪的婴幼儿睡觉有困难的发生率更高,组间差异有统计学意义。见表3。
表3 父母睡眠不良和抑郁情绪与婴幼儿睡眠问题的单因素分析
Table 3 Univariate analysis of poor sleep and depression in parents and sleep problems in children

ParentalfactorsTotalSleepproblemsinchildren[N=1287,n(%)]DifficultyfallingasleepInsufficientsleepdurationPoorsleepqualityHavingsleepdifficultiesPoorsleep Yes 203(15.8)86(42.4)∗38(18.7)∗36(17.7)141(69.5)∗ No1084(84.2)352(32.5)113(10.4)220(20.3)502(46.3)Depression Yes 94(7.3)40(42.6)13(13.8)24(25.5)66(70.2)∗ No1193(92.7)398(33.4)138(11.6)232(19.4)577(48.4)
Comparison between the two groups,*P<0.05
2.多因素分析:以婴幼儿是否睡觉有困难作为因变量进行Logistic回归分析。在控制了儿童性别及月龄、养护人及父母文化程度、家庭结构及家庭收入因素后,农村地区(OR=2.10,95%CI:1.61~2.73)、父母睡眠不良(OR=2.23,95%CI:1.60~3.11)和抑郁情绪(OR=1.76,95%CI:1.10~2.84)均是婴幼儿睡觉有困难的危险因素(P均<0.05)。见表4。
表4 婴幼儿睡觉有困难的Logistic回归分析
Table 4 Logistic regression analysis of children with sleep difficulties
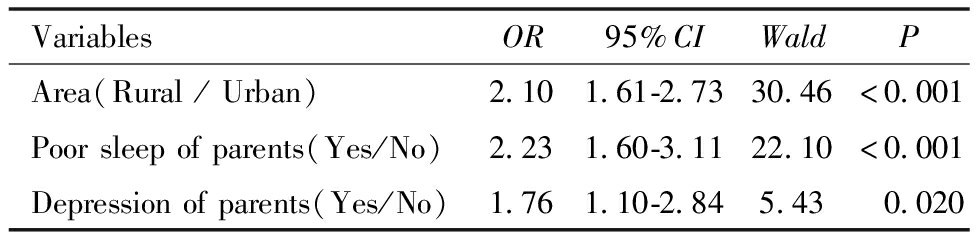
VariablesOR95%CIWaldPArea(Rural/Urban)2.101.61-2.7330.46<0.001Poorsleepofparents(Yes/No)2.231.60-3.1122.10<0.001Depressionofparents(Yes/No)1.761.10-2.845.43 0.020
Only variables entered into the equation are listed.
讨 论
充足、优质的睡眠对保持身心健康至关重要。美国睡眠医学会和睡眠研究学会推荐,成人每晚常规需要≥7 h的睡眠[17]。慢性睡眠不足可导致多种不良结局,如注意力分散、记忆力减退、认知能力及日间表现下降、抑郁情绪等[18-20]。本研究中74.6%的婴幼儿父母有不同程度的睡眠障碍,睡眠时间不足7 h占44.1%,自觉睡眠质量差或很差占18.2%,日间保持清醒和精力充足上困难大或很大占30.4%。应用PSQI评估父母睡眠质量,本研究睡眠不良检出率为15.8%,高于来自天津市社区人群(6.6%)[21]和公务员人群(13.8%)[22]的调查结果,接近北京市(16.1%)妊娠期妇女[23]的调查结果。以上结果提示,北京市婴幼儿父母睡眠状况较一般人群差,尤其应关注城市地区、孩子月龄小、文化程度高的婴幼儿父母,他们出现睡眠不良的比例更高。
近年来,人们对产后抑郁症的认识逐渐增加,以往大部分产后抑郁症的研究对象为婴儿母亲。但一些研究发现,父亲也会受到抑郁症困扰[24]。本研究婴幼儿父母的抑郁情绪检出率为7.3%,低于国内人群抑郁情绪检出率(31.6%)[25]及全国女性产后抑郁发生率(16.0%)[26],但高于北京市产后抑郁状态检出率(5.2%)[27]。本研究发现,抑郁情绪在母亲或父亲、不同儿童月龄、不同文化程度之间没有显著性差异。提示北京市部分婴幼儿的父母可能长期存在抑郁情绪,今后产后抑郁的关注对象不应仅为母亲,抑郁监测的时间也应更长。此外,本研究结果显示,抑郁情绪的检出率在父母睡眠不良组更高,提示应注意睡眠不良和抑郁情绪的相互作用和叠加影响。
本研究中婴幼儿与父母同床睡的比例为60.5%,低于国内8省市0~3岁婴幼儿与父母同床睡的比例(84.8%)[28],与全国12省市0~5岁儿童与父母同床睡的比例(62.5%)[29]相近。本研究睡眠问题中最突出的是入睡困难(34.0%),高于上海市婴幼儿的入睡困难发生率(28.5%)[30];其次是睡眠质量不良(频繁夜醒,19.9%),与上海市婴幼儿夜醒发生率(19.7%)[30]相近。此外,本研究有50.0%的父母认为孩子在睡觉上存在困难,相比于睡眠时间、入睡时间和夜醒次数等指标,此指标相对主观,可体现婴幼儿睡眠状况给父母带来的总体感受或困扰。
作为婴幼儿的健康责任人和主要照护者,父母的睡眠质量和情绪状态与孩子的睡眠问题息息相关。本研究单因素分析发现,父母睡眠不良的婴幼儿入睡困难、睡眠时间不足、睡觉有困难的比例均较高。多因素分析结果显示,父母睡眠不良和抑郁情绪均是婴幼儿睡觉有困难的危险因素。然而,应注意这种关系可能是双向的。一方面,婴幼儿的睡眠容易受到父母睡眠及情绪行为的影响。研究显示,母亲患有抑郁症的婴儿睡得更少,睡眠潜伏期更长,更有可能在夜间醒来两次或两次以上[31]。一项前瞻性队列研究结果显示,父亲抑郁、母亲产后抑郁、产后睡眠障碍以及母亲从孕晚期至产后的睡眠障碍均是婴儿睡眠障碍的危险因素,母亲孕晚期至产后的睡眠障碍可通过改变胎盘的部分基因启动子甲基化水平以及褪黑素受体和糖皮质激素受体表达来影响母亲产后睡眠,进而影响婴儿睡眠[32]。另一方面,婴幼儿的睡眠问题如频繁夜醒、难以自行入睡,可使父母睡眠时间减少、睡眠质量降低,进而影响父母情绪和心理健康。研究显示,有睡眠问题的父母,其孩子睡眠质量和情绪调节均较差[33]。德国大型人口代表性定组研究结果显示,父母睡眠时间减少和睡眠满意度降低可从第一个孩子出生持续6年之久[34]。此外,国内一项研究显示,在儿童保健门诊宣教婴儿睡眠卫生知识,可以有效促进母亲睡眠质量,改善母亲睡眠认知和睡眠养育行为,也从侧面反映出婴儿睡眠对母亲睡眠的影响,以及向父母进行睡眠宣教指导的意义[35]。
此外,本研究中居住地区也是婴幼儿睡眠问题的影响因素之一,本研究单因素和多因素分析结果不一致,可能是自变量之间存在相关性。在控制了其他变量的影响后,多因素分析结果显示,农村地区是婴幼儿睡觉有困难的危险因素,可能与农村地区获取到的宣教资源相对匮乏,更加缺少婴幼儿睡眠知识有关,今后可进一步深入探讨。
总之,婴幼儿睡眠问题与父母的睡眠质量和抑郁情绪的关联应受到更多关注和重视,应注意两者的相互影响。建议儿童保健医务人员今后在提供婴幼儿睡眠咨询或宣教时,应引导父母关注自身的睡眠和情绪状态,应用筛查量表早期识别睡眠不良和抑郁情绪,增加自我照料,积极寻求外界支持,以保障身心健康,同时促进婴幼儿睡眠和健康发展,实现两者积极的联动和最优化结局。
本研究为横断面调查,对睡眠的评估基于自我报告的回顾性问卷调查,可能会有回忆偏倚,不能有效解释父母睡眠不良和抑郁情绪与儿童睡眠问题的因果关系。今后的研究可采用体动记录仪监测等可客观评估睡眠时间和睡眠质量的方法,并应用前瞻性研究来证实因果关系。
1 Ophoff D,Slaats MA,Boudewyns A,et al.Sleep disorders during childhood:a practical review.Eur J Pediatr,2018,177:641-648.
2 江帆.重视睡眠对儿童心理健康的影响.中华儿科杂志,2023,61:385-387.
3 邓玉娇,桂一丁,林剑菲,等.婴幼儿时期睡眠片段化对儿童6岁时情绪行为问题影响的出生队列研究.中华儿科杂志,2023,61:418-424.
4 Merrill RM,Slavik KR.Relating parental stress with sleep disorders in parents and children.PLoS One,2023,18:e0279476.
5 Hiscock H,Fisher J.Sleeping like a baby? Infant sleep:impact on caregivers and current controversies.J Paediatr ChildHealth,2015,51:361-364.
6 刘敏娜,肖琳,高雪婷,等.西安市婴儿睡眠问题与母亲睡眠质量和情绪的相关性研究.中国儿童保健杂志,2012,20:790-793.
7 Gui Y,Deng Y,Sun X,et al.Early childhood sleep trajectories and association with maternal depression:A prospective cohort study.Sleep,2022,45:1-9.
8 Dias CC,Figueiredo B.Mother′s prenatal and postpartum depression symptoms and infant′s sleep problems at 6 months.Infant Ment Health J,2020,41:614-627.
9 王惠珊.睡眠养育照护行为与儿童健康.中国儿童保健杂志,2021,29:465-467.
10 刘卓娅,郭玉琴,宋娟娟,等.婴幼儿入睡方式及其对睡眠质量的影响.中国当代儿科杂志,2022,24:297-302.
11 张小甜,张悦,邓梁琼,等.母亲抑郁情绪对3月龄婴儿发育影响的关联性分析.中国儿童保健杂志,2022,30:947-951.
12 何雪梅,刘芸,苏杭,等.产后抑郁对婴幼儿心理行为及智能发育的影响.中国中西医结合儿科学,2022,14:150-153.
13 杨青,赵世能,李姝漩,等.母亲产后抑郁与婴儿早期发育关系队列研究.中国公共卫生,2018,34:559-562.
14 中华人民共和国国家卫生和计划生育委员会.中华人民共和国卫生行业标准WS/T 579-2017,0岁~5岁儿童睡眠卫生指南.http://www.nhc.gov.cn/wjw/fyjk/201710/e63c5fc4c3d74daf9f5234150c4f400a.shtml.
15 刘贤臣,唐茂芹,胡蕾,等.匹兹堡睡眠质量指数的信度和效度研究.中华精神科杂志,1996,29:103-107.
16 章婕,吴振云,方格,等.流调中心抑郁量表全国城市常模的建立.中国心理卫生杂志,2010,24:139-143.
17 Watson NF,Badr MS,Belenky G,et al.Recommended amount of sleep for a healthy adult:a joint consensus statement of the American Academy of Sleep Medicine and Sleep Research Society.Sleep,2015,38:843-844.
18 Durmer JS,Dinges DF.Neurocognitive consequences of sleep deprivation.Semin Neurol,2005,25:117-129.
19 Orze-Gryglewska J.Consequences of sleep deprivation.Int J Occup Med Environ Health,2010,23:95-114.
20 Yu W,Gong Y,Lai X,et al.Sleep duration and risk of depression:empirical evidence from chinese middle-aged and older adults.Sustainability,2023,15:5664.
21 谷岩,徐广明,尹慧芳.天津市18岁及以上社区人群睡眠质量调查.中国心理卫生杂志,2015,29:199-203.
22 钟春德,谢娟,许军,等.匹兹堡睡眠质量指数用于天津市公务员人群的信度和效度研究.天津医药,2012,40:316-319.
23 张笑童,刘珏,韩娜,等.北京市通州区1 889例孕妇睡眠障碍及其相关影响因素研究.现代预防医学,2021,48:810-814.
24 Wee KY,Skouteris H,Pier C,et al.Correlates of ante-and postnatal depression in fathers:a systematic review.J Affect Disord,2011,130:358-377.
25 杨娜婷,甘华,周旋,等.我国人群抑郁情绪检出率的Meta分析.临床精神医学杂志,2022,32:253-257.
26 姚婷,余雨枫,李佳欣,等.中国女性产后抑郁发生率及影响因素meta分析.现代医药卫生,2023,39:3510-3515.
27 于莹,刘凯波,沈汝冈,等.北京市产后抑郁状态的影响因素分析.中国妇幼健康研究,2022,33:76-82.
28 杨芳,林青敏,王广海,等.我国婴幼儿睡床方式及其对睡眠结局影响的研究.中国儿童保健杂志,2018,26:602-605,629.
29 王惠珊,黄小娜,蒋竞雄,等.中国城市0~5岁儿童睡床习惯的研究.中国儿童保健杂志,2008,16:420-422.
30 钟平莉,姜春花,李云,等.上海市0~35个月婴幼儿睡眠状况及影响因素分析.教育生物学杂志,2023,11:124-130.
31 Matenchuk BA,Tamana SK,Lou W,et al.Prenatal depression and birth mode sequentially mediate maternal education′s influence on infant sleep duration.Sleep Med,2019,59:24-32.
32 Lin X,Zhai R,Mo J,et al.How do maternal emotion and sleep conditions affect infant sleep:a prospective cohort study.BMC Pregnancy Childbirth,2022,22:237.
33 Lollies F,Schnatschmidt M,Schlarb AA,et al.Child sleep problems affect mothers and fathers differently:how infant and young child sleep affects paternal and maternal sleep quality,emotion regulation,and sleep-related cognitions.Nat Sci Sleep,2022,14:137-152.
34 Richter D,Krämer MD,Tang N,et al.Long-term effects of pregnancy and childbirth on sleep satisfaction and duration of first-time and experienced mothers and fathers.Sleep,2019,42:zsz015.
35 李正,叶亚,周文正,等.婴儿睡眠卫生教育对产妇睡眠质量和睡眠知信行的影响.实用预防医学,2020,27:25-29.