腹直肌分离(Diastasis recti abdominis,DRA)是妇女妊娠中后期及产后的常见症,妇女产后6周DRA的发生率为60.0%[1],至产后半年其发生率仍占到39%~45%[2-3],多胎、多次经产者DRA的发生率较之更高,研究表明DRA的危险因素包括剖腹产、多次妊娠、高龄妊娠、孕期体重增加过多等[4-5]。本课题组近2年临床以针刺治疗DRA确有疗效,但不同产妇DRA程度不同,针刺疗效也有差异,本研究对100例经中医针刺治疗的产后DRA产妇进行回顾,分析其DRA临床疗效的相关影响因素,为临床治疗提供科学依据。
对象与方法
一、研究对象
本研究采用分层抽样方法,将产妇按年龄、生产方式(剖腹产或自然分娩)、孕次、产次(初产或经产)分组,再在每个组进行简单随机抽样,本研究自变量数11个,样本量估算应在55~110例,无应答率以15%计算,样本数应在65~130例之间。最终选取出2022年1月—2023年1月期间,在海淀区妇幼保健院行腹部B超检查,诊断为DRA并接受中医针刺治疗的产妇100例。收集产妇年龄、产后天数、身高、体重、孕产次、生产方式、孕期体重增长、孩子胎数及初诊时腹直肌间距(inter-recti distance,IRD)等资料,数据整理后剔除部分数据遗漏者,最终确定研究对象为98例。所有产妇都知情同意并愿意参与本研究,本研究已通过本院伦理学委员会批准。
二、研究方法
1.DRA的诊断与测量:国内的研究常将DRA的诊断定义为IRD>2 cm,但未明确评估点[6]。腹直肌间距的测量方法包括指宽测量、卡尺或卷尺测量、B超测量和CT测量等[7-9],虽然指宽测量及卡尺测量方便易行,在产妇仰卧位时通过腹部触诊,摸到腹直肌边缘以手指或卡尺测量即可得出,但由于产妇产后腹部难免皮下脂肪堆积,难以避免腹直肌触诊的误差,故本研究中IRD的测量以B超结果为准,测量点包括脐环、脐上2 cm及脐下2 cm三处,任一处IRD>2 cm者,即诊断为DRA。
2.针刺治疗方法:针刺穴位选取中脘、气海、关元、中极、双天枢、双带脉;穴位局部进行常规消毒,腹部穴位中脘、气海、关元采用直刺,依据产妇胖瘦体型,进针深度约25~40 mm,使局部产生酸胀感;双侧天枢穴斜向下30°进针,进针深度约25~40 mm,并向肚脐方向捻针;双侧带脉穴向神阙方向进针,进针深度约16~25 mm,使针感向腹股沟或胁肋部放射,避免产生麻感;中极穴斜向下30°进针,进针深度约50~60 mm,以针感放射至会阴部为佳。留针20 min,每周治疗3次,共计治疗10次。
3.观察指标及疗效判定:观察指标为IRD,治疗前后均采用B超测量脐环水平、脐上2 cm及脐下2 cm三处的IRD。结合研究及相关文献制定临床疗效判定标准[10-11]:(1)显效。治疗后任一处IRD≤1 cm,或者较治疗前减少≥2 cm;(2)有效。治疗后任一处1 cm
4.统计学处理:采用SPSS 25.0软件进行统计与分析。符合正态分布的计量资料采用单因素方差分析,不符合正态分布的计量资料采用非参数秩和检验,计数资料采用卡方检验。将治疗前后IRD差值与各因素做相关性分析。采用广义线性模型分析治疗后IRD与各相关因素的联系,以治疗后IRD为因变量,治疗前IRD为控制变量,年龄、身高、体重、BMI、产后时间、孕期体重增长、孕次、产次、生产方式、孩子出生胎数等为自变量。P<0.05表示差异具有统计学意义。
结 果
一、DRA产妇疗效的因素分析
98例DRA产妇按疗效分为3组:显效组33例,有效组58例,无效组7例。产妇的孕次、脐环处、脐上2 cm处及脐下2 cm处的IRD初始值与疗效存在统计学关联(P<0.05)。
表1 DRA产妇疗效的各相关因素分析
Table 1 Analysis of various related factors for the efficacy of DRA in parturients
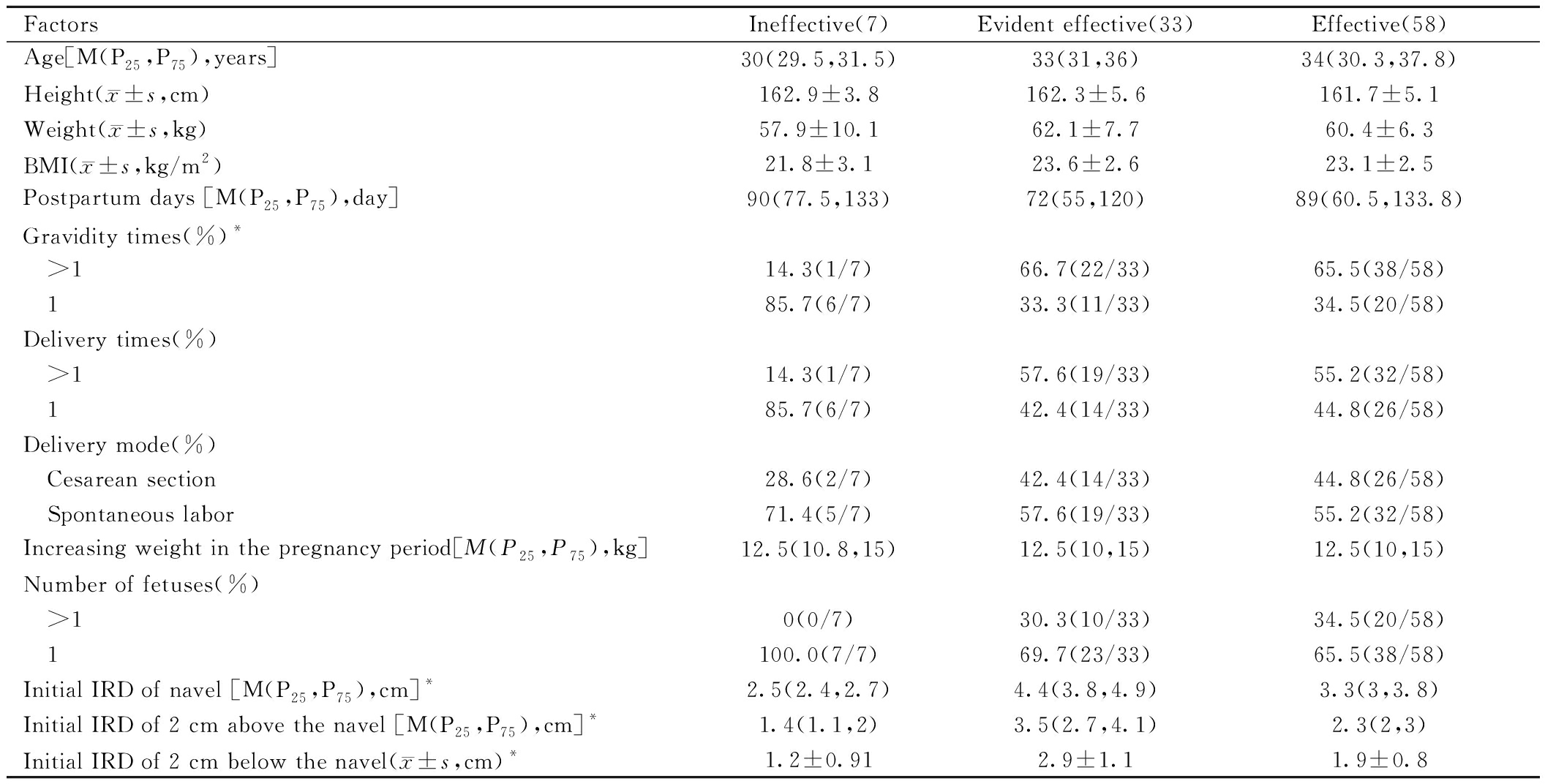
FactorsIneffective(7)Evident effective(33)Effective(58)Age[M(P25,P75),years]30(29.5,31.5)33(31,36)34(30.3,37.8)Height(x±s,cm)162.9±3.8162.3±5.6161.7±5.1Weight(x±s,kg)57.9±10.162.1±7.760.4±6.3BMI(x±s,kg/m2)21.8±3.123.6±2.623.1±2.5Postpartum days [M(P25,P75),day] 90(77.5,133)72(55,120)89(60.5,133.8)Gravidity times(%)* >114.3(1/7)66.7(22/33)65.5(38/58) 185.7(6/7)33.3(11/33)34.5(20/58)Delivery times(%) >114.3(1/7)57.6(19/33)55.2(32/58) 185.7(6/7)42.4(14/33)44.8(26/58)Delivery mode(%) Cesarean section28.6(2/7)42.4(14/33)44.8(26/58) Spontaneous labor71.4(5/7)57.6(19/33)55.2(32/58)Increasing weight in the pregnancy period[M(P25,P75),kg]12.5(10.8,15)12.5(10,15)12.5(10,15)Number of fetuses(%) >10(0/7)30.3(10/33)34.5(20/58) 1100.0(7/7)69.7(23/33)65.5(38/58)Initial IRD of navel [M(P25,P75),cm]*2.5(2.4,2.7)4.4(3.8,4.9)3.3(3,3.8)Initial IRD of 2 cm above the navel [M(P25,P75),cm]*1.4(1.1,2)3.5(2.7,4.1)2.3(2,3)Initial IRD of 2 cm below the navel(x±s,cm)*1.2±0.912.9±1.11.9±0.8
Note: *P<0.05
二、DRA产妇疗效与各因素的相关性分析
将各因素与治疗前后三处IRD变化差值分别做相关性分析,孕次与脐环处IRD变化有明显相关性(P<0.05),产妇体重和产次与脐下2 cm处IRD变化具有明显相关性(P<0.05)。
三、治疗后三处IRD的影响因素回归分析
根据脐环处治疗后IRD与各因素的广义线性模型分析,产次>1次的产妇治疗后IRD数值较初产妇大(回归系数B=0.41>0),提示初产妇的疗效较好;剖腹产的产妇治疗后IRD数值较自然分娩的产妇大(回归系数B=0.28>0),提示自然分娩的产妇疗效更好;多胎产妇治疗后IRD低于单胎产妇(回归系数B=-0.30<0),提示多胎产妇疗效较单胎更好,差异均具有统计学意义(P均<0.05)。根据脐上2 cm及脐下2 cm处治疗后IRD做广义线性模型分析,各影响因素均未见明显统计学关联(P<0.05)。
表2 DRA产妇IRD变化与各因素的相关性分析(相关系数)
Table 2 Correlation analysis of IRD changes and various factors in DRA parturients(correlation coefficient)
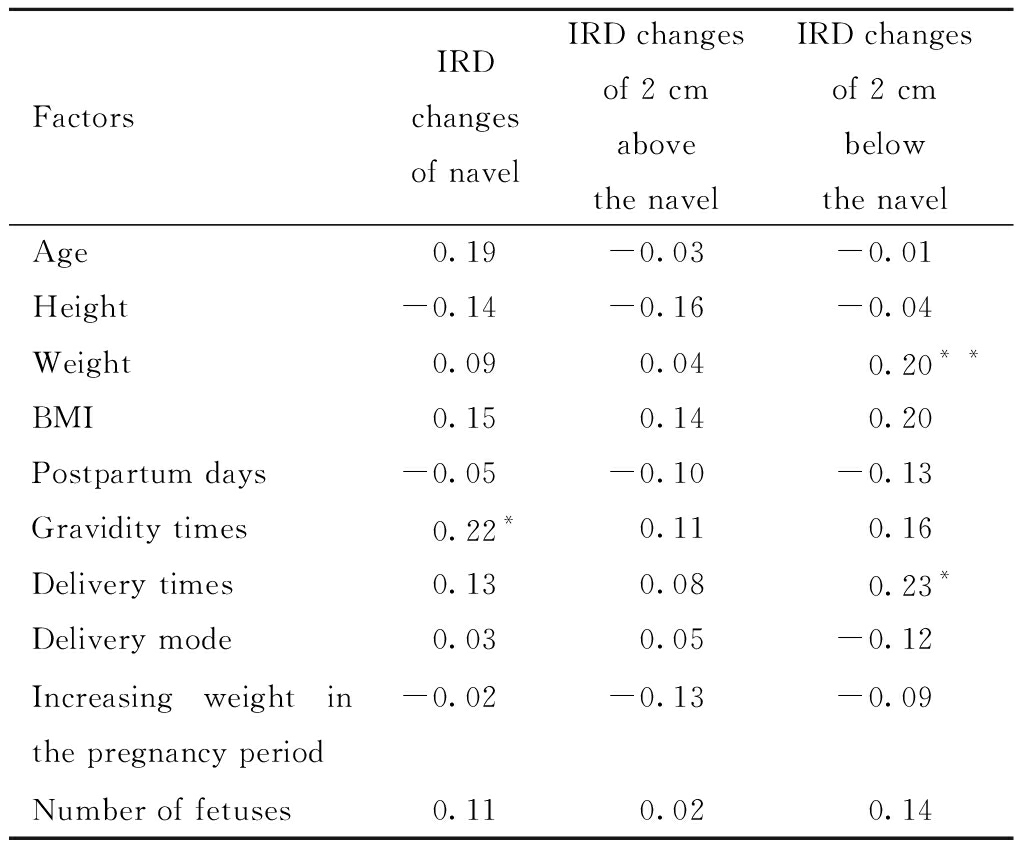
FactorsIRD changesof navelIRD changes of 2 cm above the navelIRD changes of 2 cm below the navelAge0.19-0.03-0.01Height-0.14-0.16-0.04Weight0.090.040.20* *BMI0.150.140.20Postpartum days -0.05-0.10-0.13Gravidity times0.22*0.110.16Delivery times0.130.080.23*Delivery mode0.030.05-0.12Increasing weight in the pregnancy period -0.02-0.13-0.09Number of fetuses0.110.020.14
Note: *P<0.05;* *P<0.01
表3 治疗后IRD与各因素的广义线性模型分析结果
Table 3 Generalized linear model analysis of post-treatment IRD with each factor
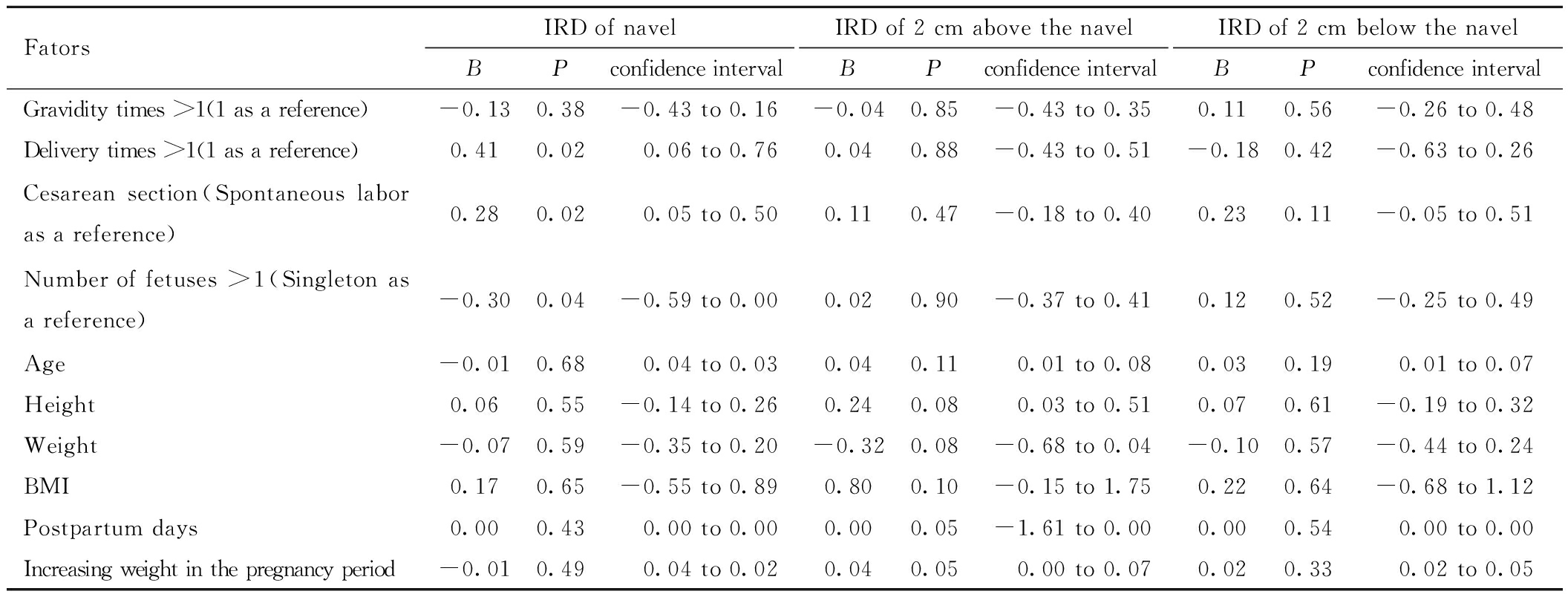
FatorsIRD of navelBPconfidence intervalIRD of 2 cm above the navelBPconfidence intervalIRD of 2 cm below the navelBPconfidence intervalGravidity times >1(1 as a reference)-0.130.38-0.43 to 0.16-0.040.85-0.43 to 0.350.110.56-0.26 to 0.48Delivery times >1(1 as a reference)0.410.020.06 to 0.760.040.88-0.43 to 0.51-0.180.42-0.63 to 0.26Cesarean section(Spontaneous labor as a reference)0.280.020.05 to 0.500.110.47-0.18 to 0.400.230.11-0.05 to 0.51Number of fetuses >1(Singleton as a reference)-0.300.04-0.59 to 0.000.020.90-0.37 to 0.410.120.52-0.25 to 0.49Age-0.010.680.04 to 0.030.040.110.01 to 0.080.030.190.01 to 0.07Height0.060.55-0.14 to 0.260.240.080.03 to 0.510.070.61-0.19 to 0.32Weight-0.070.59-0.35 to 0.20-0.320.08-0.68 to 0.04-0.100.57-0.44 to 0.24BMI0.170.65-0.55 to 0.890.800.10-0.15 to 1.750.220.64-0.68 to 1.12Postpartum days0.000.430.00 to 0.000.000.05-1.61 to 0.000.000.540.00 to 0.00Increasing weight in the pregnancy period-0.010.490.04 to 0.020.040.050.00 to 0.070.020.330.02 to 0.05
讨 论
本研究显示DRA产妇疗效的影响因素包括:体重、孕次、产次、生产方式、孩子胎数和DRA的初始程度。其中孕次和产次在两种分析方式中均存在统计学关联,为最主要的两个影响因素。
近年来,产后康复越来越受到孕产妇的重视,中医也逐渐参与到产后康复的治疗中,DRA是产后的常见病,虽然古代中医并无DRA这一病名,但从腹直肌结构及功能,可归于中医学“肉”和“筋”的范畴,而肌肉的松弛、分离,可归于“痿证”之范畴。产妇“多虚”,由于长时间的分娩消耗大量体力,耗气伤津,失血过多,产后若未得到充足的休养甚至产后过劳,更会加重其气血亏虚的程度,血虚肌肉失养而出现肌肉弛缓,松软下垂,气虚而中焦气机下陷,升举无力,固摄无权,筋失维系,而致筋膜驰纵,故出现DRA。针刺治疗可“调阴与阳,精气乃充,合形与气”,“气充则形完矣”。选用任脉腧穴中脘、气海、关元、中极以引气归元,以多气多血之足阳明经天枢穴补益气血,以带脉穴约束纵行诸经,共奏补元助气,养血荣筋之效。“腧穴所在,主治所及”,选取腹部诸穴,激发其近治作用。现代研究[12]表明,针刺入穴位局部,可激活穴位局部成纤维细胞并促进其转换,从而修复局部的组织损伤。对天枢穴采用单向捻转手法,产生的牵拉作用可松解局部粘连及延长挛缩,促进成纤维细胞的重塑[13],从而促进腹直肌正常形态的恢复。
针刺治疗“气至则有效”,而“得气”的影响因素,除医者、受者之“神”,针刺深度、手法、时间,受者体质等外,与针刺部位,即穴位也密切相关,穴区的组织结构是产生针感的物质基础[14],而DRA局部的肌纤维、结缔组织有不同程度的受损,影响“得气”,进而影响针刺的疗效。
本研究结果中,孕次是影响针刺对DRA疗效的主要因素之一。女性妊娠时子宫逐渐增大,腹壁肌肉逐渐被扩张拉伸,腹白线两侧的腹直肌受累尤其明显,部分肌纤维变形甚至断裂,同时筋膜层也受到持续的延伸和扩张,导致结缔组织受损,胶原蛋白分解而出现组织弹性的降低[15-16]。此外,妊娠期激素发生改变,广泛存在于腹部及盆腔结缔组织中的松弛素过多释放,更加促进了胶原蛋白的降解,加重了肌肉的萎缩变薄以及筋膜、韧带的松弛,伴随子宫的增大,肌肉、韧带可被拉开而偏离原本的位置,故而出现DRA。此时,骨盆、骶髂关节包括盆腔内韧带、肌肉等也出现了适应性的改变[17]。本研究中多孕次产妇的DRA治疗有效率高于初孕的产妇,可考虑到多次孕史的产妇在以往妊娠期间发生的上一系列生理变化并无完全逆转[18],腹部肌肉仍处于较松弛状态,而首次妊娠的孕妇在子宫容量、肌肉强度、肌纤维弹性等结构因素上受到的限制更大[19],产后短期内,腹部肌肉仍处在上述适应性改变中,张力过大,针刺治疗时,腹部肌肉可能仍处于“不应期”状态下,其具体机制仍需进一步的研究。
产次对DRA的疗效也有重要影响,本研究结果显示初产妇的疗效较好。分娩过程中难以避免肌肉的损伤,有研究发现初产妇盆底肌的肌纤维受损率从产后3个月至1年期间持续下降,而经产妇的盆底肌恢复缓慢,其受损率无明显变化[20]。腹直肌起自耻骨上缘,也参与盆底结构的改变,目前虽无经产妇与初产妇腹直肌对比的相关研究,但可参考盆底肌的改变。分娩时盆底肌受损显著,腹直肌亦然,且局部结缔组织的损伤往往短期内难以察觉,随着产次的增加,初产时对局部肌肉的潜在损伤还未完全愈合,以致损伤也在叠加,而在临床上症状逐渐表现出来[21-22],如腰痛,下腹部的脂肪堆积,子宫、膀胱等脏器下垂等。同时经产妇的肌肉疲劳度较初产者高[23],其恢复相对缓慢。此外,基于社会因素,几年前的产后康复远不如当今被重视,大多数产妇产后如无明显症状,并不关注盆底肌状况,遑论腹直肌,而产后腹直肌的自我恢复能力有限,因生产受到的局部损伤甚至几年来一直存在。本课题组在临床上时常能接诊40~50岁的妇女因腹部松软、脂肪堆积难以消除及漏尿症状而困扰,通过腹部触诊可明显发现其腹直肌间距在3 cm以上,甚至宽达5~6 cm,可能是经产妇疗效较初产妇差的原因之一。
不同分娩方式对腹直肌的损伤程度不同,本研究结果显示自然分娩的产妇疗效更好,剖宫产对腹直肌有直接损害,虽然常规术后对腹直肌有缝合,但恢复期间难以避免腹直肌与周围筋膜、结缔组织粘连,有研究证明剖宫产增加产后腹直肌的间距,增加DRA的发生率[24]。双胎产妇子宫增大的程度一般较单胎产妇更大,胎儿总质量也更大,那么对腹直肌的压力及拉伸力也更大[25],其受损严重,则治疗效果较单胎要差,但本研究中提示多胎产妇疗效较单胎更好,考虑本研究中双胎例数较少,仅有30例,数据分析结果可能有偏颇;或者与针刺的具体作用机制相关,后期可做针刺治疗DRA机制方向的研究,以进一步分析其疗效。
本次研究中,体重与脐下2 cm处IRD的疗效有相关性,考虑与产妇体型有一定相关性,大多数体重大的产妇下腹部有更多的脂肪堆积,加之胎儿的重量压迫,对脐以下区域的腹直肌影响更大、更久[26]。但在广义模型回归分析中身高、体重、BMI、产后时间、年龄等均显示无统计学差异,可能与本研究例数较少有关。而从另一方面看,针刺的疗效受产妇体型、年龄等基础情况影响较小,并且针刺治疗安全性高,临床应用时还可根据产妇具体病情进行个性化调整,治疗DRA及其引起的各种症状,改善身材外观,临床值得推荐。
1 Kamel DM,Yousif AM.Neuromuscular electrical stimulation and strength recovery of postnatal diastasis recd abdominis muscles.Ann Rehabil Med,2017,41:465-474.
2 Cardaillac C,Vieillefosse S,Oppenheimer A,et al.Diastasis of the rectus abdominis muscles in postpartum:Concordance of patient and clinician evaluations,prevalence,associated pelvic floor symptoms and quality of life.Eur J Obstet Gynecol Reprod Biol,2020,252:228-232.
3 Wu L,Gu Y,Gu Y,et al.Diastasis recti abdominis in adult women based on abdominal computed tomography imaging:Prevalence,risk factors and its impact on life.J Clin Nurs,2021,30:518-527.
4 竺佳晟,李金辉.产后腹直肌分离的评估与治疗研究进展.中华物理医学与康复杂志,2019,41:793-796.
5 王影,张洁,冯艳霞,等.电刺激治疗产后腹直肌分离的效果观察.中华妇幼临床医学杂志(电子版),2017,13:218-221.
6 黄小蓓.产后腹直肌分离的研究现状.实用医技杂志,2020,27:608-610.
7 Gunnarsson U,Stark B,Dahlstrand U,et al.Correlation between abdominal rectus diastasis width and abdominal muscle strength.Dig Surg,2015,32:112-116.
8 Barbosa S,de Sá RA,Coca Velarde LG.Diastasis of rectus abdominis in the immediate puerperium:correlation between imaging diagnosis and clinical examination.Arch Gynecol Obstet,2013,288:299-303.
9 Mota P,Pascoal AG,Sancho F,et al.Test-retest and intrarater reliability of 2-dimensional ultrasound measurements of distance between rectus abdominis in women.J Orthop Sports Phys Ther,2012,42:940-946.
10 范健,虞志艳,李晓辉,等.产后腹直肌分离诊疗专家共识.实用临床医药杂志,2023,27:1-14.
11 邓文韬,杨天昀.推拿治疗对产后腹直肌分离症的疗效分析.按摩与康复医学,2021,12:4-5,8.
12 范郁山,庞瑞康,贺彩,等.基于筋膜学理论探讨针刺效应的产生机制.中医杂志,2021,62:2046-2050.
13 张义,郭长青.论针刺对病变局部的直接作用.中华中医药杂志,2016,31:3926-3930.
14 于学平,汪书剑.针刺"得气"的影响因素与临床运用初探.中国民间疗法,2021,29:3-4.
15 Spector P,Laufer Y,Elboim Gabyzon M,et al.Neuromuscular electrical stimulation therapy to restore quadriceps muscle function in patients after orthopaedic surgery:a novel structured approach.J Bone Joint Surg Am,2016,98:2017-2024.
16 王影,张洁,冯艳霞,等.电刺激治疗产后腹直肌分离的效果观察.中华妇幼临床医学杂志(电子版),2017,13:218-221.
17 Bond CP,Parry LJ,Samuel CS,et al.Increased expression of the relaxin receptor (LGR7 in human endometrium during the secretory phase of the menstrual cycle.J Clin Endocrinol Metab,2004,89:3477-3485.
18 Wen Y,Zhao YY,Polan ML,et al.Effect of relaxin on TGF-beta1 expression in cultured vaginal fibroblasts from women with stress urinary incontinence.Reprod Sci,2008,15:312-320.
19 Harveym A,Johnstons L,Daviesg AL.Non-oral poster 80:second trimester serum relaxin concentrations are associated with pelvic organ prolapse following childbirth.J Pelvic Med Surg,2004,10:S50.
20 陈梅连,邹晓红,谢图强.再生育妇女产后盆底肌康复状况观察与分析.中国现代药物应用,2019,13:234-235.
21 宋岩峰.盆底功能及功能障碍与腹盆腔生物动力学.中国实用妇科与产科杂志,2008:565-567.
22 余彩荼,水旭娟,焦岩,等.经产妇与初产妇产后近期前盆腔结构的超声评价.现代实用医学,2020,32:1200-1201.
23 傅秀娟,郑东娟,曹莉莉,等.二次分娩妇女产后近期盆底功能状况观察.中国乡村医药,2018,25:8-9.
24 李玲,李萍,崔金晖,等.不同分娩方式对产后早期腹直肌分离的影响.新医学,2022,53:588-591.
25 顾叶春,许虹波,吴莉娜,等.二胎产妇产后腹直肌分离症发生情况的临床分析.中华全科医师杂志,2020,19:1157-1163.
26 Liaw LJ,Hsu MJ,Liao CF,et al.The relationships between inter-recti distance measured by ultrasound imaging and abdominal muscle function in postpartum women:a 6-month follow-up study.J Orthop Sports Phys Ther,2011,41:435-443.