表皮样囊肿(epidermoid cyst ,EC)又名珍珠瘤、胆脂瘤,是一种罕见的良性肿瘤,占所有颅内肿瘤的2%以下[1]。颅内EC最常见于桥脑小脑角,占37.3%,其次为鞍旁、颅中窝[1]。EC生长缓慢,起病隐匿,多在成年后出现症状,故关于儿童的报道较少[1] 。颅内EC可自发渗漏/破裂继发化学性脑膜炎,因此合并化学性脑膜炎的报道较多,偶有合并颅内感染的报道[2,3],但尚未见并发单核细胞增生李斯特菌脑膜炎(listeria monocytogenes meningitis,LMM)的报道。LM为一种兼性厌氧的革兰阳性杆菌,为胞内条件致病菌,通过食源性传播,高危人群为免疫抑制、肿瘤、孕妇、新生儿及老年患者[4]。LMM临床表现、脑脊液改变均无特异性,与细菌性脑膜炎、结核性脑膜炎、颅内EC渗漏或破裂继发的化学性脑膜炎等难以鉴别。由于抗生素治疗或脑脊液中含菌数量少,传统检测往往呈阴性,故LMM的及时诊断仍是一个挑战[4]。现报道1例桥前池EC并通过宏基因二代测序(metagenomics next-generation sequencing,mNGS)确诊为LMM的资料,并结合国内外相关文献对颅内EC和LMM进行总结分析,以期提高临床医生对此类疾病的认识。
临床资料
患儿,女,10岁,因头痛、呕吐、颈部活动受限5 d,发热2 d,于2021年1月30日就诊于某医院,行颅脑CT示脑桥左侧2.3 cm×1.5 cm低密度灶,左侧脑室稍增宽,腰穿脑脊液示白细胞计数3 015×106/L,以单核细胞比例为58.0%,蛋白浓度2 g/L,葡萄糖浓度4.04 mmol/L,拟诊为:细菌性脑膜炎,予美罗培南、万古霉素抗感染治疗1 d后症状无缓解。为系统诊治于2021年1月31日入我院。入院查体:体温36.4 ℃,脉搏68次/分,呼吸 22次/分,血压87/46 mmHg,体重19 Kg,身高152 cm,体质指数8.22 Kg /m2,神志清楚,烦躁不安,体型消瘦,皮肤弹性差,皮下脂肪基本消失。双肺呼吸音清、对称,未闻及明显干湿啰音。颈抵抗(+),巴氏征(+),余神经系统检查阴性。辅助检查:(1)血常规、C反应蛋白、肝肾功能、血沉正常,血EB病毒、TORCH 病毒及HSV抗体均阴性,血细菌培养阴性,免疫球蛋白正常;(2)HIV抗体阴性;(3)PPD、结核感染T细胞斑点试验阴性;(4)首次腰穿,颅压200 mmH2O,脑脊液白细胞2 810×106/L,单核细胞比例56%,蛋白2.11 g/L,糖5.74 mmol/L;涂片抗酸及墨汁染色未找到抗酸杆菌和新型隐球菌;同时留取脑脊液标本,快速冷冻,-20 ℃保存,外送标本,并于24 h内行mNGS检查(华大基因股份有限公司)。(5)头颅MRI平扫+增强(图1A-H):①中线桥前池区可见一大小约28 mm×24 mm×20 mm占位灶,T1WI呈低信号,T2WI呈高信号,DWI呈高信号,未见强化,ADC呈低信号,符合 “表皮样囊肿”表现,占位效应明显,邻近脑干明显受压、变形;②幕上脑室扩张,第四脑室略显受压、变窄,中脑导水管未见中断;③增强延迟期T2-FLAIR显示双侧颞部及幕上脑室壁及周可见线状或带状高信号,符合室管膜炎及脑膜炎改变。
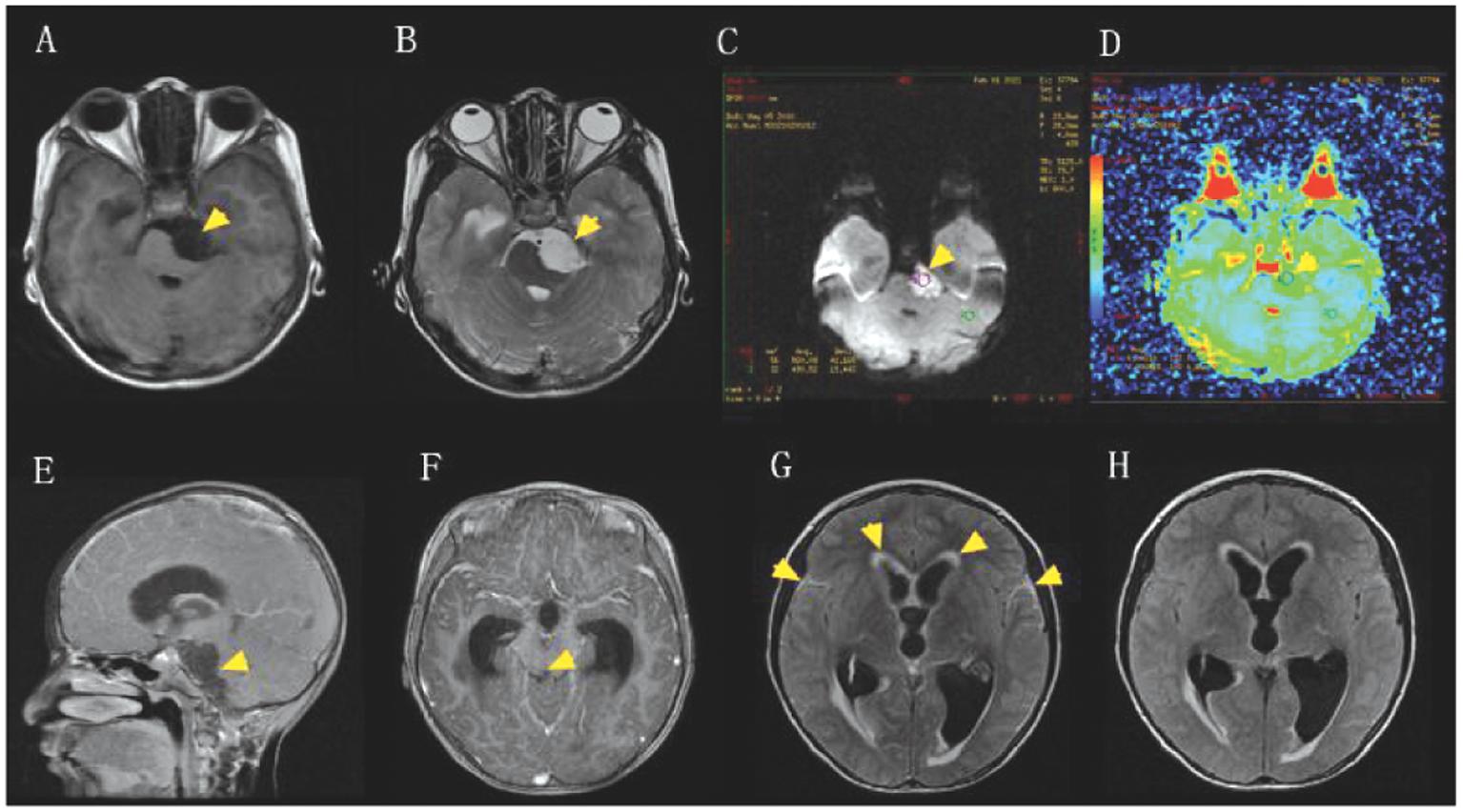
A. 轴位箭头示中线桥前池区可见一大小约28 mm X24 mm X20 mm不规则占位灶,T1WI呈低信号;B. 轴位箭头示病灶在 T2WI呈高信号;C. 轴位箭头示病灶在DWI序列呈高信号;D. 轴位 箭头示病灶在ADC呈低信号,E. 矢状位箭头示病灶增强扫描未见强化,邻近脑干明显受压、变形;同时可见幕上脑室明显扩张,第四脑室略受压、变窄,中脑导水管未见中断;F. 轴位箭头示中脑导水管未见中断;G及H为轴位T2-FLAIR增强和平扫对照图,G为增强延迟期T2-FLAIR显示双侧颞部及幕上脑室壁及周可见线状或带状高信号
图1 头颅 MR平扫+增强扫描、DWI、ADC序列
既往史:否认基础病、胃肠炎病史。患儿生活条件差,常年跟随父母下地劳动,自幼消瘦、严重营养不良,平素食欲差,严重挑食、偏食,以淀粉类食物为主,不喜食用肉类、蛋白类食物。病前2周无诱因出现体重下降4 Kg。入院后拟诊:(1)细菌性脑膜炎? (2)桥前池表皮样囊肿 (3)化学性脑膜炎?因患儿有头痛、呕吐、发热、意识改变,脑脊液白细胞计数、明显升高,以单核为主,蛋白计数明显升高,不能除外细菌性脑膜炎及不典型病原菌性脑膜炎,故予头孢曲松、万古霉素抗感染,甘露醇降低颅内压等对症治疗;入院第2 d,患儿出现浅昏迷,结合有严重营养不良基础,病前2周有体重下降,脑脊液白细胞计数明显升高,以单核为主,蛋白计数明显升高,头颅MRI提示有脑积水,来自经济欠发达山区,需考虑结核性脑膜炎,予加用异烟肼、利福平抗结核治疗,同时加用地塞米松抗炎治疗3 d,3 d后患儿体温正常,意识逐渐恢复正常,但仍有头痛、呕吐;入院第五天脑脊液mNGS示单核细胞增生李斯特菌(检出序列数:322),修正诊断:LMM,立即停用抗结核药物、头孢曲松及万古霉素,给予氨苄西林联合磺胺甲恶唑抗感染;入院第6 d,患儿血培养及脑脊液细菌培养均为阴性;氨苄西林联合磺胺甲恶唑抗感染治疗1周后患儿症状消失,颈抵抗较前明显减轻,余神经系统查体阴性,复查脑脊液白细胞212×106/L,单核细胞比例89%,蛋白1.28 g/L;2周后患儿症状、体征消失,复查脑脊液白细胞计数770×106/L,多核细胞比例75%,蛋白浓度 1.22 g/L,头颅MR平扫+增强(图2A-B)提示幕上脑室扩张及侧脑室旁间质水肿明显吸收,幕上脑室增厚及信号异常室管膜范围缩小,鉴于患儿脑脊液白细胞及蛋白仍高,予更换磺胺甲恶唑为利奈唑胺抗感染10 d后复查脑脊液基本正常,停用利奈唑胺,再次予磺胺甲恶唑(总疗程18 d)继续联合氨苄西林(总疗程4周)继续11 d后好转出院。住院期间患儿及家属拒绝转外科手术切除EC。培养4周未见结核分支杆菌生长。出院后随访3月余患儿无神经系统后遗症,至今桥前池EC未予手术治疗。
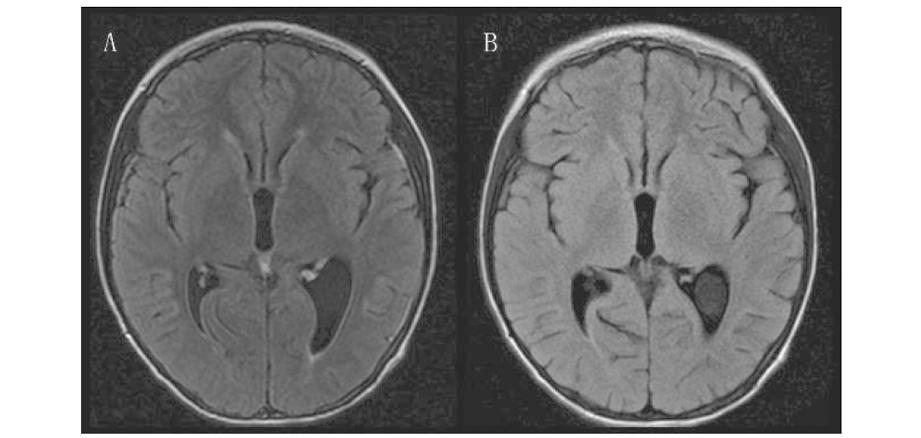
A、B分别是轴位T2-FLAIR增强和平扫对比,示幕上脑室系统扩张明显减轻;A为T2-FLAIR增强,示幕上脑室增厚及信号异常室管膜范围明显缩小
图2 治疗2周后头颅MR-T2 FLAIR增强+平扫
讨论
EC发病机制分先天性和获得性,前者发生于胚胎 3~5周神经管闭合期,继发于脑细胞形成时,来源于神经嵴的外胚层上皮组织细胞异位残留所致;后者很罕见,多因外伤、手术或腰椎穿刺等操作将皮肤组织异位带入导致[1]。EC属良性病变,但也有极少数发生恶变[5]。该病可发生于任何年龄段,为线性生长、“见缝就钻”特性,由于生长缓慢,无特征性症状,有明显占位效应时,故多于30~40岁出现症状[2]。本例患儿EC位于桥前池,尽管导致邻近脑干明显受压、变形,但尚未引起压迫症状。头颅MR DWI、ADC序列结合增强扫描是诊断EC最有用的武器,与脑脊液相比,EC有较高的角化和蛋白浓度,含水量相对较少,因此在DWI序列为高信号,ADC序列为低信号,因无血管结构,故增强扫描无强化[1]。EC需要与皮样囊肿、蛛网膜囊肿、脂肪瘤、胶质瘤、脑脓肿等鉴别[1,2]。EC可自发渗漏或破裂释放含有角蛋白、胆固醇、脂肪酸的内容物对脑膜产生化学刺激而引起化学性脑膜炎,该类疾病仅有极少数个案报道[2]。应用PubMed数据库、Google学术、Cochrane循证医学、CNKI、万方数据库等检索2000年—2021年公开发表的国内外文献仅发现12例颅内EC自发破裂继发化学性脑膜炎,其中9例为成人,3例为儿童[2,6-16]。这种化学性脑膜炎,可有发热、头痛、意识改变、脑膜刺激症状等,脑脊液有显著异常改变,表现为白细胞数明显升高,分类大多以多个核为主,蛋白浓度显著升高,葡萄糖水平降低,MR增强有脑膜或脑室周围强化,与细菌、结核杆菌、真菌等感染引起的脑膜炎难以鉴别[2,6]。EC并化学性脑膜炎大多被误诊为细菌性脑膜炎,该病需手术切除原发灶[2,6,7]。若未行手术切除原发灶者,使用激素及对症处理后症状也可暂时缓解,多于1~2周内复查脑脊液恢复正常,甚至有报道激素治疗后第2 d复查脑脊液即恢复正常的患者,但易反复发生化学性脑膜炎,其中发作次数最多一例有30余次[2,17]。也有颅内EC因反复自发破裂3次后,囊肿自行消退而痊愈的报道[6]。
EC并中枢神经系统感染很少见,且多发生于术后,本文仅回顾术前合并中枢神经系统感染的报道,应用PubMed、Google学术等数据库搜索1991年—2021年国内外文献,仅发现2例[3,17],尚未发现合并LMM的报道。LM为一种兼性厌氧的革兰阳性杆菌,为胞内条件致病菌,通过食源性传播,高危人群为免疫抑制、肿瘤、孕妇、新生儿及老年患者[2]。Ponnambath等[3]学者认为EC等良性肿瘤是中枢神经系统感染的相关危险因素。本例患儿,EC、重度营养不良是LMM的相关危险因素。越来越多的证据表明,在营养不良期间,免疫防御受到严重损害,患儿对各种病原菌感染的敏感性增加[19]。LMM临床表现无特异性,脑脊液改变及MR特点与其他细菌、结核杆菌感染引起的脑膜炎及化学性脑膜炎不能鉴别,确诊依靠脑脊液中检出LM。由于脑脊液中含菌量少、前期经过抗生素治疗等,传统的病原学检测往往呈阴性,迄今,LMM患者的及时诊断和适当治疗仍是一个挑战[4]。脑脊液mNGS检测比传统病原学金标准法更有效和快速,且较少受前期抗生素暴露的影响[4,19]。本例患儿在确诊前,先后使用头孢曲松、万古霉素、异烟肼、利福平治疗,LM对头孢类抗菌药物天然耐药[19]。万古霉素、利福平对LM有一定抗菌作用,因此病人在确诊前的治疗病情有改善[4,20]。其他类型的细菌性脑膜炎,特别是流感嗜血杆菌性脑膜炎建议在第一次使用抗生素之前或同时使用地塞米松,可显著降低神经系统后遗症发生率,然而,地塞米松可导致LMM病情加重,增加死亡风险[21]。LMM需要维持治疗至少3周或持续到脑成像确认病变消失[22]。
本例患儿合并脑积水,尽管有EC基础,MR提示囊肿对周围脑组织有明显受压,但MR薄层扫描证实中脑导水管通畅,脑脊液循环通路无梗阻,仍支持脑积水为LM感染所致。其次,该患儿未行囊肿切除术,经过适当的抗感染治疗2周后复查MR提示脑积水好转,进一步佐证为LM感染。LM是导致脑积水的第二大常见病原体,反映了严重感染导致蛛网膜颗粒难以吸收脑脊液,脑积水是LMM的独立危险因素[22]。一项成人患者的研究发现,LMM疾病早期错失及时接受针对性的抗生素治疗,导致并发脑积水,而大多数脑积水患者有认知障碍[22]。
本例患儿诊断相当棘手,颅内EC有明显占位效应,所以考虑到渗漏而引发化学性脑膜炎的可能。同时还有重度营养不良、近期体重减轻、脑积水,根据Marais等[23]关于结核性脑膜炎临床评分系统,该患者评分为10分,结合流行病学资料,考虑结核性脑膜脑炎,因此启动抗结核治疗。根据mNGS结果确诊,及时采用适当的抗生素治疗而获得良好的预后。
总之,EC合并脑膜炎时,容易误诊,故应全面考虑脑膜炎病因,尤其当脑脊液改变酷似结核性脑膜炎,应警惕LMM,脑脊液 mNGS作为一种颅内感染的辅助诊断技术,可以快速、灵敏地检测病原体,提供致病菌的种属信息,缩小检测范围,帮助临床医生选择合适的抗生素,改善患儿的预后。
1 Tuan TA,Duc NM.A unique case of medulla oblongata epidermoid cyst.J Surg Case Rep,2020,10:1-4.
2 Trikamji B,Morrow M.Recurrent chemical meningitis due to parasellar epidermoid cyst.Cureus,2018,10:e3496.
3 Ponnambath DK,Khimji PB,Kaviyil JE,et al.First report of intracranial epidermoid cyst infection and brain abscess caused by Salmonella Paratyphi A.J of The Acad of Clin Microbiol,2019,21:85.
4 Lan ZW,Xiao MJ,Guan YL,et al.Detection of listeria monocytogenes in a patient with meningoencephalitis using next-generation sequencing:a case report.BMC Infect Dis,2020,20:721.
5 Demuth S,Lasry DE,Obaid S,et al.Pseudo-chemical meningitis and the malignant transformation of an epidermoid cyst.Can J Neurol Sci,2019,46:642-644.
6 Silva D,Camara D,Mcnoble L,et al.Spontaneous regression of posterior fossa epidermoid cyst:case report.J of Neurol Surg Part B Skull Base,2019,80:S1-S244.
7 Yigit M,Seyithanoglu MH,Dundar TT,et al.A rare cause of headache in the emergency department:intraventricular epidermoid cyst rupture with hydrocephalus.J Clin Med Res,2016,8:560-561.
8 Guan Z,Hollon T,Bentley JN,et al.Ruptured pediatric cerebellopontine angle epidermoid cyst:a case report detailing radiographic evolution and clinical course.J Neurosurg Pediatr,2015,16:574-578.
9 Yan W,Xu L,Wu Q,et al.A case report of spontaneous rupture of intracranial epidermoid cyst with dramatic increase of serum carbohydrate antigen 199:a three-year follow-up study.BMC Neurol,2015,15:198.
10 MacKeith SA,Soledad-Juarez M,Tiberti L,et al.Recurrent aseptic meningitis as a rare but important presentation of congenital petrous apex cholesteatoma:the value of appropriate imaging.BMJ Case Rep,2014,2014:bcr2013010390.
11 Velamati R,Hageman JR,Bartlett A.Meningitis secondary to ruptured epidermoid cyst:case-based review.Pediatr Ann,2013,42:248-251.
12 Cherian A,Baheti NN,Easwar HV,et al.Recurrent meningitis due to epidermoid.J Pediatr Neurosci,2012,7:47-48.
13 Loumiotis I,Morris JM.Central nervous system epidermoid cyst rupture.Arch Neurol,2012,69:136-137.
14 王鹏,詹升全,郭文龙,等.颅内表皮样囊肿自发性破裂二例临床分析.中华神经外科杂志,2011,27:1260-1263.
15 Karanam LS,Rajeswaran R,Anupama C,et al.Diagnosis of intracranial epidermoid rupture by MR imaging.A case report.Neuroradiol J,2009,22:391-395.
16 邓亚仙,高宝勤,杨伟力.表皮样囊肿致Mollaret脑膜炎1例报告.中国实用儿科杂志,2006,21:233-234.
17 Li R,Liu X,Yuan K,et al.Supratentorial extradural epidermoid cyst associated with brain abscesses.Radiol of Infect Dis,2016,3(2):74-78.
18 Bourke CD,Jones K,Prendergast AJ.Current understanding of innate immune cell dysfunction in childhood undernutrition.Front Immunol,2019,10:1728.
19 Xing XW,Zhang JT,Ma YB,et al.Metagenomic next-generation sequencing for diagnosis of infectious encephalitis and meningitis:A large,prospective case series of 213 patients.Front Cell Infect Microbiol,2020,10:88.
20 Pagliano P,Ascione T,Boccia G,et al.Listeria monocytogenes meningitis in the elderly:epidemiological,clinical and therapeutic findings.Infez Med,2016,24:105-111.
21 Charlier C,Perrodeau É,Leclercq A,et al.Clinical features and prognostic factors of listeriosis:the MONALISA national prospective cohort study.Lancet Infect Dis,2017,17:510-519.
22 Chen SY,Lee JJ,Chien CC,et al.High incidence of severe neurological manifestations and high mortality rate for adult Listeria monocytogenes meningitis in Taiwan.J Clin Neurosci,2020,71:177-185.
23 Marais S,Thwaites G,Schoeman JF,et al.Tuberculous meningitis:a uniform case definition for use in clinical research.Lancet Infect Dis,2010,10:803-812.