孕产妇死亡率是衡量一个国家和地区社会经济、文化发展及卫生综合水平的重要指标之一[1-2],也是反映母婴安全的重要指标[3]。在西方国家妊娠合并心脏病已经成为孕产妇死亡的主要原因[4-5],在中国各类孕产妇死因中,妊娠合并心脏病位居孕产妇死因顺位第2位,是导致孕产妇死亡的首位间接产科原因[6]。本文拟通过对2016年—2022年四川省孕产妇死亡省级评审为因妊娠合并心脏病死亡的孕产妇临床资料进行分析,探讨孕产妇死亡的现况及主要影响因素,及时发现和掌握各环节中存在的问题,制定有针对性的干预措施,有效降低孕产妇死亡率。
对象与方法
一、研究对象
研究对象为2016年—2022年四川省孕产妇死亡省级评审为因妊娠合并心脏病死亡的孕产妇,共计60例,对其临床资料进行回顾性分析。资料包括孕产妇死亡报告卡、病历记录、孕产妇死亡调查表、死亡调查报告和孕产妇死亡省级评审资料。
二、研究方法
根据《中国妇幼卫生监测工作手册》、《四川省孕产妇死亡评审工作规范》对60例死亡孕产妇的死亡个案逐一分析,包括一般情况、孕期保健情况、分娩方式、分娩地点,死因及评审情况等。数据采用SPSS 19.0软件进行统计分析。
结 果
一、孕产妇死亡率概况
2016年—2022年四川省省级评审孕产妇死亡病例534例,年均孕产妇死亡率为11.0/10万,孕产妇死亡率由2016年的20.3/10万下降至2022年的13.1/10万,降幅为35.5%。经线性趋势卡方检验,2016年—2022年期间四川省孕产妇死亡率呈现下降趋势(P<0.001)。7年间孕产妇因心脏病死亡60例,死因专率为1.2/10万,占评审孕产妇死亡总数的11.2%,心脏病死因专率由2016年的1.8/10万上升至2022年的2.2/10万,增幅为22.2%,但差异无统计学意义(P=0.17)。详见表1、图1。
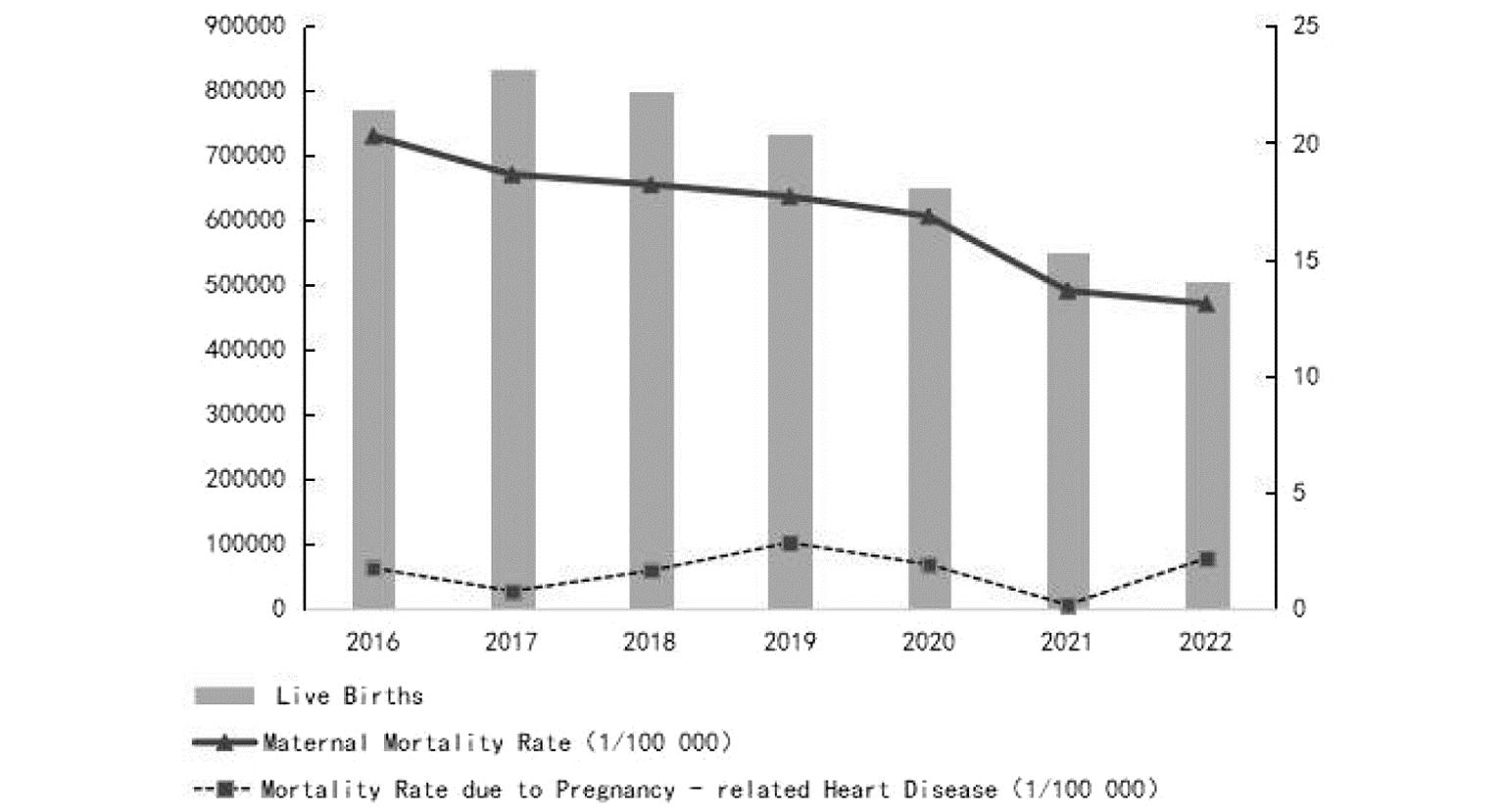
图1 2016年—2022年期间四川省活产数、孕产妇死亡率及妊娠合并心脏病死亡率
Figure 1 Live births, maternal mortality rate, and mortality rate due to cardiac disease in pregnancy, Sichuan Province, 2016-2022
表1 2016年—2022年四川省孕产妇死亡及妊娠合并心脏病死亡情况
Table 1 Maternal deaths and pregnancy-related death due to cardiac disease in Sichuan Province, 2016-2022
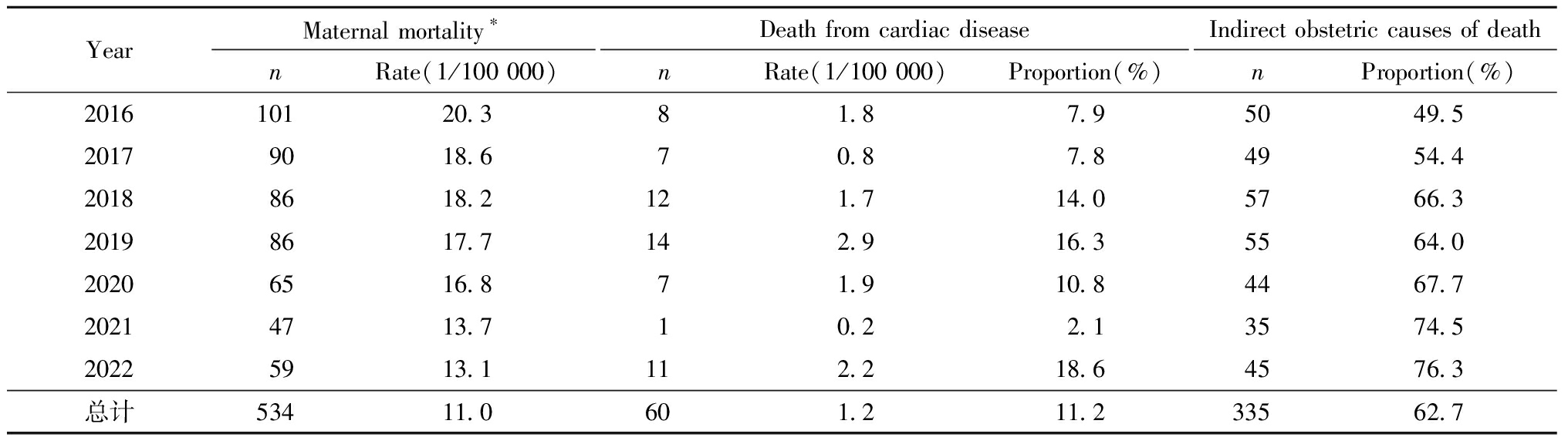
YearMaternal mortality∗nRate(1/100 000)Death from cardiac diseasenRate(1/100 000)Proportion(%)Indirect obstetric causes of deathnProportion(%)201610120.381.87.95049.520179018.670.87.84954.420188618.2121.714.05766.320198617.7142.916.35564.020206516.871.910.84467.720214713.710.22.13574.520225913.1112.218.64576.3总计53411.0601.211.233562.7
*Data Source is "Sichuan Health Statistics Yearbook"
二、孕产妇妊娠合并心脏病死因分类
2016年—2022年四川省因各种心脏疾病导致的孕产妇死亡60例,因风湿性心脏病(RHD)死亡6例,占比10.0%;因先天性心脏病(CHD)死亡19例,占比31.7%;因其他心脏病(OHD)死亡35例(58.3%),其中分类于他处的其他疾病引起的其他心脏疾患12例、其他心肌病11例、未特指的急性心肌炎4例。详情见表2。
表2 2016年—2022年四川省妊娠合并心脏病孕产妇死亡病因分类 [例(%)]
Table 2 Classification of causes of pregnancy-related death due to cardiac disease in Sichuan province, 2016-2022 [n(%)]
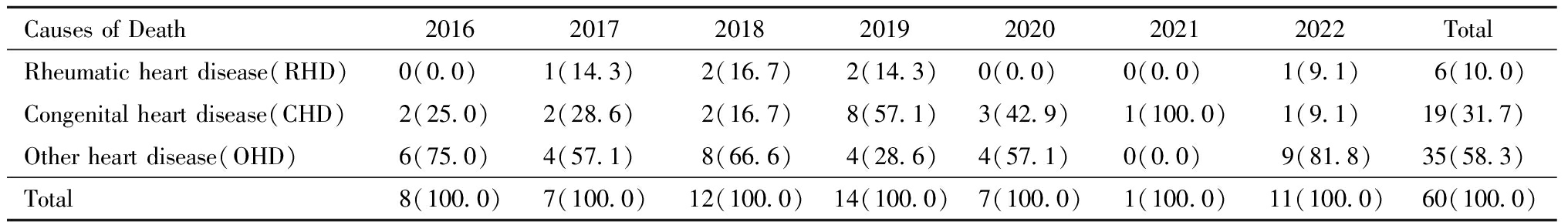
Causes of Death2016 2017 2018 2019 2020 2021 2022 Total Rheumatic heart disease(RHD)0(0.0)1(14.3)2(16.7)2(14.3)0(0.0)0(0.0)1(9.1)6(10.0)Congenital heart disease(CHD)2(25.0)2(28.6)2(16.7)8(57.1)3(42.9)1(100.0)1(9.1)19(31.7)Other heart disease(OHD)6(75.0)4(57.1)8(66.6)4(28.6)4(57.1)0(0.0)9(81.8)35(58.3)Total8(100.0)7(100.0)12(100.0)14(100.0)7(100.0)1(100.0)11(100.0)60(100.0)
三、妊娠合并心脏病死亡病例基本情况
60例死亡孕产妇中,年龄最小17岁,最大44岁,其中17~35岁占比为81.7%;本地户籍与非本地户籍占比分别为83.3%和16.7%;计划内生育46例,占比76.7%,计划外生育14例,占比23.3%;妊娠次数1次19例,占比31.7%,2~3次32例,占比53.3%;居住地以山区为主,占比41.7%,其次为平原地区,占比31.7%;死亡病例中文化程度偏低,主要集中在初中及以下,占比75.0%,大专及以上占比最低,为10.0%;家庭年人均收入集中在16 000元以下,共49例,占比81.7%。详见表3。
表3 2016年—2022年四川省妊娠合并
心脏病死亡孕产妇基本情况 [例数(%)]
Table 3 Characteristics of maternal deaths due to cardiac disease in pregnancy, Sichuan Province, 2016-2022[n(%)]
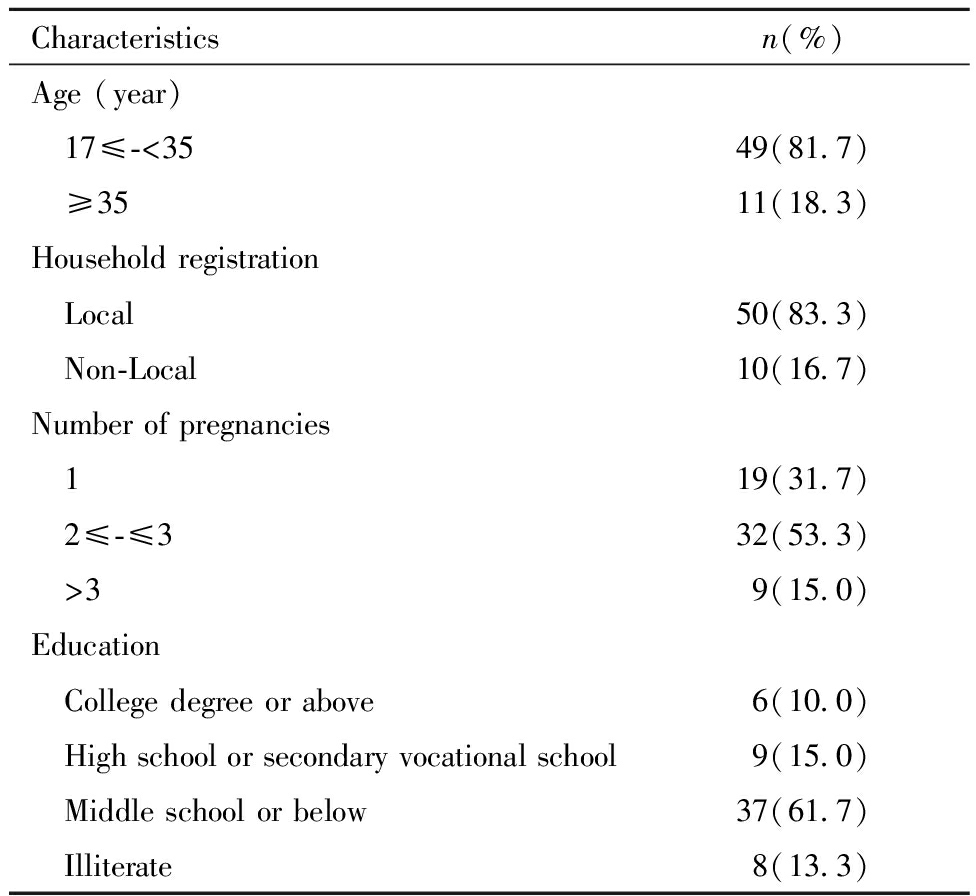
Characteristicsn(%)Age (year) 17≤-<3549(81.7) ≥3511(18.3)Household registration Local50(83.3) Non-Local10(16.7)Number of pregnancies 119(31.7) 2≤-≤332(53.3) >39(15.0)Education College degree or above6(10.0) High school or secondary vocational school9(15.0) Middle school or below37(61.7) Illiterate8(13.3)
表3(续)

Characteristicsn(%)Type of household registration Rural area42(70.0) Town18(30.0)Family planning Planned birth46(76.7) Unplanned birth14(23.3)Residence Mountain region25(41.7) Plain19(31.7) Others16(26.6)Household income (yuan) <4 00021(35.0) 4 000≤-<16 00028(46.7) 16 000≤-<32 0002(3.3) 32 000≤-<42 0000(0.0) 42 000≤-<84 0001(1.7)Unspecified8(13.3)
四、妊娠合并心脏病死亡孕产妇孕产期保健情况
死亡病例中初检孕周小于13周有36例,占比60.0%;13~27周有12例,占比20.0%;28周及以上3例,占比5.0%;初检孕周不详9例,占比15.0%。其中初检孕周小于13周的36例死亡孕产妇中有30.6%患有CHD。
根据产检次数可以看出,死亡病例产检次数偏低。其中产检次数小于5次者29例,占比48.3%;5次及以上者24例,占比40.0%;产检次数不详者7例,占比11.7%。其中产检次数小于5次死亡孕产妇,接近半数(44.9%)居住地为山区。
对死亡地点进行分析可以发现,未娩孕妇13例,其中2例死于途中,4例死于家中,7例死于医疗机构(省级、区县级医疗机构各2例,占比28.6%;市级医疗机构3例,占比42.8%);已分娩孕产妇47例,其中13例死于省级医疗机构,占比27.7%;15例死于市级医疗机构,占比31.9%;8例死于区县级医疗机构,占比17.0%。60例死亡孕产妇中,死于省级医疗机构15例、市级医疗机构18例,这33例死亡病例中OHD 16例(48.5%)、CHD 13例(39.4%)、RHD 4例(12.1%);死于区县级医疗机构10例,其中OHD 8例(80.0%)、CHD 1例(10.0%)、RHD 1例(10.0%);死于途中9例,其中OHD 5例(55.6%)、CHD 4例(44.4%);死于家中8例,其中OHD 6例(75.0%)、CHD 1例(12.5%)、RHD 1例(12.5%)。
对2016年—2022年全省孕产妇死亡间接产科原因进行分析可以发现,心脏病是最主要的死因。详见表4。
表4 2016年—2022年四川省孕产妇间接产科死因率(/10万)
Table 4 Death rates by indirect obstetric factors among pregnant women, Sichuan Province,2016-2022 (1/100 000)
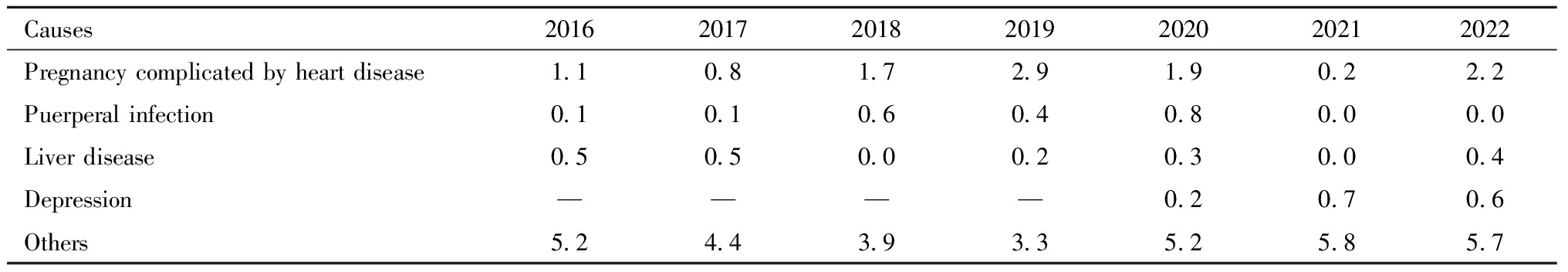
Causes2016201720182019202020212022Pregnancy complicated by heart disease1.10.81.72.91.90.22.2Puerperal infection0.10.10.60.40.80.00.0Liver disease0.50.50.00.20.30.00.4Depression————0.20.70.6Others5.24.43.93.35.25.85.7
五、妊娠合并心脏病死亡孕产妇省级评审结果
60例死亡病例经省级评审后,可避免死亡51例,占比85.0%,不可避免死亡9例,占比15.0%。根据WHO孕产妇死亡评审十二格表内容分析[7],51例可避免死亡中,首位影响因素有15例(29.4%)归因于省(地、市)级医疗保健人员的知识技能问题,11例(21.6%)归因于县(区)级医疗保健人员的知识技能问题,8例(15.7%)归因于个人、家庭的态度问题,7例(13.7%)归因于个人、家庭、居民团体的知识技能问题;45例存在医疗延误,占88.2%;22例存在就诊延误,占43.1%;1例存在交通延误,占2.0%。
讨 论
一、间接产科原因占比升高,心脏病引起孕产妇死亡成为首要因素
从死因构成来看,十三五期间全国间接产科疾病导致的孕产妇死亡比例均高于直接产科原因导致的孕产妇死亡比例[8],根据四川省孕产妇死亡评审结果,2016年—2022年间接产科原因死亡孕产妇比例逐渐高于直接产科原因,死因构成与国家保持一致。间接产科原因发生较高的原因重点在于以下几个方面:一是部分医疗保健机构知识技能有待提升,危重症识别能力不足,处理措施不当,使危重孕产妇不能及时对症治疗;二是危重孕产妇转诊存在一定安全隐患,如转诊时机不当、流程不规范、准备不充分,甚至个别危重孕产妇在自行转诊时未进行护送;三是多学科合作制度落实不到位,或启动多学科救治不及时,个别医疗机构仍存在“孕产妇只是产科的事”的错误观念。
从孕产妇死亡原因看,全省孕产妇心脏病死亡专率为1.2/10万,各年存在波动,但总体处于高水平。全国妊娠合并心脏病死因专率从2016年的2.0/10万上升至2020年的2.1/10万,涨幅为5.0%;四川省妊娠合并心脏病死因专率由2016年的1.8/10万上升至2022年的2.2/10万,涨幅为22.2%,虽年度死亡专率低于国家水平,但其高于国家上涨水平,同时2016年—2022年死亡专率高于2015年—2019年北京市的妊娠合并心脏病死亡专率1.0/10万[9]。由此可见,妊娠合并心脏病对孕产妇生命健康威胁较大,减少因妊娠合并心脏病死亡孕产妇数对进一步有效降低孕产妇死亡率具有重要意义。
二、妊娠合并心脏病早期识别不到位,医疗机构救治能力有待提升
妊娠合并心脏病孕产妇可分为两类:一为妊娠前就患有CHD与RHD,二则是随着孕期进展出现心脏病,如心肌炎、围生期心肌病等[10],2016年—2022年四川省60例死亡病例中,有41.7%(25例)患有CHD和RHD。对有第一类情况的育龄妇女应做好孕前咨询,确认是否可以妊娠,对孕期妇女应积极跟进治疗,做好孕期保健,减少妊娠母婴风险的发生。
三、妊娠合并心脏病孕产妇在院期间护理及观察能力亟需加强
43例在医疗机构死亡的孕产妇中在市级医院死亡的为18例,占41.9%;在区县级医院死亡的为10例,占23.3%。51例可避免死亡中知识技能在各级医疗保健为首要原因的有26例,占51.0%。由此可见市县级医疗机构在针对妊娠期心脏病的早期识别、分娩时间及方式、发病时的抢救等仍存在不足。而患有妊娠合并心脏病的孕产妇在孕晚期、分娩期及分娩后3 d是心脏负担最重的时期,容易出现心力衰竭[11],医疗机构应加强处于该时期孕产妇的护理及观察。
四、孕期保健意识有待提高,健康宣教是关键问题
60例死亡孕产妇中农村户籍占70.0%(42例),文化程度较低,初中及以下占75.0%(45例),居住地为山区者占41.8%(25例),经济水平不高,产检存在不规范现象,产检次数低于5次者近半(29例),基于以上因素可以看出,部分孕产妇及其家属孕产期保健意识淡薄,孕期未主动到医疗保健机构建卡或规范产检,甚至逃避就诊,使得医疗保健机构对高危孕产妇追踪随访困难,不能及时有效对其进行管理。同时部分高危孕产妇对疾病的认识不够、治疗不配合、流动管理困难等[12],在延误最佳治疗时间、增加不良妊娠结局风险的同时[13],对高危孕产妇个案管理工作造成难题,部分基层医疗保健机构因孕妇自身隐瞒而未及时发现孕情导致孕产妇漏管发生,对后续的高危孕产妇追踪随访工作带来困难。
五、建议
1.强化高危及危重孕产妇专案管理,加强多学科联合救治:强化高危孕产妇专案管理,抓牢抓实孕前及孕早期评估妊娠风险评估工作[14],对不宜妊娠者,应尽早采取适宜措施终止妊娠。对低风险妊娠者,建立管理档案,增加产检次数,对心脏功能采取动态评估,尽早识别心衰及心脏相关并发症,实现早期干预、对症治疗。对于初检孕周已达孕中期及以后高危孕妇,应根据其孕周、心脏功能等因素综合衡量妊娠风险,是否终止妊娠、终止妊娠时机与方式。同时加强多学科协作能力建设,医疗机构要建立健全妊娠合并心脏病等间接产科原因引起的高危及危重孕产妇规范化、系统化救治体系,成立相关抢救团队,形成多学科联合救治机制,强化多学科协作,提高识别能力与救治水平,实现孕产期全程保健高质量。
2.加大基层人员技能培训,提升医疗卫生机构诊治能力:开展有针对性的能力培训、急救演练和技术指导,推广妊娠合并心脏病防治适宜技术,进一步扩大培训覆盖面,加大对基层医务人员妊娠合并心脏病专项培训,强化孕产妇高危因素的早期识别与处理能力,规范向上转运转诊制度和能力建设,强化妊娠合并心脏病围产期保健思维[15],做到“早识别”“早干预”“早转诊”,从而尽可能避免心脏病孕产妇在地理位置偏远或条件不足的助产机构分娩。
3.规范孕产期保健服务,提高孕产期保健服务质量:根据《四川省妊娠合并心脏病防治专项行动方案》,各地要结合当地实际,因地制宜,制定符合地区特色的妊娠合并心脏病孕产妇保健管理方案。基层医疗机构重点要加强产科门诊管理,规范产科门诊服务,加强孕产妇孕期妊娠风险筛查和评估,强化妊娠合并心脏病的尽早识别、及时转运的意识和能力。经济发达地区可探索将妊娠合并心脏病早期识别措施如心脏彩超、CT等检查检验纳入孕前及孕期健康检查范围。
4.强化科普宣传教育力度,提升孕产妇自我保健意识:加强母婴安全健康宣教,多渠道、全方位、多学科广泛深入开展母婴安全宣传动员[16],创新宣教形式,用群众易于接受的形式开展健康教育活动,使孕产妇及其家属了解不适宜妊娠和分娩的疾病、孕产期的危险征兆等,增强孕产妇自我检测能力,提升孕产妇本人及其家属对患有妊娠合并心脏病时分娩危险性和复杂性的认知,强化孕产妇自我保健意识,主动接受医疗保健服务,促进优生优育。
5.推进信息化建设,落实孕产妇个案信息化管理:各级母婴安全指导中心可利用省域内现有信息平台,探索建立妊娠合并心脏病智能化专病管理模块,利用“5G+医疗保健”技术,实现区域内检查数据同步传输、数据统计及异常数据分析、危急重症预警、远程个案追踪等。在手机端利用GPS技术,结合各地助产机构地理位置,为妊娠合并心脏病危急重症患者搭建“一小时急救圈”和急救路径,畅通绿色生命渠道。
1 Alkema L,Chou D,Hogan D,et al.Global,regional,and national levels and trends inmaternal mortality between 1990 and 2015,with scenario—based projections to 2030:a systematic analysis by the UN Maternal Mortality Estimation Inter—Agency Group.Lancet,2016,387:462-474.
2 WHO,UNICEF,UNFPA,et a1.Trends in maternal mortality:1990 to 2015.Geneva:WHO Document Production Services,2015:1-77.
3 于莹,沈汝冈,刘凯波,等.北京市1995—2017年妊娠合并心脏病孕产妇死亡分析.中国生育健康杂志,2020,31:15-19.
4 Neggers YH.Trends in maternal mortality in the United States.Reprod Toxicol,2016,64:72-76.
5 Cantwell R,Clutton-Brock T,Cooper G,et al.Saving mothers′ lives:Reviewing maternal deaths to make motherhood safer:2006-2008.The eighth report of theconfidential enquiries into maternal deaths in the united kingdom.BJOG,2011,118 Suppl 1:1-203.
6 林建华,缪慧娴.妊娠合并心脏病的分类诊断和妊娠风险评估.诊断学理论与实践,2019,18:613-618.
7 四川省卫生健康委员会.(2020).四川省孕产妇死亡评审工作规范(2020年版).
8 全国妇幼卫生监测办公室,全国妇幼卫生年报办公室,中国疾病预防控制中心妇幼保健中心,等.2021全国妇幼健康信息分析报告.北京:国家卫生健康委员会妇幼健康司.2021:1-147.
9 杨惠娟,潘迎,于莹,等.2010-2019年北京市孕产妇死亡率及死因分析.首都公共卫生,2020,14:237-241.
10 徐艳菊,赵巧荣,李梅珍,等.郑州市2006-2015年妊娠合并心脏病孕产妇死亡情况分析.实用预防医学,2017,24:925-927.
11 吴勃.综合护理干预在妊娠合并心脏病孕妇中的应用分析.心血管病防治知识,2021,11:69-70,85.
12 周广燕.高危孕产妇管理质量问题与对策.中国科技期刊数据库医药,2022:1-4.
13 林羿.中国高危妊娠研究的现状、问题和方向.上海交通大学学报(医学版),2022,42:403-408.
14 舒甫院.妊娠管理在高危孕产妇分娩和新生儿中的价值研究.中文科技期刊数据库(全文版)医药卫生,2022:0043-0045.
15 徐会凤,徐晶.基于围产保健理念的产前综合行为干预模式在妊娠合并心脏病病人中的应用研究.全科护理,2022,20:628-631.
16 黄华,方晓菊.多学科宣教对提高孕产妇健康宣教知晓率及护理满意度的影响.实用医院临床杂志,2020,17:229-231.