剖宫产产妇是一类特殊群体,常常因术后疼痛、身体虚弱、情绪焦虑、新生儿哺乳等一系列问题影响其术后康复。而对术后的疼痛管理一直是麻醉医生关注的重点,术后产妇疼痛主要来源于腹壁切口痛和宫缩痛,根据外科加速康复理念认为有效的术后镇痛既可减轻产妇的应激反应,加速产后康复,缩短住院时间,又可促进泌乳素(prolactin,PRL)的分泌,有利于母乳喂养[1-3]。既往临床针对剖宫产术后镇痛多采用口服、肌肉、硬膜外和静脉镇痛,单一的镇痛模式各有其优缺点,而后两者一直是临床镇痛首选的方法。对于硬膜外镇痛而言,它不便于产妇管理,易造成尿储留和运动阻滞,而静脉镇痛存在镇痛不全、呼吸抑制、恶性呕吐、药物经乳汁分泌影响哺乳等不良反应[4-5]。近年来,研究发现,超声引导下神经阻滞多模式镇痛在外科术后镇痛中的应用不仅减少了阿片类药物的用量,而且大大提高了镇痛效果[6-7]。盐酸氢吗啡酮(hydromorphone)是一种强效镇痛药,属于半合成的选择性μ-阿片受体激动剂,是吗啡的衍生物,目前被广泛应用于术后镇痛[8]。本研究旨在探讨盐酸氢吗啡酮联合罗哌卡因行腹横肌平面阻滞(transversus abdominis plane block,TAPB)麻醉对剖宫产术后镇痛效果的影响,为寻找安全、有效的围术期管理提供依据。
资料与方法
1.一般资料:随机选取2023年4月—6月本院收治的60例行剖宫产术的产妇,作为研究对象。采用数字表法分为盐酸氢吗啡酮复合罗哌卡因组(H组)和单独罗哌卡因组(C组),每组30例。入选标准为同意参与本研究,并签署知情同意书,年龄20~40岁,体重60~85 kg,美国麻醉医师协会(ASA)麻醉分级Ⅰ~Ⅱ级。排除标准包括合并心肺系统疾病、肝肾功能异常、认知功能障碍、凝血功能异常、穿刺部位皮肤感染、局部麻醉药过敏、阿片类药物成瘾或长期服用镇痛药者。本研究已通过南京市妇幼保健院医学伦理委员会批准(批件号:2023KY-068)。
2.麻醉方法:经产妇同意入室后签订麻醉知情同意书,开放上肢静脉通路,给予2~3 L/min吸氧处理,静脉滴注复方电解质 500 mL,常规心电、血压、脉搏氧监护。术中麻醉体位均取左侧卧位,常规消毒后,以L3~L4为穿刺点实施单次腰麻,见脑脊液流出后,注入 0.5%重比重罗哌卡因 2 mL(AstraZenecaAB,100 mg/10 mL规格),麻醉平面控制在T6左右,两组产妇术后均在超声引导下行双侧TAPB和术后静脉自控镇痛。静脉自控镇痛,泵内药物配方为酒石酸布托啡诺10 mg(江苏恒瑞医药股份有限公司,1 mg/mL规格)+盐酸曲马多200 mg(石药集团欧意药业有限公司,0.1 g/2 mL规格)+ 格拉司琼6 mg(齐鲁制药有限公司,3 mg/3 mL规格)用生理盐水稀释到100 mL,背景输注剂量2 mL/h,自控剂量2.5 毫升/次,锁定时间15 min,镇痛时间40 h。
产妇剖宫产术后取仰卧位,消毒铺巾,将高频线阵超声探头横向放置于产妇腋中线髂棘与肋缘间,辨认出三层肌肉,依次为腹外斜肌、腹内斜肌和腹横肌,识别腹横平面后,由浅入深使用22G神经阻滞穿刺针,采用平面内技术进针依次穿过皮下组织、腹外斜肌和腹内斜肌,直至腹横筋膜;注射器回抽无回血后,H组注射加入盐酸氢吗啡酮0.5 mg(宜昌人福药业有限责任公司,2 mg/2 mL规格)的0.25%罗哌卡因20 mL,C组注射为0.25%罗哌卡因20 mL,超声下显示局部麻醉药在腹横筋膜内扩散,形成梭形低回声区,提示阻滞成功。另一侧实施相同操作。
3.观察指标:观察并记录(1)两组产妇的手术时间和术后产妇康复情况(术后首次下床时间和首次下床活动持续时长);(2)两组术后药物不良反应(嗜睡、头晕、呕吐、皮肤瘙痒)发生例数;(3)两组术后24 h睡眠满意度( 0分为不满意,10分为最满意)和术后6 h(T1)、12 h(T2)、24 h(T3)疼痛视觉模拟评分(VAS评分),0分为不痛,10分为极度不可忍受的疼痛。
4.统计学处理:数据采用SPSS21.0软件进行处理,计量资料以![]() 表示,组间比较采用方差分析和t 检验,计数资料比较采用χ2检验。
表示,组间比较采用方差分析和t 检验,计数资料比较采用χ2检验。
结果
1.两组产妇一般情况比较:两组产妇一般资料比较,差异均无统计学意义,见表1。
表1 两组患者的基本情况![]()

组别例数年龄(岁)体重(kg)身高(cm)H组3029.3±5.570.2±7.9163.4±6.3C组3029.1±6.568.8±8.3163.5±6.6
2.两组产妇手术时间和术后产妇康复情况(术后首次下床时间和首次下床活动持续时长)比较:两组产妇的手术时间差异无统计学意义;H组术后首次下床时间明显早于C组,且首次下床活动持续时长,明显长于C组(P<0.05)。见表2。
表2 两组产妇手术时间和术后产妇康复情况
(术后首次下床时间和首次下床活动持续时长)比较![]()
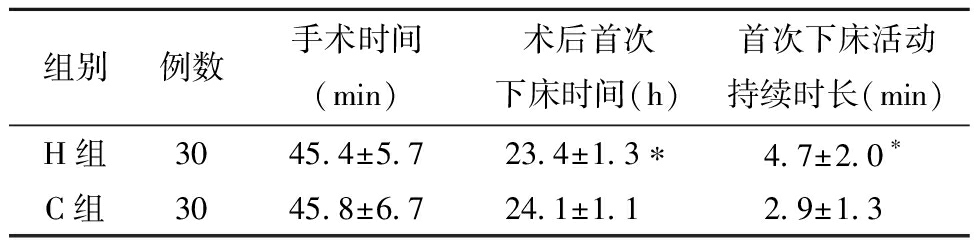
组别例数手术时间(min)术后首次下床时间(h)首次下床活动持续时长(min)H组3045.4±5.723.4±1.3∗4.7±2.0∗C组3045.8±6.724.1±1.12.9±1.3
与C组比较,*P<0.05
3.两组产妇术后睡眠满意度和术后药物不良反应(嗜睡、头晕、呕吐、皮肤瘙痒)发生率的比较:H组产妇术后24 h睡眠满意度明显高于C组(P<0.05),但两组术后药物不良反应差异无统计学意义。见表3。
表3 两组产妇术后睡眠满意度和术后
药物不良反应(嗜睡、头晕、呕吐)发生率的比较![]()

组别例数睡眠满意度评分(分)嗜睡[例(%)]头晕[例(%)]呕吐[例(%)]皮肤瘙痒[例(%)]H组3087.6±6.4∗5(16.7)3(10.0)0(0.0)0(0.0)C组3080.1±6.54(13.3)5(16.7)0(0.0)0(0.0)
与C组比较,*P<0.05
4.两组产妇术后各时间点 VAS评分比较:H组产妇术后12 h(T2)、24 h(T3)时间段VAS评分明显少于C组(P< 0.05),但两组术后6 h(T1)差异无统计学意义。见图1。
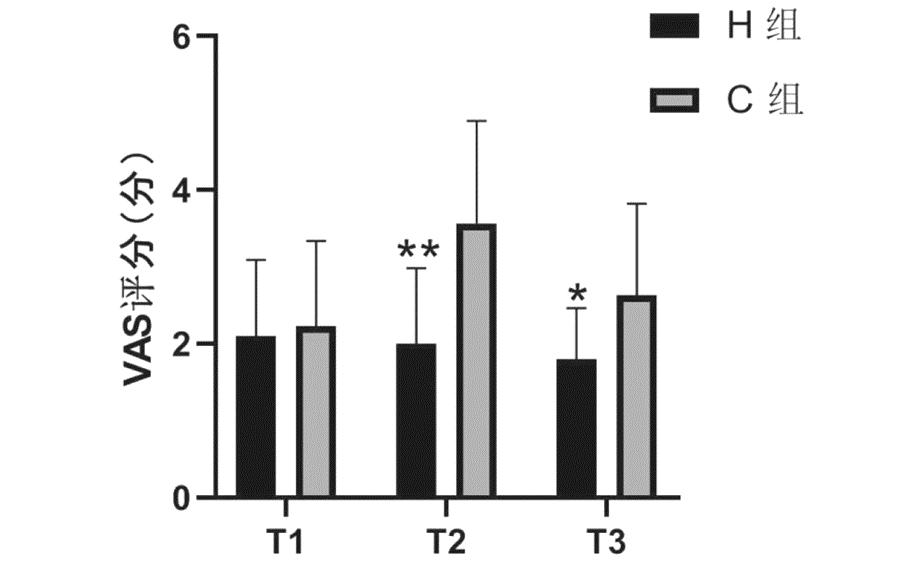
与C组比较,*P<0.05
图1 两组患者术后不同时段的VAS评分
讨论
随着医疗水平的进一步发展及生活水平的不断提高,人们对舒适化、无痛化的需求越来越高。患者对于手术后的疼痛,也不再选择默默地忍受,而是寻求更多方式及药物来缓解术后各种疼痛,麻醉医生也在探索最佳的及最小不良反应的镇痛模式[6]。但单一途径的镇痛方式存在着各种优缺点,越来越多的研究强调术后多模式镇痛方案。剖宫产术后的疼痛主要来自切开痛和宫缩痛,临床上对剖宫产术后镇痛方式,多采用静脉自控镇痛或连续硬膜外镇痛。静脉自控镇痛便于术后管理,但易引起恶心、呕吐、嗜睡、呼吸抑制、药物经乳汁分泌等不良反应;虽然连续硬膜外的镇痛效果很显著,但需硬膜外留置导管,存在产妇术后下床行走不方便、引起尿潴留、产生运动阻滞的风险,严重时可能发生导管脱落、感染、导管折断的危险[5-6]。近年来,超声引导下神经阻滞镇痛备受麻醉科医生的关注,国内外大量文献报道,TAPB已逐步应用于腹部手术,并且获得一定的镇痛效果[6-7]。
子宫下段剖宫产术横切口的周围神经由T10~L1脊神经支配,这些神经的终末分支,于腹内斜肌与腹横肌之间通过外侧腹壁。TAPB即是将局部麻醉药注射入腹内斜肌与腹横肌之间,由此阻断相应神经信号的传导,从而产生镇痛作用[9]。有不少研究显示,剖宫产术后产妇使用TAPB镇痛,可明显减轻术后疼痛,并减少其他静脉镇痛药物,尤其是阿片类药物的使用,从而减少药物的不良反应的发生率,提高产妇术后舒适度[10-12]。罗哌卡因是常用的局麻药,具有感觉、运动分离的特点;盐酸氢吗啡酮是一种强效阿片受体激动剂,呼吸抑制轻,作用时间长。当阿片类药物复合罗哌卡因时,不仅能提高局麻药的镇痛作用,而且不增加其肌松作用,有利于产妇的术后康复[13-15]。本研究主要研究盐酸氢吗啡酮联合罗哌卡因行腹横肌平面阻滞对剖宫产术后镇痛效果的影响,结果表明,两组患者在一般资料、手术时间和术后不良反应发生例数上无明显差异,但与C组相比,H组产妇术后12 h(T2)、24 h(T3)时间段VAS评分明显少于C组,且术后24 h睡眠满意度明显高于C组(P< 0.05)。在术后产妇康复情况方面,H组术后首次下床时间明显早于C组,且首次下床活动持续时长明显长于C组(P< 0.05)。这些结果说明,剖宫产术后使用盐酸氢吗啡酮联合罗哌卡因行腹横肌平面阻滞既可以提供良好的术后镇痛,又没有严重的不良反应发生,可促进产妇的术后快速康复。
综上所述,盐酸氢吗啡酮联合罗哌卡因进行腹横肌平面阻滞,能够增强罗哌卡因阻滞效果,提高产妇满意度,促进产妇康复,值得临床推广应用。
1 Veef E,Van de Velde M.Post-cesarean section analgesia.Best Pract Res Clin Anaesthesiol,2022,36:83-88.
2 Fuchs F,Benhamou D.Post-partum management after cesarean delivery.Guidelines for clinical practice.J Gynecol Obstet Biol Reprod(Paris),2015,44:1111-1117.
3 Chen YK,Boden KA,Schreiber KL.The role of regional anaesthesia and multimodal analgesia in the prevention of chronic postoperative pain:a narrative review.Anaesthesia,2021,76 Suppl 1:8-17.
4 Sen Tan H,Diomede O,Habib AS.Postoperative analgesia after cesarean delivery.Int Anesthesiol Clin,2021,59:90-97.
5 Beverly A,Kaye AD,Ljungqvist O,et al.Essential Elements of Multimodal Analgesia in Enhanced Recovery After Surgery(ERAS) Guidelines.Anesthesiol Clin,2017,35:e115-e143.
6 Gao Y,Guo M,Du C,et al.Clinical study of ultrasound-guided transversus abdominis plane block for analgesia after cesarean section.Medicine(Baltimore),2019,98:e17542.
7 Xu M,Tang Y,Wang J,et al.Quadratus lumborum block for postoperative analgesia after cesarean delivery:a systematic review and meta-analysis.Int J Obstet Anesth,2020,42:87-98.
8 吴生洋,聂继英,郑辉勇,等.盐酸氢吗啡酮复合罗哌卡因在腰硬联合阻滞剖宫产术中的应用.中国医学创新,2019,16:16-20.
9 邓小明,姚尚龙,于布为,等.现代麻醉学.第4版.北京:人民卫生出版社,2014:3991-4065.
10 韩友领,王平,沈刚,等.超声引导下神经阻滞多模式镇痛对剖宫产术后镇痛效果及血清儿茶酚胺和泌乳素的影响.北京医学,2022,44:1102-1107.
11 Brogi E,Kazan R,Cyr S,et al.Transversus abdominal plane block for postoperative analgesia:a systematic review and meta-analysis of randomized-controlled trials.Can J Anaesth,2016,63:1184-1196.
12 Fusco P,Scimia P,Paladini G,et al.Transversus abdominis plane block for analgesia after Cesarean delivery.A systematic review.Minerva Anestesiol,2015,81:195-204.
13 陈全福,张剑飞.罗哌卡因联合氢吗啡酮硬膜外自控镇痛在妊娠期糖尿病剖宫产术后的应用效果.中外医学研究,2022,20:40-44.
14 Sharpe EE,Molitor RJ,Arendt KW,et al.Intrathecal Morphine versus Intrathecal Hydromorphone for Analgesia after Cesarean Delivery:A Randomized Clinical Trial.Anesthesiology,2020,132:1382-1391.
15 Spénard S,Gélinas C,D Trottier E,et al.Morphine or hydromorphone:which should be preferred? A systematic review.Arch Dis Child,2021,106:1002-1009.