病毒相关性噬血细胞综合征(hemophagocytic lymphohistiocytosis,HLH)属于继发性噬血细胞性淋巴组织细胞增生症,是免疫系统过度活化所介导的全身多器官严重炎症反应综合征[1]。通常无家族病史或已知的遗传基因缺陷,当存在以下8个标准中至少5个标准时,如发热、脾大、血细胞减少、高甘油三酯血症和(或)低纤维蛋白原血症、高铁蛋白血症、可溶性CD25(soluble CD25,sCD25)升高、噬血现象、NK细胞活性降低或缺乏(表1)[2],可诊断为HLH。HLH在新生儿期极为罕见,且病死率高,大约为40%[3]。但新生儿HLH特征尚未明确,当存在脓毒症并多器官功能障碍时需与 HLH相鉴别。肠道病毒是新生儿病毒相关性HLH最常见的病原之一[3-4]。本文报道了2例埃可病毒11(echoviruses 11,Echo 11 )相关性新生儿HLH。病例1早期使用静脉注射免疫球蛋白(intravenous immunoglobulin,IVIG)冲击治疗逆转了HLH疾病的进展,成功治愈。病例2患儿病情进展迅速,早期使用IVIG冲击治疗,类固醇治疗,反复输注血制品,并进行部分换血及持续肾替代治疗(continuous renal replacement therapy,CRRT),没有启动HLH化疗,最终患儿出现凝血系统、肝、心、肾等脏器功能衰竭而死亡。
表1 HLH诊断标准a
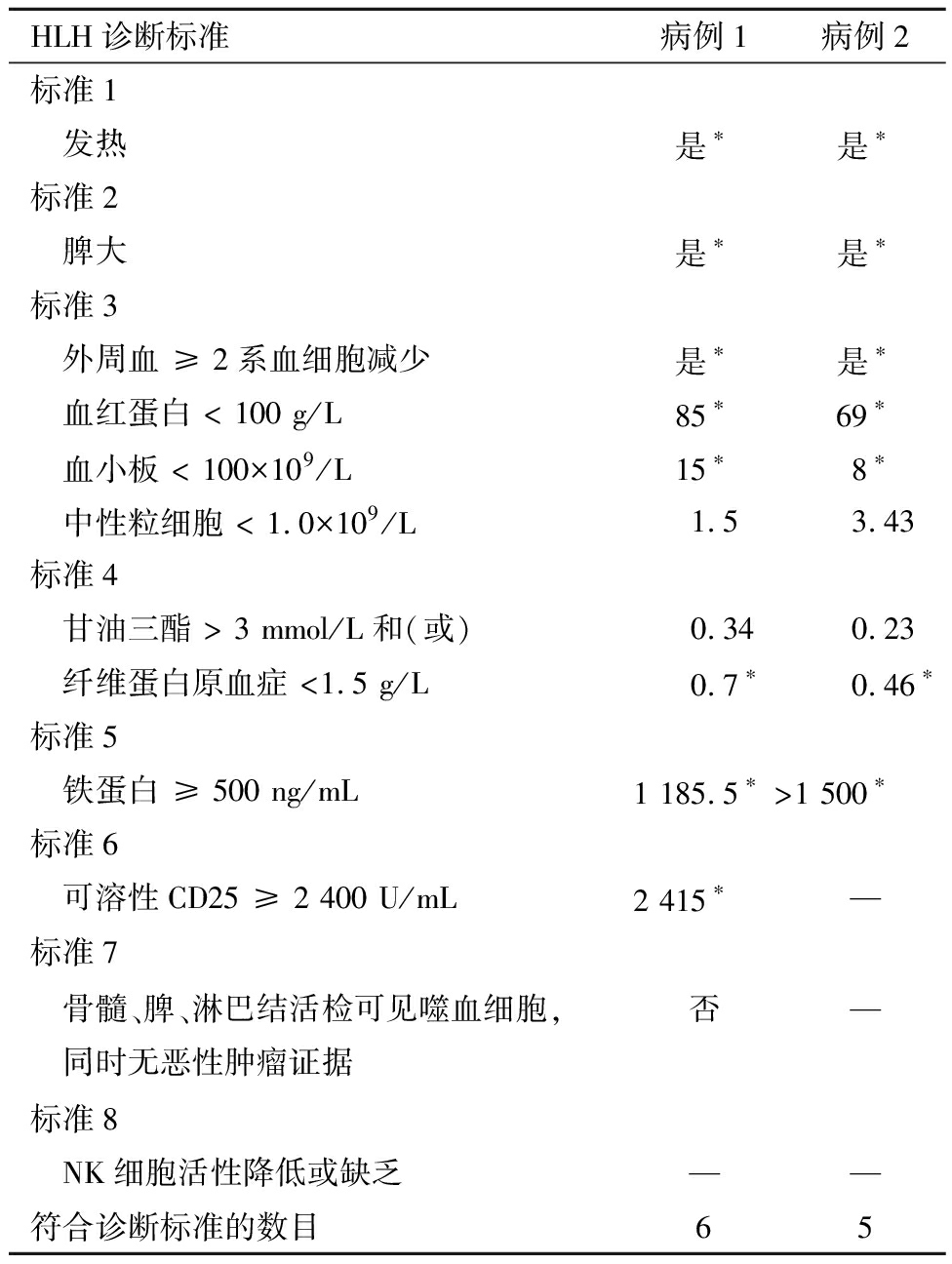
HLH诊断标准 病例1病例2标准1 发热是∗是∗标准2 脾大是∗是∗标准3 外周血 ≥ 2系血细胞减少是∗是∗ 血红蛋白 < 100 g/L85∗69∗ 血小板 < 100×109 /L15∗8∗ 中性粒细胞 < 1.0×109 /L1.53.43标准4 甘油三酯 > 3 mmol/L和(或)0.340.23 纤维蛋白原血症 <1.5 g/L0.7∗0.46∗标准5 铁蛋白 ≥ 500 ng/mL1 185.5∗>1 500∗标准6 可溶性CD25 ≥ 2 400 U/mL2 415∗—标准7 骨髓、脾、淋巴结活检可见噬血细胞, 同时无恶性肿瘤证据否—标准8 NK细胞活性降低或缺乏——符合诊断标准的数目65
HLH:噬血细胞综合征;a诊断HLH需满足上述8项标准中的5项;以上实验室值代表2例患者住院期间与HLH标准相关的极值;*符合 HLH 诊断标准;未检测:—
病例资料
病例1,女,胎龄35+3周,剖宫产娩出,出生体重2.7 kg,Apgar评分1min 9分,5 min10分。其母分娩当天有发热(39℃)。其姐姐,4岁,体健。患儿生后因“呼吸困难”入住新生儿重症监护室(neonatal intensive care unit,NICU),入院查血常规、肝肾功能正常,给予无创辅助通气、氨苄西林钠(150 mg/ kg·d)抗感染治疗。
日龄4 d,患儿出现发热(37.9℃),复查血常规,白细胞计数(white blood cells,WBC):6.68×109/L,血红蛋白(hemoglobin,Hb):145 g/L,中性粒细胞数:4.1×109/L,血小板总数(platelets,PLTs):194×109/L,超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP):2.02 mg/L;复查肝肾功能结果正常。日龄5~6 d,患儿病情加重,出现呼吸窘迫,皮肤散在瘀斑,全身水肿,腹胀,肝脾肿大(肝右肋下3.0 cm,脾左肋下1.5 cm)。实验室检查显示WBC:5.54×109/L,Hb:157 g/L,中性粒细胞数:5.54×109/L,PLTs:66×109/L,hs-CRP):1.56 mg/L;凝血酶时间(thrombin time,TT):15.9 s,凝血酶原时间(prothrombin time,PT):18.6 s,活化部分凝血活酶时间(activated partial thromboplastin time,APTT):60.1 s,纤维蛋白原(fibrinogen,Fib):2.54 g/L,D-二聚体(D-dimer,D-DI):26.71 ug/mL;谷丙转氨酶(alanine aminotransferase,ALT):32 U/L,谷草转氨酶(aspartate aminotransferase,AST):431.7 U/L,乳酸脱氢酶(lactate dehydrogenase,LDH):1 560.2 U/L。查粪便、血液肠道病毒通用型阳性,Echo 11 RNA在粪便检测中显示阳性,患儿明确Echo 11感染脓毒症。日龄7~14 d,患儿病情进一步加重,穿刺部位渗血明显、平均动脉压最低降至29 mmHg,WBC最高升至20.97×109/L,中性粒细胞数最低降至1.5×109/L,hs-CRP正常,PLTs、Hb反复下降,PLTs最低降至15×109/L,Hb:85 g/L;凝血功能进一步恶化,Fib低至0.7 g/L,D-DI最高达75.69 ug/mL,TT、PT、APTT分别为:49.9 s、32.3 s、84.4 s,患儿存在休克及弥散性血管内凝血(disseminated intravascular coagulation,DIC)。患儿肝酶进行性升高,其中ALT最高达655.6 U/L,AST:2 891.4 U/L,LDH:5 339 U/L(表2、图1),考虑患儿可能存在HLH,完善HLH相关检查,血清铁蛋白为1 185.5 ng/mL,甘油三脂0.34 mmol/L,sCD25:2 415 U/mL,骨髓穿刺未见噬血细胞,脑脊液示红细胞:1 000×106/L,WBC:124×106/L,单核细胞94%,多核细胞6%,蛋白定量:1.18 g/L,葡萄糖:2.61 mmol/L,氯化物:117 mmol/L。患儿满足HLH-2004诊断标准中的6项,即发热、脾大、2系血细胞减少、低纤维蛋白原血症、高铁蛋血症,sCD25升高(表1),诊断为Echo 11相关性HLH。日龄15 d,患儿病情逐渐好转,全身水肿及皮肤瘀斑逐渐消退,凝血功能、肝功能渐恢复正常,复查脑脊液恢复正常,完善脑MRI提示正常,于日龄26 d痊愈出院。随访至3岁10月,患儿生长发育正常。
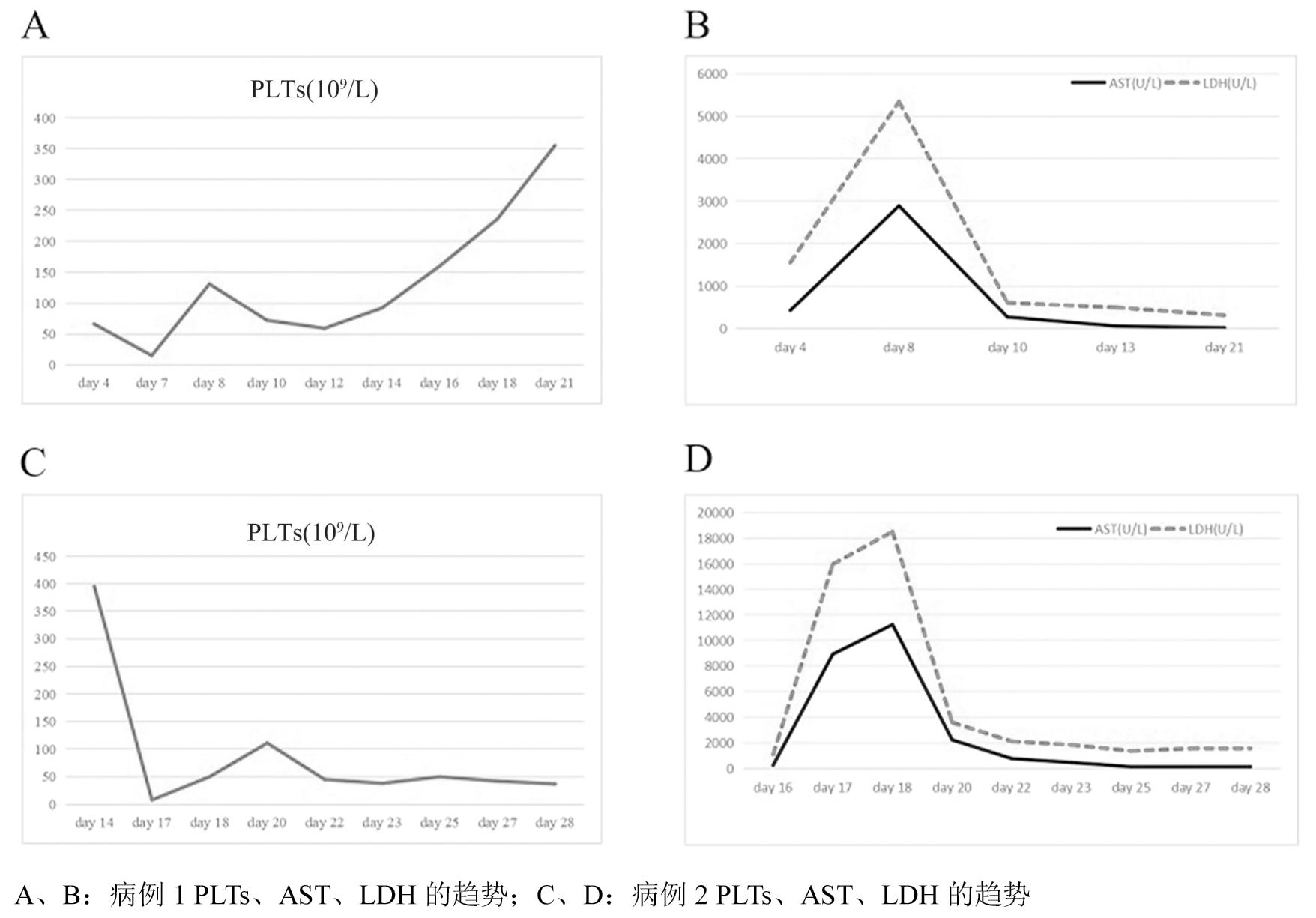
图1 两例患者PLTs、AST、LDH的趋势
表2 2例患儿相关实验室检查指标极值
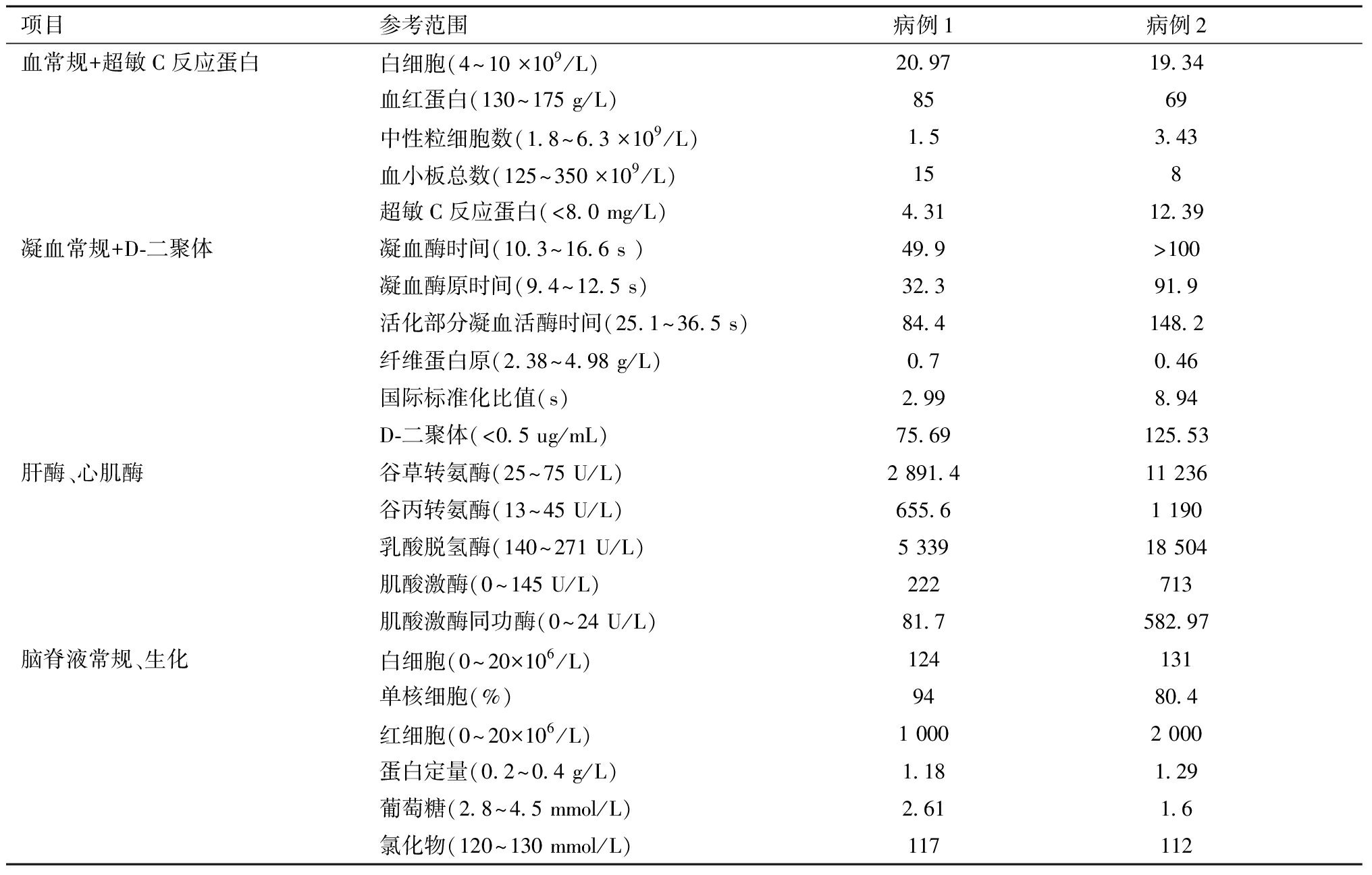
项目参考范围病例1病例2血常规+超敏C反应蛋白白细胞(4~10 ×109/L)20.9719.34血红蛋白(130~175 g/L)8569中性粒细胞数(1.8~6.3 ×109/L) 1.53.43血小板总数(125~350 ×109/L)158超敏C反应蛋白(<8.0 mg/L)4.3112.39凝血常规+D-二聚体凝血酶时间(10.3~16.6 s )49.9>100凝血酶原时间(9.4~12.5 s)32.391.9活化部分凝血活酶时间(25.1~36.5 s)84.4148.2纤维蛋白原(2.38~4.98 g/L)0.70.46国际标准化比值(s)2.998.94D-二聚体(<0.5 ug/mL)75.69125.53肝酶、心肌酶谷草转氨酶(25~75 U/L)2 891.411 236谷丙转氨酶(13~45 U/L)655.61 190乳酸脱氢酶(140~271 U/L)5 33918 504肌酸激酶(0~145 U/L)222713肌酸激酶同功酶(0~24 U/L)81.7582.97脑脊液常规、生化白细胞(0~20×106/L)124131单核细胞(%)9480.4红细胞(0~20×106/L)1 0002 000蛋白定量(0.2~0.4 g/L)1.181.29葡萄糖(2.8~4.5 mmol/L)2.611.6氯化物(120~130 mmol/L)117112
诊断:Echo 11相关性HLH、Echo 11感染脓毒症、DIC、多器官功能衰竭(呼吸、血液、肝)、病毒性脑炎、新生儿休克、早产儿。
治疗:早期予以IVIG大剂量冲击治疗3 d(1 g/ kg·d,共3 g/kg),甲强龙静脉注射免疫抑制(2 mg/ kg·d),有创呼吸机辅助通气,头孢哌酮舒巴坦抗感染,并反复输注血小板、新鲜冰冻血浆、冷沉淀、悬浮红细胞、血管活性药物等对症支持治疗。
病例2,男,胎龄33周,单绒双羊,因“胎膜早破”剖宫产娩出,出生体重1.99 kg,Apgar评分1 min 8分,5 min 10分,生后因“呼吸困难”转入NICU,查体无肝脾大、皮肤出血等。其兄,双胎大双,出生体重1.86 kg,因“气促”同样入住NICU,生后9 d确诊Echo 11感染,予以氨苄西林钠预防感染3 d,无创辅助通气3 d,IVIG 治疗2 d及静脉营养等,病情未进一步发展,于日龄26 d病情痊愈出院。患儿入住NICU后予无创辅助通气2 d,氨苄西林钠(150 mg/kg·d )预防感染3 d,生后12 d达全肠道喂养。日龄14 d之前患儿病情稳定,监测血常规、肝肾功能结果正常。
日龄14 d,患儿出现发热(38.7℃)、反应差、氧和下降、呼吸困难、腹胀,肠鸣音减弱,血常规示WBC:14.17×109/L,Hb:134 g/L,中性粒细胞数:12.98×109/L,PLTs:395×109/L,hs-CRP:7.39 mg/L。日龄15~17 d,患儿病情加重,血液系统出现损伤并持续恶化,监测WBC:7.17×109/L、中性粒细胞数最低至3.43×109/L,hs-CRP上升至12.39 mg/L,PLTs、Hb、Fib反复下降,最低值分别为 8×109/L、69 g/L、0.46 g/L;D-DI:125.53 ug/mL,TT、PT、APTT分别为>100 s、81.2 s、123.1 s(表2、图1),患儿存在DIC。日龄16 d,患儿粪便、血液肠道病毒通用型阳性,粪便检测明确Echo 11 RNA阳性,明确Echo 11 感染脓毒症。同时,患儿肝酶及心肌酶学指标升高,ALT:1 135 U/L,AST:8 932.5 U/L,肌酸激酶:254.16 U/L,肌酸激酶同功酶:443.47 U/L,LDH:15 969 U/L。脑脊液示红细胞:2 000×106/L,WBC:131×106/L,单核细胞达80.4%,多核细胞19.6%,蛋白定量:1.29 g/L,葡萄糖:1.6 mmol/L,氯化物:112 mmol/L。腹部超声示肝肋下3.8 cm、脾肋下1.5 cm,腹腔积液。查血清铁蛋白>1 500 ng/mL,甘油三脂0.23 mmol/L。结合HLH-2004诊断标准,该患儿满足标准中的5项,即发热、脾大、2系血细胞减少、低纤维蛋白原血症、高铁蛋白血症(表1)。符合Echo 11相关性HLH诊断。日龄18~23 d,患儿穿刺部位渗血明显,出现皮肤瘀斑,出现全身水肿并进行性加重,循环不稳定,白蛋白显著减低至19.6 g/L。患儿存多器官功能衰竭(呼吸、血液、肝、心、肾),肝酶、心肌酶、心房钠尿肽(brain natriuretic peptide,BNP)、尿素氮(blood urine nitrogen,BUN)进行性升高,ALT、AST、LDH、肌酸激酶、肌酸激酶同功酶最高值分别为1 190 U/L、11 236 U/L、18 504 U/L、713 U/L、582.97 U/L(表2、图1)。
日龄24~29 d,患儿皮下出血加重,全身水肿未减轻,无尿,心肾功能进行性恶化,肌酐升至96 umol/L,BUN升高至14.65 mmol/L,BNP>5 000 pg/mL,腹部超声示肝脾肿大,门静脉瘀血。双肾超声示双肾舒张期血流缺失。患儿心、肾功能衰竭,给予CRRT,患者肝功能好转,但仍有严重的凝血功能障碍(TT:27.3 s,PT:55.5 s,APTT:105.2 s,Fib:1.5 g/L,D-DI:>100 ug/mL),出现大量肺出血,且心肾功能恶化未改善,于日龄29 d放弃治疗后死亡。
诊断:Echo 11相关性HLH、Echo 11感染脓毒症、DIC、多器官功能衰竭(呼吸、血液、肝、心、肾)、病毒性脑炎、新生儿休克、病毒性心肌炎、低蛋白血症、新生儿肺出血、新生儿呼吸窘迫综合征、早产儿、低出生体重儿。
治疗:予以禁食、有创呼吸机辅助通气、头孢哌酮舒巴坦/美罗培南+万古霉素抗感染、阿昔洛韦抗病毒治疗。并予大剂量IVIG冲击治疗4 d(1 g/ kg·d,共4 g/kg),甲强龙静脉注射免疫抑制(2 mg/ kg·d),行外周动静脉同步换血术部分换血法2次清除炎症因子,CRRT治疗共5 d,以及反复输注血小板、悬浮红细胞、新鲜冰冻血浆、冷沉淀、凝血酶原复合物、白蛋白、肝素、血管活性药物、利尿剂等支持对症治疗。
讨论
肠道病毒是导致新生儿感染最常见的原因[5-6],新生儿肠道病毒感染可表现为无症状、非特异性发热或严重的致命性多系统疾病,如凝血功能障碍、急性肝损伤、心肌炎、脑膜炎,甚至多器官功能衰竭[7-8]。但肠道病毒导致的新生儿HLH较为罕见,有研究显示,在237例肠道病毒感染的重症患儿中,约5.9% 诊断为HLH,其中仅有1例为Echo 11相关性HLH[9] 。新生儿肠道病毒感染可经母-婴垂直传播或生后水平传播[10]。本文报告的病例1,生后即入住NICU,入院两周后诊断Echo 11相关性HLH,不除外水平传播感染所致。病例2,生后4 d起病,故考虑母-婴垂直传播可能性大。在临床特征上,本文报告的2例新生儿Echo 11相关性HLH,均有发热、肝脾大、PLTs显著下降、凝血功能障碍,这与2004-HLH诊断标准一致。但由于新生儿的特殊性,新生儿Echo 11相关性HLH有其自身特点,本文报告的2例患儿中性粒细胞均未减低(最低值分别为1.5×109/L、3.43×109/L),甘油三脂也均未升高(分别为0.34 mmol/L、0.23 mmol/L)。本文发现,腹胀、皮肤瘀斑、全身水肿、肝酶显著升高、心肌酶升高、脑脊液异常(白细胞升高,以单核细胞升高为主)可能为新生儿Echo 11相关性HLH的特征性表现。有关新生儿HLH的临床研究显示,肝功能障碍与疾病严重程度及死亡率呈正相关[3]。本文报告的2例Echo 11相关性HLH,患儿肝功能均明显受损,尤其病例2,患儿ALT最高达1 190 U/L,AST最高达11 236 U/L,最终出现多器官功能衰竭而死亡。
临床上,脓毒症和HLH均有很高的死亡率,二者病理表现均以高炎症状态为特征。有临床研究显示,37.5% 脓毒症患儿其临床表现和实验室特征与HLH存在重叠[11]。但脓毒症和HLH的治疗方法存在明显差异,脓毒症的治疗以抗感染为主,而HLH主要为抑制细胞因子风暴及治疗原发病。因此,临床上HLH和严重脓毒症的鉴别至关重要。研究显示,脓毒症患儿炎症严重程度超过危重症的预期时,如持续发热并伴有显著PLTs、Hb减少,特别是PLTs减少,且需要多次输注血制品时,则需要考虑HLH[8,12]。最近的临床研究表明,与脓毒症患儿相比,HLH患儿脾大发生率更高,血清铁蛋白、血清铁蛋白/血沉、sCD25升高更明显,Fib下降更严重。尤其是Fib和sCD25水平可作为鉴别HLH和脓毒症的重要指标。当Fib低于1.8 g/L是鉴别HLH与非HLH的重要指标。当sCD25>900 U/mL也是一个很好的HLH预测因子,其灵敏度为 100%,特异性为 82.2%[11]。还有研究认为脓毒症患者CRP处于低水平提示可能存在HLH[13]。
本文报告的2例患儿,均诊断DIC、Echo 11感染脓毒症,但患儿存在多器官功能障碍,且需反复输注血制品。另外,两例患儿均存在脾大,Fib进行性下降(0.7 g/L和0.46 g/L),WBC、CRP升高不明显,其中,两例患儿铁蛋白升高显著,病例1的sCD25水平高达2 415 U/mL。因此,虽然两例患儿DIC、脓毒症诊断明确,但仍需高度警惕HLH的发生,及时完善血清铁蛋白、sCD25、甘油三酯、骨髓穿刺等HLH相关检查,明确了HLH临床诊断。
在治疗上,IVIG常用于新生儿肠道病毒感染的治疗,一般用量为400~500 mg/ kg·d,疗程4~5 d[10]。有报道显示,IVIG的使用可改善肠道病毒感染相关性HLH患儿预后。1例胎龄为37周的新生儿,出现埃可病毒7所致HLH,早期使用IVIG治疗3 d(分别为:0.5 g/ kg·d、1 g/ kg·d、0.5 g/ kg·d,共2 g/ kg),最后成功治愈[14]。本文报告的病例1,患儿胎龄为35+3周,明确Echo 11相关性HLH,早期使用IVIG大剂量冲击治疗3 d(1 g/ kg·d,共3 g/ kg)逆转了HLH疾病进展,并成功治愈。但目前IVIG在HLH中的治疗效果仍无大样本研究。对于胎龄较小且病情危重患儿,使用IVIG能否改善预后目前也未见报道。病例2,患儿胎龄33周,其病情进展迅速,早期使用大剂量IVIG冲击治疗4 d(1 g/ kg·d,共4 g/ kg),并反复输注血制品,进行部分换血及CRRT治疗均不能逆转病情,最终出现凝血系统、肝、心、肾等脏器功能衰竭而死亡。因此,IVIG在新生儿HLH中的作用及地位仍需进一步明确。
另外,一旦诊断HLH,应启动HLH的免疫化疗,但早产儿免疫化疗的应用有一定争议,由于早产儿免疫功能低下,应用环孢素、依托泊苷进行免疫化疗存在免疫抑制及骨髓抑制风险。故对于HLH重症患儿病例2,本文没有使用环孢素、依托泊苷进行化疗,而是保守地选择了类固醇药物进行免疫抑制治疗。虽然患儿最终因多器官功能衰竭而死亡,但认为该患儿最终死亡与未启动HLH化疗无关。有学者报道2例Echo 11相关性HLH,分别在发病早期和晚期进行HLH的化疗,最终均死于多器官功能衰竭[8]。还有Nakashima等报道了1例Echo 11相关性HLH,使用类固醇、环孢素A和IVIG,仍死于多器官功能衰竭[15]。因此,新生儿HLH的治疗,应用化疗的获益情况值得进一步评估及研究。
总之,本文报告了2例新生儿Echo 11相关性HLH。首先,Echo 11相关性HLH有其自身特点,实验室检查方面,肝酶显著升高,但中性粒细胞未减低、甘油三脂未升高。值得注意的是,腹胀、皮肤瘀斑、全身水肿、肝损伤、心肌损伤、脑膜炎可能也是新生儿Echo 11相关性HLH的重要临床特征。其次,新生儿HLH与脓毒症的鉴别存在困难,需加强对新生儿HLH的早期识别,以提高救治成功率。此外,IVIG早期大剂量冲击治疗可逆转部分轻症HLH患儿的病情,但在重症HLH中的治疗作用仍需明确。同时,化疗在新生儿HLH中仍然存在争议,化疗的获益情况值得进一步评估及研究。
1 Griffin G,Shenoi S,Hughes GC.Hemophagocytic lymphohistiocytosis:An update on pathogenesis,diagnosis,and therapy.Best Pract Res Clin Rheumatol,2020,34:101515.
2 Henter JI,Horne A,Aricó M,et al.HLH-2004:Diagnostic and therapeutic guidelines for hemophagocytic lymphohistiocytosis.Pediatr Blood Cancer,2007,48:124-131.
3 Balakumar N,Sendi P,Totapally BR.Epidemiology and Outcomes of Neonatal Hemophagocytic Lymphohistiocytosis.Front Pediatr,2022,10:848004.
4 Imashuku S,Morimoto A,Ishii E.Virus-triggered secondary hemophagocytic lymphohistiocytosis.Acta Paediatr,2021,110:2729-2736.
5 Tomatis Souverbielle C,Feister J,Leber A,et al.Multiple sites PCR testing for enteroviruses in young febrile infants.Lancet Infect Dis,2019,19:239-240.
6 Lv XQ,Qian LH,Wu T,et al.Enterovirus infection in febrile neonates:A hospital-based prospective cohort study.J Paediatr Child Health,2016,52:837-841.
7 Chuang YY,Huang YC.Enteroviral infection in neonates.J Microbiol Immunol Infect,2019,52:851-857.
8 Lindamood KE,Fleck P,Narla A,et al.Neonatal enteroviral sepsis/meningoencephalitis and hemophagocytic lymphohistiocytosis:diagnostic challenges.Am J Perinatol,2011,28:337-346.
9 Zhang M,Wang H,Tang J,et al.Clinical characteristics of severe neonatal enterovirus infection:a systematic review.BMC Pediatr,2021,21:127.
10 封志纯,张华岩,韩树萍等.新生儿肠道病毒感染诊疗与预防专家共识.临床儿科杂志,2021,39:161-166.
11 El-Sayed ZA,El-Owaidy RH,Khamis MA,et al.Screening of hemophagocytic lymphohistiocytosis in children with severe sepsis in pediatric intensive care.Sci Prog,2021,104:368504211044042.
12 Yen MH,Huang YC,Chen MC,et al.Effect of intravenous immunoglobulin for neonates with severe enteroviral infections with emphasis on the timing of administration.J Clin Virol,2015,64:92-96.
13 Lehmberg K,Ehl S.Diagnostic evaluation of patients with suspected haemophagocytic lymphohistiocytosis.Br J Haematol,2013,160:275-287.
14 Watanabe Y,Sugiura T,Sugimoto M,et al.Echovirus Type 7 Virus-Associated Hemophagocytic Syndrome in a Neonate Successfully Treated With Intravenous Immunoglobulin Therapy:A Case Report.Front Pediatr,2019,7:469.
15 Nakashima Y,Koga H.Using a Minimal Parameter Set for Early Diagnosis of Hemophagocytic Lymphohistiocytosis in Non-European Children.Am J Case Rep,2022,23:e934037.