围绝经期压力性尿失禁(stress urinary incontinence,SUI)是中老年妇女一种常见的下尿路症状,SUI是指打喷嚏或咳嗽引起腹压增高,膀胱内压超过最大尿道压,导致不自主的漏尿[1]。随着社会老龄化的发展,大部分绝经后女性受到SUI的困扰,其发病病因及病机尚不明确。有研究认为围绝经期女性卵巢功能衰退,雌激素水平降低、波动大与盆底肌肉松弛、尿道括约肌退行性病变等因素有关[2]。因此,探究围绝经期SUI发病高危因素有助于及早识别高风险人群并进行针对性干预有助于提升SUI防治效果。调查显示,围绝经期SUI发病率处于较高水平,但是围绝经期女性对于SUI所带来的危害知晓率较低,缺乏对该病的认识,多数认为尿失禁是生育、衰老的自然现象,或是由于羞愧心理不及时就诊,导致SUI就诊率较低[3]。资料显示,SUI患者就诊率约为24.36%,多数女性错过了及早干预的良好时机[4]。目前临床缺乏围绝经期SUI的有效预测工具。既往有关于围绝经期SUI危险因素的相关报道,但结论不一且并未构建系统性风险识别模型[5]。本研究旨在采用多因素Logistic回归模型分析围绝经期SUI的危险因素,构建风险识别模型,有利于识别围绝经期发生SUI的高危人群,旨在提升临床对围绝经期女性SUI防控效果。
对象与方法
一、研究对象
2020年12月—2024年4月医院收治的82例围绝经期压力尿失禁患者为观察组,年龄范围为40~55岁,平均为(49.15±4.85)岁,体质指数为19~28 kg/m2,平均体重指数为(23.76±1.18)kg/m2;纳入标准:(1)符合SUI的诊断标准,打打喷嚏、运动时出现不自主漏尿,在进行尿动力学检查时,腹压增加时有尿液漏出[6];(2)符合围绝经期综合征诊断标准[7],年龄40~55岁,伴月经不调;(3)尿失禁临床症状超过3个月;(4)患者均签署知情同意书。排除标准:(1)合并恶性肿瘤者;(2)下尿路发生器质性病变者;(3)合并急迫性或充盈性尿失禁者;(4)心、肺、肾等重要脏器功能异常者;(5)合并感染疾病者;(6)患者精神疾病者;(6)有妇科及盆腔手术史者。另选取82例围绝经期无SUI妇女为对照组,年龄范围为41~54岁,平均为(48.21±4.47)岁,体质指数为20~27 kg/m2,平均体质指数为(23.28±1.21)kg/m2。本研究经本院伦理委员会审核批准。
二、方法
采用问卷调查法收集患者临床资料,包括年龄、体重指数,有无吸烟史、饮酒史,孕次、产次,有无阴道分娩史、尿路感染史、萎缩性阴道炎史,有无糖尿病、高血压、高脂血症,有无便秘、慢性咳嗽、盆腔器官脱垂、憋尿习惯等。
1. SUI判断:观察组治疗前、对照组体检时采用多通道尿动力学检查仪(上海聚慕医疗器械有限公司,型号:Nidoc 970B)进行尿动力学检查,并根据《女性压力性尿失禁诊断和治疗指南》[6]中的主观症状、体格检查、尿动力学检查进行判断;(1)主观症状:发生腹压增高(如:打喷嚏、运动)时出现不自主漏尿;(2)体格检查:行压力试验、1 h尿垫试验等客观体征不明显,但主观症状明显;(3)尿动力学检查:在进行尿动力学检查时,腹压增加时有尿液漏出。
2. 统计学方法:采用SPSS 25.0软件分析数据,计量资料均用![]() 表示进行t检验;计数资料采用n(%)表示进行χ2检验;多因素Logistic回归分析围绝经期发生SUI的影响因素,基于危险因素采用R语言软件4.0构建构建发生SUI风险识别模型,采用受试者工作特征(ROC)曲线及Hosmer-Lemeshow法验证该模型的区分度和拟合度,取双侧α=0.05,以P<0.05为差异有统计学意义。
表示进行t检验;计数资料采用n(%)表示进行χ2检验;多因素Logistic回归分析围绝经期发生SUI的影响因素,基于危险因素采用R语言软件4.0构建构建发生SUI风险识别模型,采用受试者工作特征(ROC)曲线及Hosmer-Lemeshow法验证该模型的区分度和拟合度,取双侧α=0.05,以P<0.05为差异有统计学意义。
结果
一、两组一般资料比较
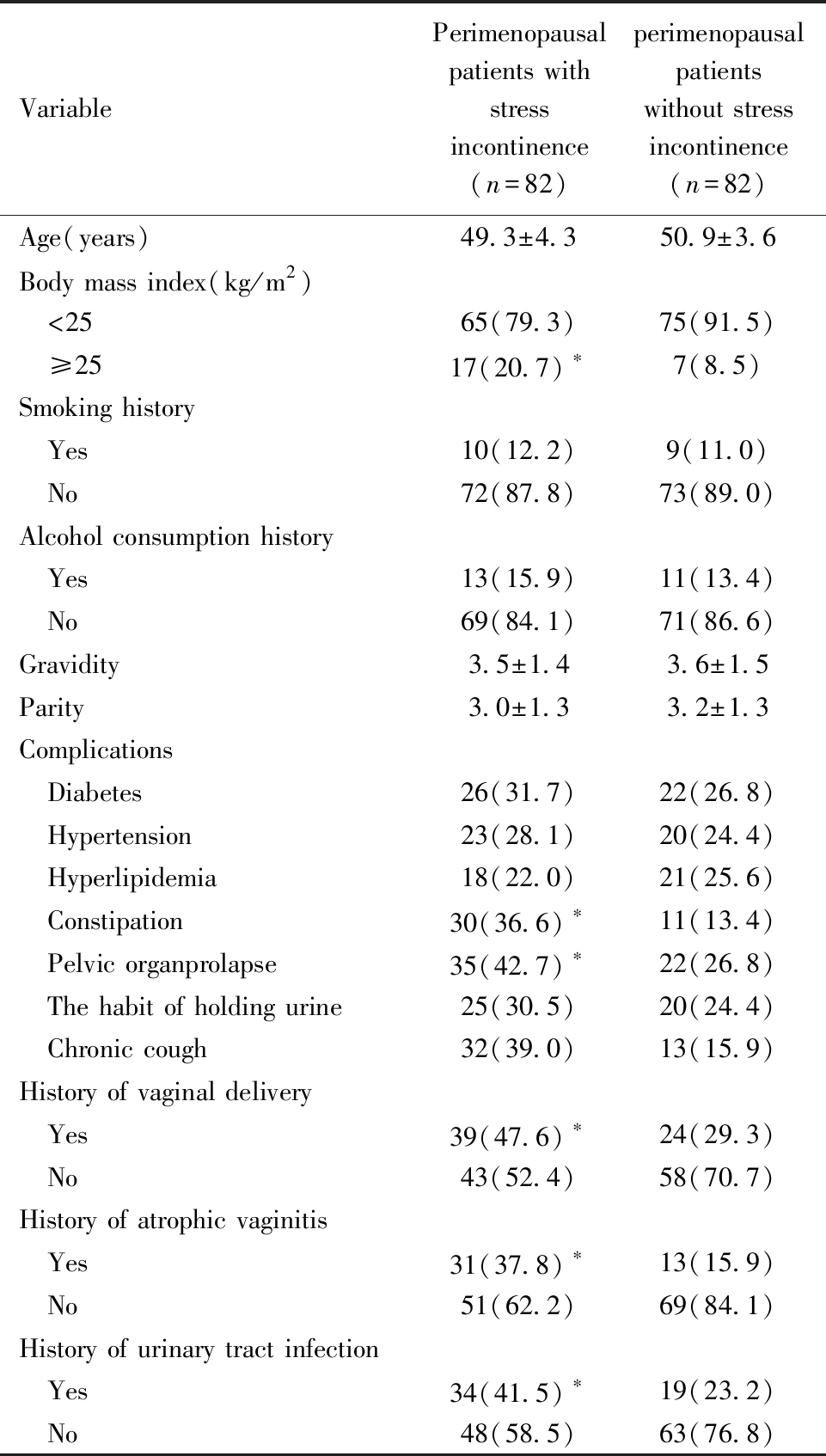
观察组和对照组在年龄、吸烟史、饮酒史、孕次、产次、合并症(糖尿病、高血压、高脂血症)、憋尿习惯方面比较差异无统计学意义(P>0.05);观察组体质指数≥25 kg/m2、阴道分娩史、萎缩性阴道炎史、尿路感染史、便秘、盆腔器官脱垂、慢性咳嗽占比均高于对照组(P<0.05),见表1。
表1 两组一般资料比较[n(%)]
Table 1 Comparison ofbasic characteristics between the two groups[n(%)]
注:与对照组比较,*P<0.05
VariablePerimenopausalpatients with stress incontinence(n=82)perimenopausal patientswithout stress incontinence(n=82)Age(years)49.3±4.350.9±3.6Body mass index(kg/m2) <2565(79.3)75(91.5) ≥2517(20.7)∗7(8.5)Smoking history Yes10(12.2)9(11.0) No72(87.8)73(89.0)Alcohol consumption history Yes13(15.9)11(13.4) No69(84.1)71(86.6)Gravidity 3.5±1.43.6±1.5Parity 3.0±1.33.2±1.3Complications Diabetes26(31.7)22(26.8) Hypertension23(28.1)20(24.4) Hyperlipidemia18(22.0)21(25.6) Constipation30(36.6)∗11(13.4) Pelvic organprolapse35(42.7)∗22(26.8) The habit of holding urine25(30.5)20(24.4) Chronic cough32(39.0)13(15.9)History of vaginal delivery Yes39(47.6)∗24(29.3) No43(52.4)58(70.7)History of atrophic vaginitis Yes31(37.8)∗13(15.9) No51(62.2)69(84.1)History of urinary tract infection Yes34(41.5)∗19(23.2) No48(58.5)63(76.8)
二、围绝经期SUI多因素Logistic回归分析
将围绝经期患者发生SUI作为因变量(发生=1,未发生=0),将上述临床资料存在统计学差异的因素作为自变量,赋值方法:慢性咳嗽(有=1,无=0)、体质指数(≥25 kg/m2=1,<25 kg/m2=0))、阴道分娩(有=1,无=0)、萎缩性阴道炎(有=1,无=0)、便秘(有=1,无=0)、盆腔器官脱垂(有=1,无=0)、尿路感染史(有=1,无=0),全部纳入多因素Logistic回归分析模型,分析结果显示,便秘、盆腔器官脱垂、尿路感染史、阴道分娩、体质指数≥25 kg/m2是围绝经期患者发生SUI的独立危险因素(P<0.05),见表2。
表2 围绝经期SUI多因素Logistic回归分析
Table 2 Multivariate logistic regression analysis of stress incontinence among perimenopausal patients
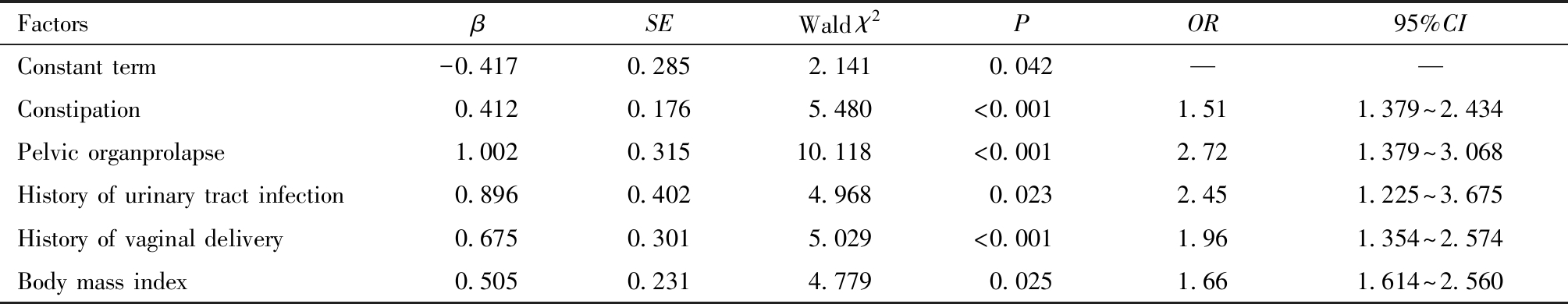
FactorsβSEWald χ2POR95%CIConstant term-0.4170.2852.1410.042——Constipation0.4120.1765.480<0.0011.511.379~2.434Pelvic organprolapse1.0020.31510.118<0.0012.721.379~3.068History of urinary tract infection0.8960.4024.9680.0232.451.225~3.675History of vaginal delivery0.6750.3015.029<0.0011.961.354~2.574Body mass index0.5050.2314.7790.0251.661.614~2.560
三、风险识别模型构建及验证
1. 风险识别模型构建 根据Logistic回归分析结果,采用R 4.0软件构建围绝经期SUI风险列线图模型,总分范围125~350分,对应风险范围0.1~0.9,分数越高发生SUI的风险越高,见图1。
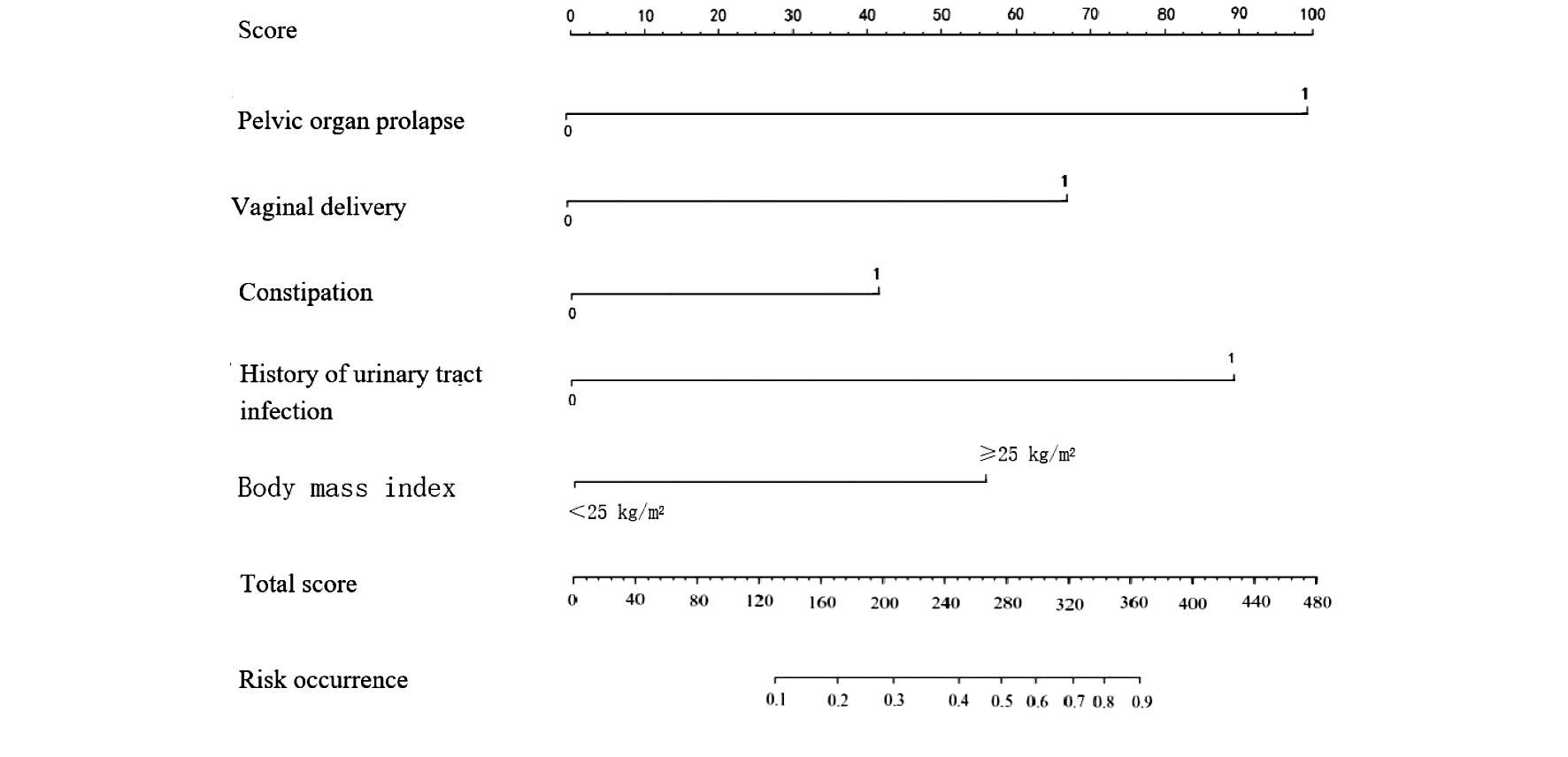
图1 预测围绝经期SUI发生风险的列线图
Figure 1 Nomogram for predicting the risk of postmenopausal stress urinary incontinence
2.围绝经期SUI风险评估模型验证 根据围绝经期SUI的风险列线图结果绘制ROC曲线,结果显示,该模型预测围绝经期发生SUI的曲线下面积(AUC)为0.905(95%CI:0.854~0.942),灵敏度92.68%、特异度83.22%、约登指数0.759;Calibration曲线显示,该预测模型的校准曲线与实际曲线接近重合(Hosmer-Lemeshow χ2=0.931,P=0.267),见图2、3。
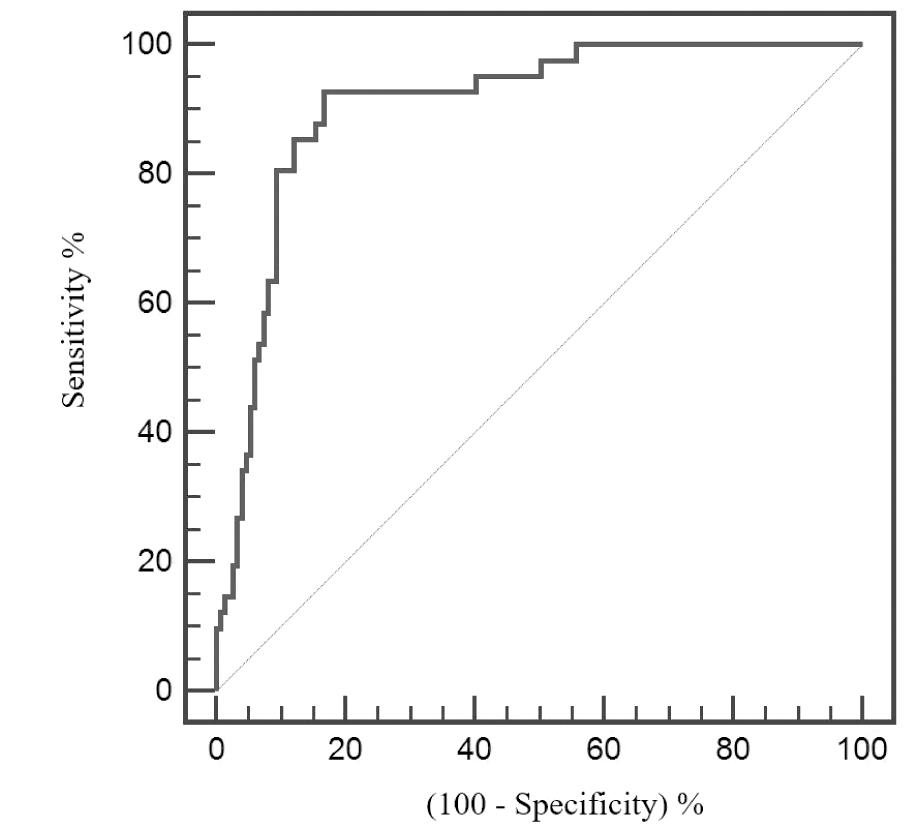
图2 围绝经期SUI的风险评估模型ROC曲线图
Figure 2 ROC curve of the risk assessment model for perimenopausal stress urinary incontinence
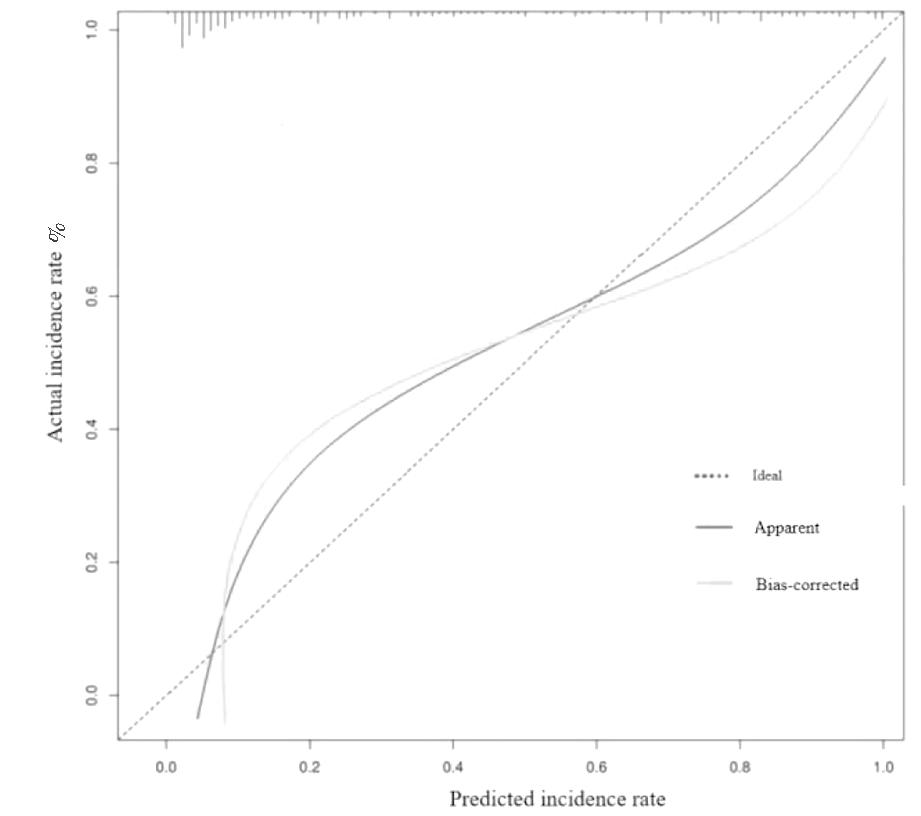
图3 围绝经期SUI的列线图校准曲线
Figure 3 Calibration curve of the nomogram for perimenopausal stress urinary incontinence
讨论
围绝经期是女性生殖期与绝经期的重要转折点,指妇女绝经前后的一段时期,此时期可出现月经紊乱、情绪障碍等,卵巢功能相较于育龄期妇女呈现衰退现象[8]。此外,围绝经期的妇女由于雌激素水平显著下降,导致盆底组织萎缩、松弛,使膀胱三角区和尿道黏膜下静脉变细,黏膜上皮退化和血液的供应减少,尿道浅层上皮组织的张力下降,盆底及尿道肌肉均萎缩,减弱了黏膜的封闭作用,导致SUI发生风险增加[9]。近年来,围绝经期SUI的发生率呈上升趋势,是围绝经期妇女的常见疾病,SUI多因患者尿控系统受损导致的尿控能力降低,严重影响患者的生活质量[10]。SUI具体发病病因与发病机制尚不明确,多数认为与年龄、肥胖、盆腔器官脱垂等有关[11]。近年来,构建风险识别模型在多种疾病的诊断及预测中发挥重要作用。因此本研究通过筛选围绝经期发生SUI的危险因素,建立可视化列线图模型,有利于快速识别围绝经期SUI的高风险人群,更好的进行SUI临床防控。
本研究经Logistic分析结果显示,便秘、盆腔器官脱垂、尿路感染史、阴道分娩、体质指数≥25 kg/m2是围绝经期患者发生SUI的独立危险因素。分析原因为:便秘是因患者肠道蠕速度减慢或腹部脂肪堆积引起的,当患者腹部压力增高时,会推移子宫、膀胱、阴道前壁向下移位,而腹压增加时压力只能传到膀胱,不能有效传至尿道,危害控尿机制,引起SUI[12]。盆腔器官脱垂可增加盆腔压力,阴道开口膨出,破坏了患者盆底支持组织和泌尿生殖系统的神经支配,增加了SUI发病率,与既往研究具有一致性[13-14]。围绝经女性机体内环境发生改变,雌激素降低,会出现泌尿生殖退行性病变,而尿道及膀胱黏膜也逐渐失去保护作用,阴道组织发生萎缩,尿道外口向内牵拉,发生尿路感染。而尿路感染的患者会出现尿频、尿急等不适症状,尿道黏膜则发生充血,使膀胱压力升高,易导致SUI[15]。同时,尿道括约肌长期受到炎性因子的浸润,尿道括约肌的收缩功能发生障碍,发生SUI风险增加[16]。经阴道分娩的患者,在分娩过程中会导致会阴发生撕裂,损伤肛提肌,而盆底肌和尿道括约肌因生产过程中的牵拉、压迫发生损害[17]。另外阴道分娩还可损伤盆底组织的筋膜和韧带,导致盆底组织胶原纤维不完全修复,损害盆底组织支持功能,导致盆底松弛、膀胱及尿道括约肌受损[18]。因此经阴道分娩的妇女更易发生SUI。体质指数≥25 kg/m2时表明患者处于肥胖状态,肥胖可增加围绝经妇女腹腔、盆腔压力,长期的腹内压力可增加盆底的负荷,导致盆底、下尿路的神经肌肉功能发生改变,盆底结构弹性变弱,进而增加围绝经期SUI发生风险[19]。Nagai[20]等研究发现,进行压力试验时发现体质指数与腹腔内压力密切相关,可增加SUI发生风险。
本研究基于用上述独立危险因素围绝经期SUI风险识别模型,并通过列线图实现围绝经期SUI预测的可视化,该模型能够直观的预测围绝经期SUI发生风险,为降低围绝经期SUI提供参考依据。同时本研究对该模型进行ROC验证,结果显示该模型预测围绝经期SUI的AUC为0.905,灵敏度92.68%、特异度83.22%;经Calibration曲线验证,Hosmer-Lemeshow拟合优度检验P>0.05,提示预测模型的校准曲线与实际曲线接近重合,围绝经期SUI风险列线图模型区分度、拟合度好,有助于临床医护工作者对于围绝经期患者进行个体化、高精度的SUI风险评估,充分了解SUI发病分线因素,并尽早给予相应的干预,降低围绝经期SUI的发生。针对高危人群患者,应加强宣教,提高对该疾病的认知及重视程度,指导患者进行盆底肌锻炼,并养成排便习惯,做好会阴清洁等,进一步降低SUI的发生风险。
综上所述,便秘、盆腔器官脱垂、尿路感染史、阴道分娩、体重指数≥25 kg/m2是围经期SUI的独立危险因素,基于此构建的风险识别模型对于围经期SUI具有较高的预测效能,能够有效预测围经期SUI发生风险,提前制定干预措施。但本研究为单中心研究,有一定局限性,未来可增加扩大样本量、收集多中心临床数据,修整预测模型,为临床个体化预测围经期SUI发生风险提供参考。
1 李燕霞,申利,姚弘毅,等.隔姜脐灸联合凯格尔训练治疗围绝经期女性压力性尿失禁患者的临床效果.中国医药导报,2023,20:110-113.
2 Sun B,Liu Y,Su T,et al.Electroacupuncture for stress-related urinary incontinence in elderly women:data analysis from two randomised controlled studies.BMJ Support Palliat Care,2022,12:e164-e170.
3 Burzyński B,Kwiatkowska K,So tysiak-Giba
tysiak-Giba a Z,et al.Impact of stress urinary incontinence on female sexual activity.Eur Rev Med Pharmacol Sci,2021,25:643-653.
a Z,et al.Impact of stress urinary incontinence on female sexual activity.Eur Rev Med Pharmacol Sci,2021,25:643-653.
4 颜梦群,张晓兰,方桂珍,等.杭州市中老年女性压力性尿失禁患病现状及影响因素分析.浙江临床医学,2023,25:1657-1659.
5 Frey JN,Zellweger M,KrebsJ,et al.Impact of defined risk factors on degree of urinary stress incontinence and sling outcome:a retrospective cohort analysis.J Clin Med,2023,12:5422.
6 中华医学会妇产科学分会妇科盆底学组.女性压力性尿失禁诊断和治疗指南(2017).中华妇产科杂志,2017,52:289-293.
7 谢幸,苟文丽.妇产科学(第8版).北京:人民卫生出版社,2013:364-367.
8 王晓霞.经会阴盆底超声参数对压力性尿失禁的诊断价值及与患者盆底肌力、尿动力学的相关性分析.中国性科学,2022,31:78-81.
9 Yang X,Wang X,Gao Z,et al.The anatomical pathogenesis of stress urinary incontinence in women.Medicina(Kaunas),2022,59:5.
10 Denisenko AA,Clark CB,D′Amico M,et al.Evaluation and management of female urinary incontinence.Can J Urol,2021,28:27-32.
11 Malinauskas AP,Bressan EFM,de Melo AMZRP,et al.Efficacy of pelvic floor physiotherapy intervention for stress urinary incontinence in postmenopausal women:systematic review.Arch Gynecol Obstet,2023,308:13-24.
12 Luo Y,Zou P,Wang K,et al.Prevalence and risk factors of urinary incontinence among elderly adults in rural china:a cross-sectional survey.J Wound Ostomy Continence Nurs,2022,49:78-86.
13 周平平,王燕,韩璐,等.重度盆腔器官脱垂患者阴道封闭术后新发压力性尿失禁的影响因素.实用妇产科杂志,2022,38:853-856.
14 Wong JWH,Ramm O.Urinary incontinence and pelvic organ prolapse.Clin Obstet Gynecol,2021,64:314-320.
15 翁锡君,李南,忻立萍,等.围绝经期压力性尿失禁女性尿道中段悬吊术后尿路感染危险因素及尿动力学特性.中华医院感染学杂志,2022,32:3462-3466.
16 Goldman HB.Joint position statement on midurethral slings for stress urinary incontinence.Neurourol Urodyn,2022,41:31-34.
17 Zhu L,Guo Y,Wen Y,et al.Risk factors and countermeasures of stress urinary incontinence after mesh implantation for patients with pelvic organ prolapse.Arch Esp Urol,2023,76:182-188.
18 Huang H,Ding G,Li M,et al.Menopause and stress urinary incontinence:The risk factors of stress urinary incontinence in perimenopausal and postmenopausal women.J Obstet Gynaecol Res,2023,49:2509-2518.
19 Ganz M,Alessandro C,Jacobs M,et al.The role of body mass index and waist circumference in gender-specific risk factors for stress urinary incontinence:a cross-sectional study.Cureus,2023,15:e38917.
20 Nagai K,Homma Y,Ideno Y,et al.Prevalence and factors associated with overactive bladder and stress urinary incontinence in the Japan Nurses′ Health Study.Menopause,2021,29:129-136.