妊娠期糖尿病(gestational diabetes mellitus,GDM)是指在妊娠前糖代谢正常,妊娠后才出现的糖尿病,是妊娠期常见并发症之一。根据国际糖尿病与妊娠研究组的推断,GDM全球平均患病率在稳步上升中,2017年约为16.2% [1]。王彬苏等人[2]的研究发现中国近15年的GDM患病率为12.9%,整体呈上升趋势,且存在年轻化趋势。随着西藏地区人民生活水平的不断提高,健康宣教的不断普及,“三孩政策”的实施,高龄孕产妇的增加,居民健康意识的不断改变,有更多孕产妇主动接受孕期检查。在西藏高原地区的实际临床工作中发现GDM患者虽然少,但患病率存在上升趋势,而关于西藏高原地区GDM患病率暂无相关文献报道。本研究收集西藏拉萨市人民医院2023年5月—2024年5月妇产科门诊就诊孕妇口服葡萄糖耐量试验(OGTT)结果,随访分析其中50例GDM患者和同期分娩的无产科并发症的孕妇的妊娠结局,了解以西藏拉萨为例的高原地区GDM的患病情况及GDM患者的妊娠结局,为当地医疗机构开展相关防治工作提供依据。
对象与方法
1.研究对象:2023年5月至2024年5月在拉萨市人民医院妇产科门诊建档行产前检查的孕妇4 000例中,有1 019例患者在24~28+6周在本院产检进行75 g葡萄糖耐量试验(OGTT试验),收集其OGTT试验结果,发现GDM患者65人,选择其中在拉萨市人民医院分娩的GDM患者50例作为病例组,随机选择同期拉萨市人民医院分娩的50例无产科并发症的产妇作为对照组。
2.诊断标准:按照国际妊娠合并糖尿病研究组织的诊断标准[3],孕妇在孕24~28+6周进行OGTT检测,达到或超过以下任意标准即可诊断为GDM:空腹血糖(FPG)5.1 mmol/L,餐后1 h血糖水平10.0 mmol/L,2 h血糖水平8.5 mmol/L。
3.研究方法:收集两组孕妇分娩前身高、体重、年龄、是否合并高血压,分娩孕周、分娩方式、产后出血量、新生儿出生体重、新生儿Apgar评分等指标,分析两组孕产妇的妊娠结局是否存在差异。
4.统计学处理:采用Excel软件及SPSS 25.0对数据进行统计分析,其中计量资料表示为![]() 进行t检验;计数资料表示为百分率(%),进行卡方检验。P<0.05为差异有统计学意义。
进行t检验;计数资料表示为百分率(%),进行卡方检验。P<0.05为差异有统计学意义。
结果
1.GDM检出率:西藏拉萨市人民医院2023年5月至2024年5月GDM检出率为6.4%(65/1 019)。其中≤20岁年龄组GDM检出率为0,21~25岁、26~30岁、31~35岁、36~40岁及>40岁各年龄组检出率分别为2.5%、5.9%、8.0%、5.1%、26.3%。随年龄增长,GDM的检出率总体呈上升趋势,尤其是>40岁组,检出率远高于其他年龄组。见表1。
表1 GDM患者各年龄组血糖升高检出率
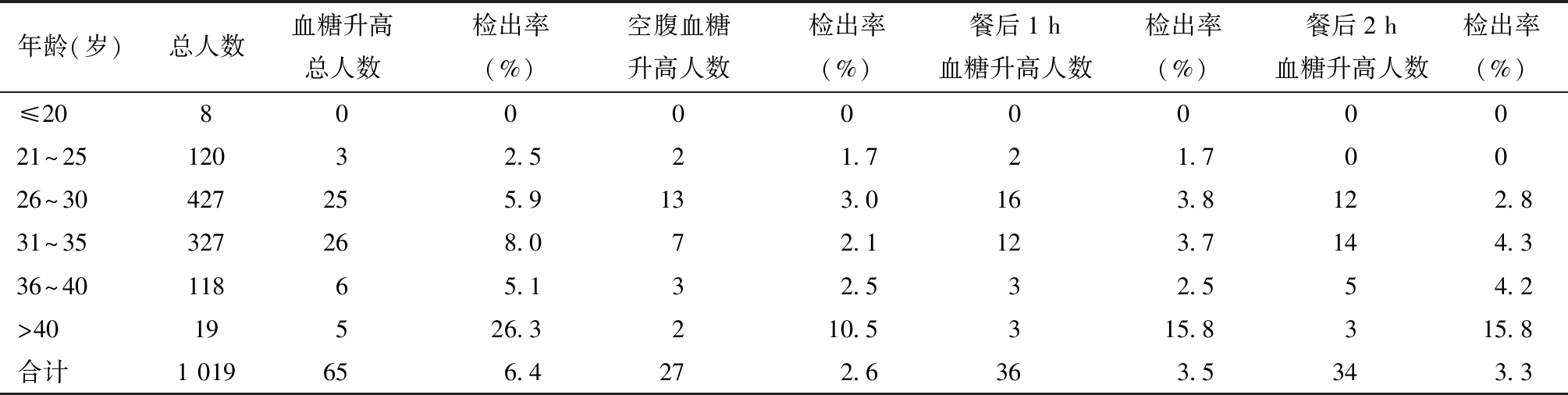
年龄(岁)总人数血糖升高总人数检出率(%)空腹血糖升高人数检出率(%)餐后1 h血糖升高人数检出率(%)餐后2 h血糖升高人数检出率(%)≤2080000000021~2512032.521.721.70026~30427255.9133.0163.8122.831~35327268.072.1123.7144.336~4011865.132.532.554.2>4019526.3210.5315.8315.8合计1 019656.4272.6363.5343.3
2.GDM组与对照组妊娠结局情况分析:两组的年龄及产前BMI差异有统计学意义(P<0.01)。分娩孕周、产后出血量、新生儿体重、新生儿Apgar评分(1、5、10 min)差异均无统计学意义(P>0.05)。见表2。
表2 GDM组与对照组妊娠结局情况分析![]()
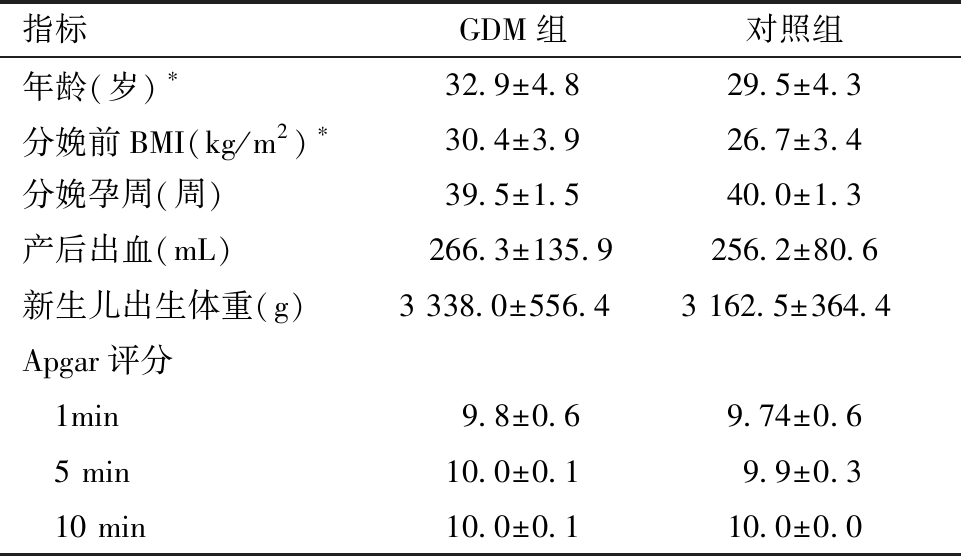
注:两组比较,*P<0.01
指标GDM组对照组年龄(岁)∗32.9±4.829.5±4.3分娩前BMI(kg/m2)∗30.4±3.926.7±3.4分娩孕周(周)39.5±1.540.0±1.3产后出血(mL)266.3±135.9256.2±80.6新生儿出生体重(g)3 338.0±556.4 3 162.5±364.4 Apgar评分 1min 9.8±0.69.74±0.6 5 min10.0±0.19.9±0.3 10 min10.0±0.110.0±0.0
3.GDM组与对照组分娩方式比较:将分娩方式划分为三类:剖宫产、侧切助产、顺产,两组比较,差异有统计学意义(P=0.02)。见表3。
表3 GDM组与对照组分娩方式比较 [例(%)]
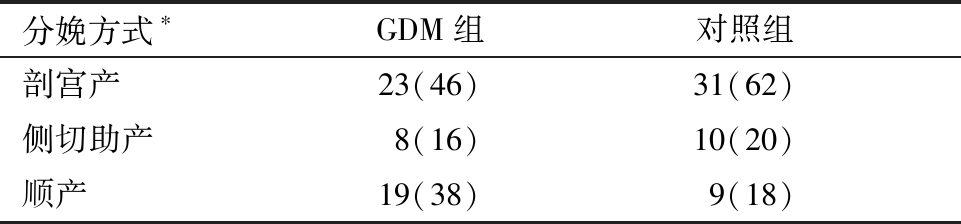
注:两组比较,*P=0.02
分娩方式∗GDM组对照组剖宫产23(46)31(62)侧切助产8(16)10(20)顺产19(38)9(18)
4.GDM组中合并高血压患者14例,占28%,对照组中0例,两组比较差异有统计学意义(P<0.01)。
讨论
随着孕周的增加,在妊娠中晚期,胎盘分泌的孕酮、雌激素、糖皮质激素等水平升高,母体可能发生继发性胰岛素抵抗、糖代谢紊乱,从而导致GDM,随着孕周增加,GDM发生风险也在增加[4]。妊娠早期进行OGTT检测可能会漏诊,还会增加孕妇的产检次数;在妊娠晚期进行检查,OGTT阳性患者没有足够的时间进行代谢干预;因此,一般建议在妊娠24~28+6周产检时进行OGTT检测。国际妊娠合并糖尿病研究组织诊断GDM的标准是基于结果的标准,能够协助GDM患者进行早期的诊断和治疗,从而减少与GDM相关的母体和胎儿并发症[3]。西藏拉萨市人民医院2023年5月至2024年5月门诊建档人数共4 000人,其中部分孕妇未在该院行OGTT检查,部分孕妇甚至未行OGTT检查。统计该院孕期完善OGTT检测的1 019例患者的GDM检出率为6.4%,远低于国内GDM患病率平均水平,虽然检出率可能被低估,但考虑主要还是与西藏高原地区社会经济的发展及西藏人民生活饮食习惯等密切相关。
年龄是GDM公认的危险因素,本研究中发现>40岁年龄组GDM检出率明显高于其他组别,与王彦林等人[5]的研究结果相似。随着年龄的增加,女性身体的储备功能逐渐下降,对妊娠和分娩的耐受能力下降,糖耐量降低,导致GDM发生率升高[6]。西藏高原的部分偏远地区教育覆盖不足,尤其是牧区,早婚、早孕现象比较普遍,高龄产妇人数相对较少,一定程度上降低了西藏高原地区GDM的发生。
本研究中GDM组妊娠期高血压患者占比28%。国内外大量研究表明,GDM患者毛细血管基底增厚,会增加孕妇妊娠期高血压疾病发生的风险,同时高血压、糖尿病家族史、流产史、多囊卵巢综合征等也是GDM的危险因素[7]。
GDM的孕妇机体处于高糖状态,往往导致胎儿体重增长过快,会造成巨大儿,还会增加新生儿畸形、胎儿宫内窘迫、围生儿死亡等风险。而巨大儿的分娩还会增加产后出血,剖宫产率、助产率升高等[8]。胎儿长期处于高血糖环境中,羊水也会增多,会导致羊膜腔的压力增大,增加胎膜早破及早产的风险。文中分析了50例GDM患者及50例无产科并发症的产妇,GDM组新生儿平均出生体重高于对照组,GDM组剖宫产率明显高于对照组,或许说明了GDM对分娩方式的影响。但本研究样本数量较少,未来还需要扩大样本量进行深入研究。
本研究表明GDM组的分娩前BMI高于对照组,两组差异有统计学意义。王聪等人[9]的研究表明孕早期根据患者实际情况给予个体化健康管理可明显降低GDM发病率,其管理方法主要是合理饮食、科学运动指导及妊娠期糖尿病的知识宣教。Sílvia等人[10]的研究表明孕期体重增长过快除了与GDM患病率密切相关外,还与妊娠期高血压、子痫前期、巨大儿、新生儿出生缺陷等相关。严格的体重管理对GDM患者预防不良妊娠结局至关重要。
GDM患者孕期血糖的控制方法:自我血糖监测,饮食控制,运动疗法、药物营养治疗及胰岛素治疗,当营养、运动及药物干预无法达到目标血糖水平时,控制体质指数正常化可能改善未来的妊娠结局[11]。大多数GDM患者通过营养及运动治疗就能达到血糖控制目标。张艳梅[12]等人研究表明孕期补充维生素D也能降低GDM患者的空腹血糖及胰岛素抵抗程度。
美国糖尿病协会[13]指出:女性正常情况下每天大概需要1 800~2 500 kcal的热量,但妊娠期高血糖的孕妇应适当控制每天热量的摄入,妊娠早期不低于1 600 kcal/d,妊娠中晚期约1 800~2 200 kcal/d。根据BMI计算每天大概需要摄入的热量[11]:对于体重过轻,BMI<18 kg/ m2的孕妇,建议每天的热量摄入可达到35~40 kcal/kg,才能达到理想的体重增加及营养摄入;对体重正常,BMI=18.5~24.9 kg/m2的孕妇,每天需要摄入的热量约为30 kcal/kg;对超重或肥胖的孕妇,BMI=25~29.9 kg/m2及30~39.9 kg/m2,每天摄入的热量应控制在22~25 kcal/kg,才能有利于防止体重过分增长;对于严重肥胖,BMI>40kg/ m2的孕妇,应该进一步减少能量的摄入,约12~14 kcal/kg,期间要严格关注有无酮症发生。
中国2022年妊娠期高血糖临床指南[14]中提出相关建议:(1)每天摄入的碳水化合物应不低于175 g,占总热量的50%~60%。每日蛋白质摄入不应低于75 g。(2)妊娠期高血糖的孕妇可合理安排5~6次的餐次,3次正餐和2~3次加餐。(3)每日应有维生素及矿物质的摄入,食用富含铁、钙、碘等微量元素的食物。GDM患者饮食目标是控制血糖水平的同时,为母体及胎儿提供足够的能量,过分控制热量摄入可能会导致酮症,对孕妇及新生儿都会造成不良影响。在严格饮食控制血糖过程中需定期监测孕妇体内的酮体水平[15]。每次的正餐及加餐都可食用蛋白质,每日至少大于75 g,蛋白质摄入可以减缓碳水化合物的代谢吸收,增加饱腹感,还可以为机体提供充分的热量,预防酮症的发生[16]。
因独特的地理环境,西藏高原地区盛产青稞,多数地区把青稞为原料制作的糌粑当成主食。青稞中的β-葡聚糖可以降低餐后血糖和血脂作用,其机制可能是黏性可溶纤维改善葡萄糖的代谢和胰岛素敏感度,包括减缓葡萄糖在小肠的吸收和结肠的发酵[17]。但是,高原地区的居民在抵御寒冷的过程中,会在饮食中添加高蛋白、高脂肪、高钠饮食,特别是酥油茶这类食物,李饶等人[18]的研究表明酥油茶的食用与餐后血糖升高有很大的关系,这种膳食特点非常不利于糖尿病患者血糖控制。因此,在对西藏高原地区GDM患者进行饮食宣教时,可以鼓励多食用糌粑,搭配高蛋白饮食一起食用,减少碳水化合物的摄入,减少酥油茶等高脂、高盐饮食的摄入。
中国营养学会[19]通过对妊娠妇女观察与评估,提出关于孕前不同BMI孕妇体重增长范围:BMI<18.5 kg/ m2,孕期体重总增长范围11.0~16.0 kg;BMI=18.5~24.0 kg/ m2,孕期体重总增长范围8.0~14.0 kg;BMI=24.0~28.0 kg/ m2,孕期体重总增长范围7.0~11.0 kg;BMI>28 kg/ m2,孕期体重总增长范围应控制在9 kg以内。合理控制体重,适当增加运动,可降低孕期GDM的发生风险。没有运动禁忌症的孕妇,一周中应该有2~5 d的中等强度运动[运动时心率到达40%~60%的最大心率(最大心率=220-年龄)[13]],每次约20~50 min。每次运动都应从低到高强度慢慢递进,切不可操之过急,运动中如果出现不适应立即停止,预防低血糖等不良事件的发生。选择合适的运动方式也非常重要,可根据实际情况选择合适自己的慢跑、快走、游泳等相对安全的运动方式,避免仰卧起坐这类会引起静脉回流减少的运动,避免打球、骑马等高风险运动,若是在平躺运动中出现头晕、恶心等不适,要立即调整体位[20]。西藏地区地广人稀,占地面积大,牧区生活的孕妇放牧、劳作的同时也有了充足的运动量,一定程度上减少了西藏地区GDM的发生。
西藏高原地区应继续完善医疗卫生服务体系,鼓励孕妇定期行产前检查,结合少数民族的生活习惯和宗教文化,在尊重西藏文化的基础上,对已经发生GDM的患者鼓励饮食及运动严格控制血糖水平,自我监测血糖,必要时使用药物控制血糖,减少产后糖尿病风险[21];对未发生GDM的孕妇进行饮食宣教,宣传科学膳食和运动管理,进一步降低本地区GDM的发病率,同时更好地控制GDM孕妇的血糖水平。
1 Yuen L,Wong VW,Simmons D.Ethnicdisparities in gestational diabetes.Curr Diab Rep,2018,18:68.
2 王彬苏,周秋明,盛望望,等.中国妊娠期糖尿病危险因素及妊娠结局的调查分析.中国医刊,2019,54:1014-1019.
3 Reddi PR,Jasmina B.Screening and diagnosis of gestational diabetes mellitus,Where do we stand.J Clin Diagn Res,2016,10:QE01-QE04.
4 卓玛次仁.妊娠期糖尿病规范化治疗对妊娠结局的影响.实用妇科内分泌电子杂志,2020,7:47-48.
5 王彦林,吕淑平.高龄孕妇再生育子代出生缺陷健康风险.中国临床医生杂志,2017,45:5-8.
6 刘铭,徐巍,吴坤英.妊娠糖尿病发病率调查及其影响因素分析.河南医学研究,2020,29:6572-6574.
7 Leng J,Liu G,Zhang C,et al.Physical activity,sedentary behaviors and risk of gestational diabetes mellitus:a population-based cross-sectional study in Tianjin,China.Eur J Endocrinol,2016,174:763-773.
8 范娟,冯小凤.双胎妊娠孕妇并发妊娠期高血压危险因素分析及对妊娠结局的影响.蚌埠医学院学报,2024,49:1161-1164,1169.
9 王聪,高婉,赵静妮,等.早期个体化健康管理对高风险人群妊娠期糖尿病发病的影响.中国妇幼健康研究,2024,35:51-56.
10 Sílvia MS,Tiago SS,Liliana F,et al.Inappropriate gestational weight gain impact on maternofetal outcomes in gestational diabetes.Ann Med,2023,55:207-214.
11 Sandu C,Bica C,Salmen T,et al.Gestational diabetes - modern management and therapeutic approach(Review).Exp Ther Med,2021,21:81.
12 张艳梅,宋晓平,黄莺.补充维生素D对妊娠期糖尿病患者胰岛素抵抗程度的影响.中国医药,2019,14:249-252.
13 ElSayed NA,Aleppo G,Aroda VR,et al.15.Management of diabetes in pregnancy:standards of care in diabetes-2023.Diabetes Care,2023,46:S254-S266.
14 中华医学会妇产科学分会产科学组,中华医学会围产医学分会,中国妇幼保健协会妊娠合并糖尿病专业委员会.妊娠期高血糖诊治指南(2022)[第一部分].中华妇产科杂志,2022,57:3-12.
15 Hod M,Kapur A,Sacks DA,et al.The international federation of gynecology and obstetrics(FIGO) initiative on gestational diabetes mellitus:A pragmatic guide for diagnosis,management,and care.Int J Gynaecol Obstet,2015,131 Suppl 3:S173-211.
16 Duarte-Gardea MO,Gonzales-Pacheco DM,Reader DM,et al.Academy of nutrition and dietetics gestational diabetes evidence-based nutrition practice guideline.J Acad Nutr Diet,2018,118:1719-1742.
17 仝海英,王玉芬,魏胜芳,等.青稞β-葡聚糖对糖尿病防治的研究进展.中国保健营养,2016,26:54-55.
18 李饶,袁丽,熊真真,等.藏族2型糖尿病病人血糖控制现状和影响因素分析.护理研究,2016,30:3609-3612.
19 中国营养学会.中国妇女妊娠期体重监测与评价.北京:中国营养学会,2021.
20 Singh R,Pattisapu A,Emery MS.US physical activity guidelines:current state,impact and future directions.Trends Cardiovasc Med,2020,30:407-412.
21 沈晶.基于西藏地区饮食特点的糖尿病膳食指导.西藏医药,2020,41:140-141.