2018年国家卫生健康委员会发布《关于开展分娩镇痛试点工作的通知》,要求2020年底前试点医院的椎管内分娩镇痛率≥40%[1]。硬膜外分娩镇痛是椎管内分娩镇痛的主要方式之一可作为分娩镇痛的金标准,并被世界卫生组织(WHO)推荐为产妇提供[2]。目前国内外既往研究主要通过新生儿Apgar评分探讨硬膜外分娩镇痛对新生儿的影响[3],但调查硬膜外分娩镇痛对婴幼儿影响的研究有限[4]。婴幼儿阶段的生长发育至关重要,超过80%的大脑功能在3岁之前形成[5]。针对硬膜外分娩镇痛是否影响婴幼儿生长发育的观点复杂且存在争议,且国内外尚无相关研究的系统整合。因此,本研究采用Meta分析探索硬膜外分娩镇痛与婴幼儿生长发育的相关性,为硬膜外分娩镇痛的临床选择提供循证依据。
一、文献的纳入、排除标准及检索策略
1.纳入标准:(1)研究对象。0~3岁婴幼儿(排除新生儿);(2)暴露因素。硬膜外分娩镇痛。包括传统腰段硬膜外镇痛(ELA)、联合硬脊膜外镇痛(CSE),以及维持镇痛的程序,如患者自控硬膜外镇痛(PCEA)、程序性间歇硬膜外推注(PIEB)等;(3)结局指标。婴幼儿体格发育(身高、体重、头围、胸围等)或神经心理发育(适应性行为、大运动、精细动作、语言、个人-社会等);(4)研究类型。队列研究。
2.排除标准:(1)无法提取数据;(2)无法获取全文;(3)文献重复发表或使用资料相似的研究;(4)文献语言非中英文;(5)文献偏倚风险高,即文献质量评价为低质量。
3.文献检索策略:检索中国知网(CNKI)、中国生物医学文献数据库(CBM)、万方数据知识服务平台(Wanfang Data)、维普网(VIP)、Cochrane Library、PubMed、Web of Science、EMBase数据库,以及Clinical Trials和中国临床试验注册中心。检索时限为建库至2023年12月27日。使用主题词结合自由词制订检索策略,并补充检索纳入文献的参考文献。中文检索式以中国知网数据库为例:[(主题为镇痛,产科)OR(篇关摘:硬膜外分娩镇痛+分娩镇痛+椎管内分娩镇痛+产科镇痛+无痛分娩+腰部硬膜外镇痛+传统腰段硬膜外分娩镇痛+联合硬脊膜外分娩镇痛+腰硬联合分娩镇痛+患者自控硬膜外分娩镇痛+程序性间歇硬膜外分娩推注)AND(篇关摘:婴幼儿+婴儿+幼儿)]AND(篇关摘:生长发育+体格发育+身高+体重+头围+胸围+神经心理发育+大运动+精细动作+适应性行为+语言+个人-社会);英文检索式以PubMed为例:(((Analgesia,Obstetrical[MeSH Terms]) OR(Obstetrical Analgesia[Title/Abstract] OR Analgesia,Obstetric[Title/Abstract] OR Obstetric Analgesia[Title/Abstract] OR Labor analgesia[Title/Abstract] OR Epidural labor analgesia[Title/Abstract] OR ELA[Title/Abstract] OR neuraxial labor analgesia[Title/Abstract] OR Epidural block labor anesthesia of labor[Title/Abstract] OR conventional lumbar epidural labor analgesia[Title/Abstract] OR combined spinal epidural labor analgesia[Title/Abstract] OR CSE[Title/Abstract] OR patient-controlled epidural labor analgesia[Title/Abstract] OR PCEA[Title/Abstract] OR programmed intermittent epidural labor blous[Title/Abstract] OR PIEB[Title/Abstract])) AND(infant*[Title/Abstract] OR baby*[Title/Abstract] OR toddler*[Title/Abstract] OR child*[Title/Abstract])) AND(grow*[Title/Abstract] OR develop*[Title/Abstract] OR Physical develop*[Title/Abstract] OR height[Title/Abstract] OR weight[Title/Abstract] OR head circumfer*[Title/Abstract] OR chest circumfer*[Title/Abstract] OR neurodevelop*[Title/Abstract] OR language Develop*[Title/Abstract] OR gross motor[Title/Abstract] OR fine motor[Title/Abstract] OR Adaptive Behav*[Title/Abstract] OR Personal-Social Behav*[Title/Abstract])
二、文献筛选及质量评价
2名接受过循证医学培训的研究者独立检索文献,阅读题目和摘要进行初筛,按照文献的纳入及排除标准阅读全文,确定纳入文献。双人提取文献信息,包括作者、发表年份、国家、研究类型、研究对象、暴露因素、样本量、结局指标等,并核对结果,如有分歧则咨询第3名研究者协助判断。
由2名研究者独立采用纽卡斯尔-渥太华量表(the Newcastle Ottawa Scale,NOS)[6]进行质量评价,并交叉核对结果。如有争议,则与第3名研究者讨论协商解决。以评定结果0~3分、4~6分、7~9分将文献质量划分为低、中、高。
三、统计分析
采用RevMan 5.4软件对提取的数据进行Meta分析。计数资料的统计效应量用相对危险度(relative risk,RR)表示,计量资料效应量用均数差(MD)或标准均数差(SMD)表示。运用I2判断研究结果异质性大小,若P>0.1,I2<50%认为异质性较小,采用固定效应模型进行Meta分析;若P≤0.1,I2≥50%认为异质性较大,尽量分析异质性来源,若仍无法降低异质性,则采用随机效应模型进行Meta分析。
四、文献检索结果
1.文献筛选结果及纳入文献基本特征:通过检索数据库及临床试验注册平台初步得到文献1 802篇,逐层筛选后最终纳入的7篇文献[8-13],包括3篇中文文献,4篇英文文献,文献筛选流程见图1。总样本量323 576例,累计对照组274 503例,观察组48 973例。研究发表时间为2012年—2023年,其中6篇文献为2021年以后发表。7篇文献经NOS量表评价质量后,得分8~9分,纳入文献的基本特征及方法学质量评价结果见表1。
表1 纳入文献的基本特征及方法学质量评价结果(n=7)
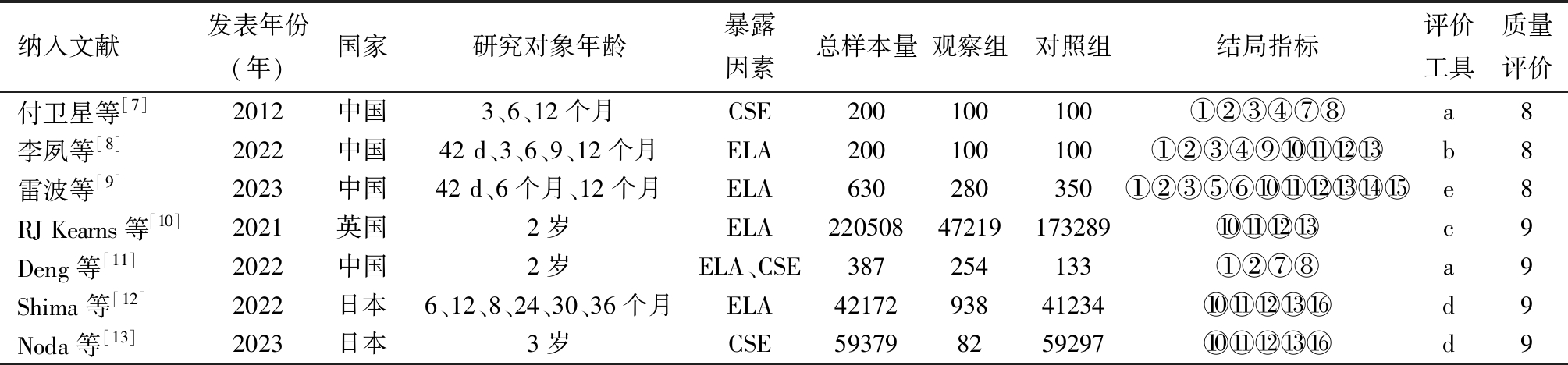
注:CSE为联合硬脊膜外镇痛;ELA为传统腰段硬膜外镇痛。结局指标:①身高;②体重;③头围;④胸围;⑤囟门;⑥牙齿;⑦智能发展指数(PDI);⑧运动发展指数(PDI);⑨适应性行为;⑩大运动; 精细动作;
精细动作; 语言;
语言; 个人-社会;
个人-社会; 智力发育商;
智力发育商; 认知能力;
认知能力; 解决问题。评价工具:a贝利婴儿发展量表(BSID);b格塞尔发育量表(Gesell);c苏格兰标准化国家儿童监测评估;d年龄与发育进程问卷—第三版(ASQ-3);e未知。
解决问题。评价工具:a贝利婴儿发展量表(BSID);b格塞尔发育量表(Gesell);c苏格兰标准化国家儿童监测评估;d年龄与发育进程问卷—第三版(ASQ-3);e未知。
纳入文献发表年份(年)国家研究对象年龄暴露因素总样本量观察组对照组结局指标评价工具质量评价付卫星等[7]2012中国3、6、12个月CSE200100100①②③④⑦⑧a8李夙等[8]2022中国42 d、3、6、9、12个月ELA200100100①②③④⑨⑩ b8雷波等[9]2023中国42 d、6个月、12个月ELA630280350①②③⑤⑥⑩ e8RJ Kearns等[10]2021英国2岁ELA22050847219173289⑩ c9Deng等[11]2022中国2岁ELA、CSE387254133①②⑦⑧a9Shima等[12]2022日本6、12、8、24、30、36个月ELA4217293841234⑩ d9Noda等[13]2023日本3岁CSE593798259297⑩ d9
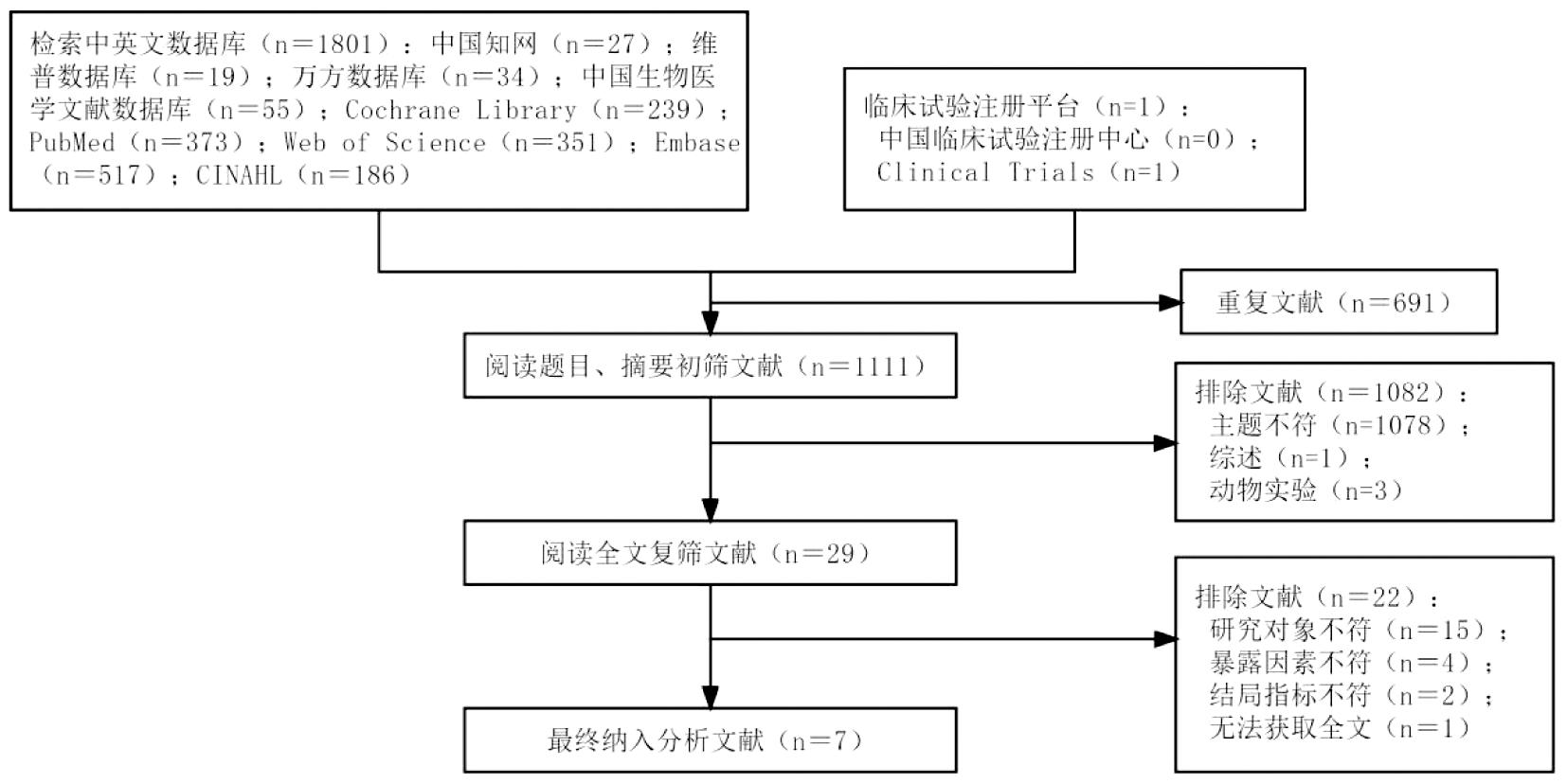
图1 文献筛选流程图
2.Meta分析结果:(1)硬膜外分娩镇痛对婴幼儿体格发育影响。对硬膜外分娩镇痛对身高、体重、头围、胸围的影响分别进行Meta分析(见表2),固定效应模型结果显示(见图2),硬膜外分娩镇痛组的子代在3月龄和12月龄的体重低于对照组(MD=-0.05 kg,95%CI:-0.07~-0.03,P<0.001; MD=-0.05 kg,95%CI:-0.08~-0.03,P<0.001)。但硬膜外分娩组的子代6月龄体重高于对照组(MD=0.02 kg,95%CI:0.002~0.039,P=0.03)。(2)硬膜外分娩镇痛对婴幼儿神经心理发育影响。表2展示了硬膜外分娩镇痛对子代大运动、精细运动、语言、个人-社会、解决问题影响的Meta分析结果。2项研究[12-13]报告了硬膜外分娩镇痛对3岁婴幼儿解决问题发育的影响。固定效应模型结果显示,硬膜外分娩镇痛是3岁婴幼儿解决问题发育的危险因素,(RR=1.28,95%CI:1.04~1.56,P=0.02);根据产妇分娩年龄、产次、分娩方式、产程时间、合并症(糖尿病、高血压、精神障碍)、孕前体质指数、孕早期职业、吸烟状况、饮酒情况、教育水平、家庭年收入、产后6个月婚姻状况、儿童性别、出生体重、出生后5分钟Apgar评分、婴儿期喂养方式、托儿所出勤率等协变量进行调整,固定效应模型进行Meta分析结果显示,硬膜外对照组与对照组的差异不显著(RR=1.21,95%CI:0.99~1.46,P=0.06)。
表2 Meta分析结果
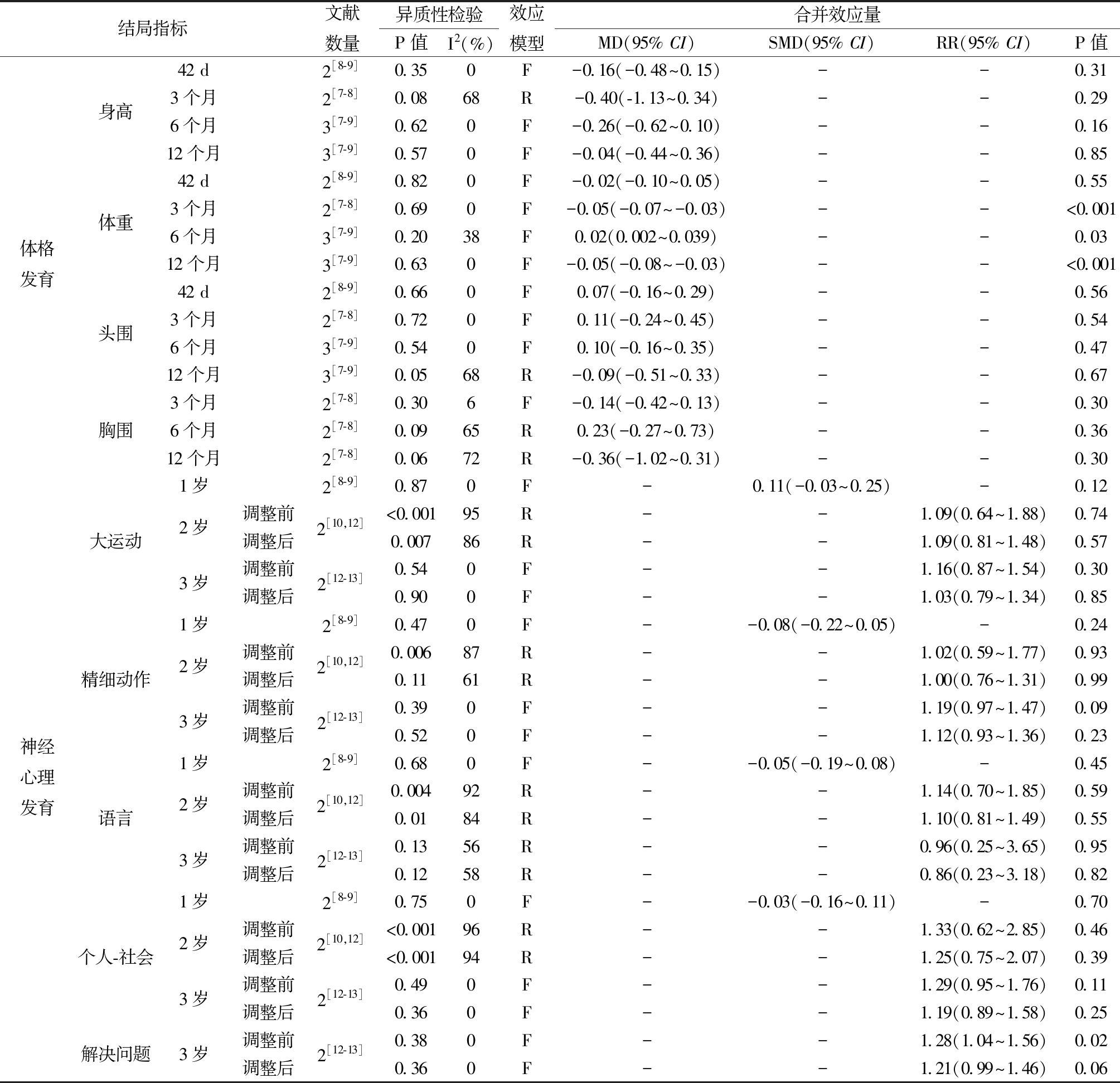
注:R为随机效应模型;F为固定效应模型
结局指标文献数量异质性检验P值I2(%)效应模型合并效应量MD(95% CI)SMD(95% CI)RR(95% CI)P值体格发育身高体重头围胸围42 d2[8-9]0.350F-0.16(-0.48~0.15)--0.313个月2[7-8]0.0868R-0.40(-1.13~0.34)--0.296个月3[7-9]0.620F-0.26(-0.62~0.10)--0.1612个月3[7-9]0.570F-0.04(-0.44~0.36)--0.8542 d2[8-9]0.820F-0.02(-0.10~0.05)--0.553个月2[7-8]0.690F-0.05(-0.07~-0.03)--<0.0016个月3[7-9]0.2038F0.02(0.002~0.039)--0.0312个月3[7-9]0.630F-0.05(-0.08~-0.03)--<0.00142 d2[8-9]0.660F0.07(-0.16~0.29)--0.563个月2[7-8]0.720F0.11(-0.24~0.45)--0.546个月3[7-9]0.540F0.10(-0.16~0.35)--0.4712个月3[7-9]0.0568R-0.09(-0.51~0.33)--0.673个月2[7-8]0.306F-0.14(-0.42~0.13)--0.306个月2[7-8]0.0965R0.23(-0.27~0.73)--0.3612个月2[7-8]0.0672R-0.36(-1.02~0.31)--0.30神经心理发育大运动精细动作语言个人-社会解决问题1岁2岁3岁1岁2岁3岁1岁2岁3岁1岁2岁3岁3岁调整前调整后调整前调整后调整前调整后调整前调整后调整前调整后调整前调整后调整前调整后调整前调整后调整前调整后2[8-9]2[10,12]2[12-13]2[8-9]2[10,12]2[12-13]2[8-9]2[10,12]2[12-13]2[8-9]2[10,12]2[12-13]2[12-13]0.870F-0.11(-0.03~0.25)-0.12<0.00195R--1.09(0.64~1.88)0.740.00786R--1.09(0.81~1.48)0.570.540F--1.16(0.87~1.54)0.300.900F--1.03(0.79~1.34)0.850.470F--0.08(-0.22~0.05)-0.240.00687R--1.02(0.59~1.77)0.930.1161R--1.00(0.76~1.31)0.990.390F--1.19(0.97~1.47)0.090.520F--1.12(0.93~1.36)0.230.680F--0.05(-0.19~0.08)-0.450.00492R--1.14(0.70~1.85)0.590.0184R--1.10(0.81~1.49)0.550.1356R--0.96(0.25~3.65)0.950.1258R--0.86(0.23~3.18)0.820.750F--0.03(-0.16~0.11)-0.70<0.00196R--1.33(0.62~2.85)0.46<0.00194R--1.25(0.75~2.07)0.390.490F--1.29(0.95~1.76)0.110.360F--1.19(0.89~1.58)0.250.380F--1.28(1.04~1.56)0.020.360F--1.21(0.99~1.46)0.06
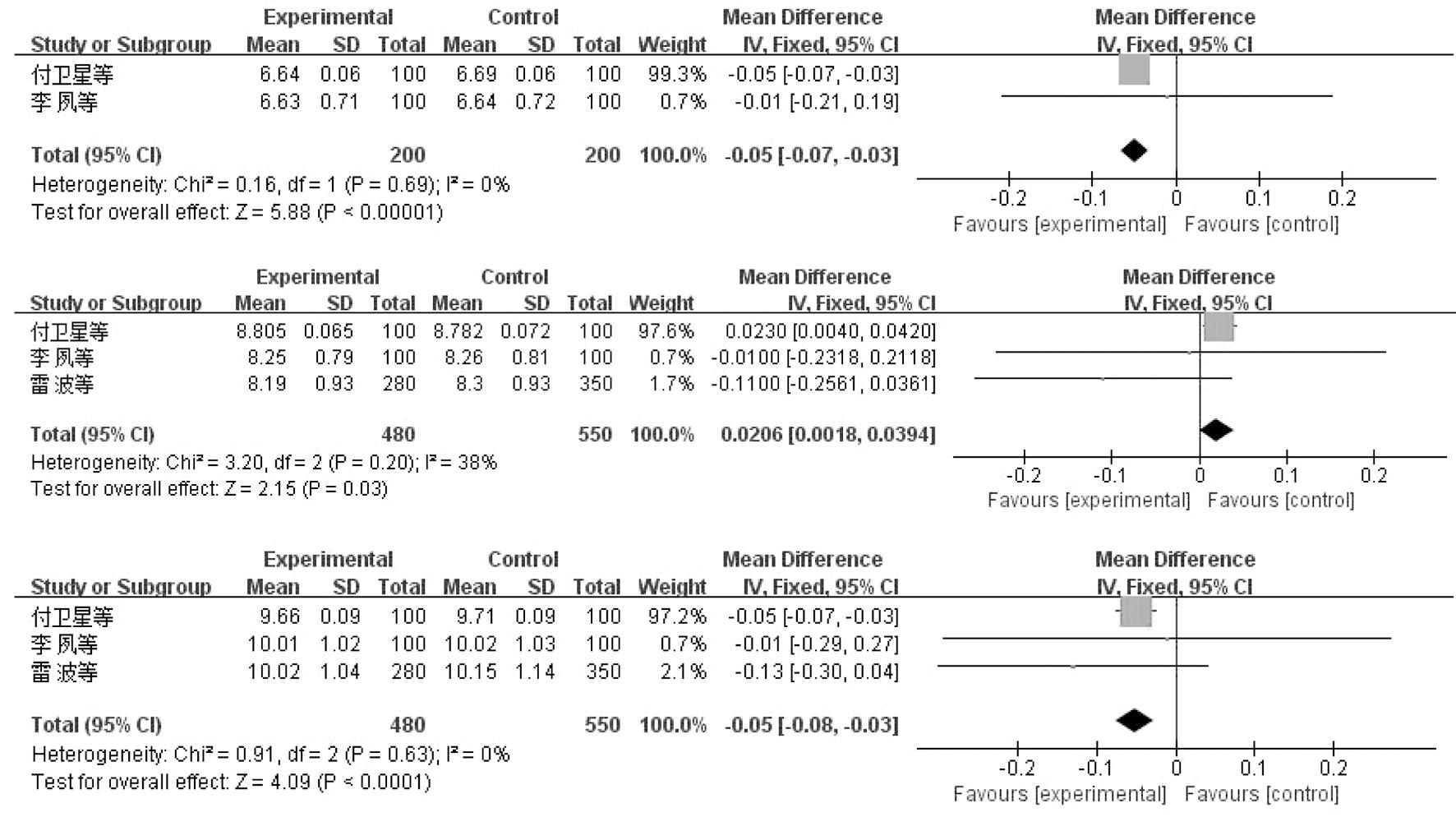
图2 硬膜外分娩镇痛对婴幼儿体重影响的森林图(3、6、12个月)
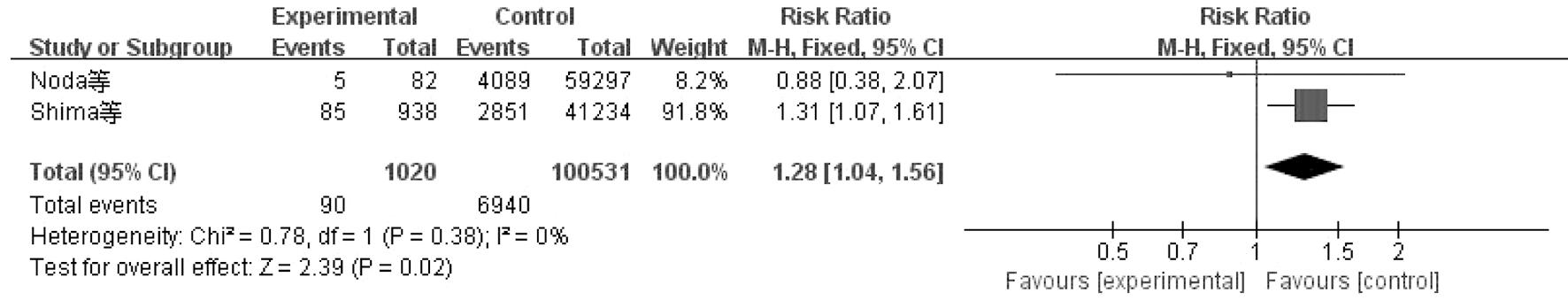
图3 硬膜外分娩镇痛对3岁婴幼儿解决问题发育影响的森林图(调整前)

图4 硬膜外分娩镇痛对3岁婴幼儿解决问题发育影响的森林图(调整后)
五、讨论
1.硬膜外分娩镇痛对婴幼儿体格发育影响:(1)硬膜外分娩镇痛与婴幼儿身高、头围、胸围发育之间关联不显著。Meta分析显示,硬膜外分娩镇痛与婴幼儿身高(42 d、3个月、6个月、12个月)、头围(42 d、3个月、6个月、12个月)、胸围(3个月、6个月、12个月)发育之间关联不显著。原因可能是硬膜外分娩镇痛使用较低浓度的局麻药物,从而最大限度地减少不良副作用[14]。纳入文献[7-9]所使用的镇痛药物包括舒芬太尼、罗哌卡因等。舒芬太尼具有起效快、半衰期短、血浆和组织酯酶代谢迅速等优点,可迅速穿过胎盘,被胎儿迅速代谢,在体内积累可能性较小[15]。罗哌卡因是一种新型长效的酰胺类局麻药,在低浓度的时候,可有效缓解分娩疼痛感,2021年一篇纳入9项研究的Meta分析显示[16],其对胎心率、出血量、新生儿Apgar评分等指标无显著影响。然而郭佳丽等[17]发现使用罗哌卡因-舒芬太尼联合镇痛的产妇发生产程延长、运动神经阻滞的风险更高。目前硬膜外分娩镇痛对婴幼儿发育影响的领域尚存在一定争议,且研究集中在镇痛药物对新生儿的影响,而对婴幼儿长期影响尚存在一定的空白[18]。建议接下来在该领域开展研究,扩大样本量,控制混杂因素,进一步探究两者之间的关系。(2)硬膜外分娩镇痛可能不利于婴幼儿体重发育。Meta分析显示,硬膜外分娩镇痛组的子代3月龄和12月龄体重低于对照组,6月龄体重高于对照组婴幼儿身高、体重、头围、胸围等体格发育指标之间具有较强的关联性[19],结果仅对体重发育产生影响,可能与纳入文献本身的局限性有关。首先,纳入体重发育分析的文献较少,仅3篇[7-9]。其次,样本量过少。大多数人群来自中国,研究人群缺乏多样性,例如缺乏美洲、欧洲和非洲人群,一定程度上导致人群偏倚。并且,纳入文献[7-9]没有使用多因素回归方法分析数据,没有很好地控制混杂因素,一定程度上导致混杂偏倚。同时,本研究进行meta分析所纳入的研究权重不均衡较大,这可能会造成效应量的偏差、异质性的错误解释以及方法学质量偏差;原因还可能是,硬膜外分娩镇痛可能影响母乳喂养,从而导致婴幼儿体重发育迟缓。纳入文献[11]研究结果显示,接受硬膜外分娩镇痛的产妇启动母乳喂养时间较晚。对婴幼儿而言,母乳营养丰富,蛋白颗粒小,易于吸收,有助于婴幼儿体重的正常增长[20]。硬膜外分娩镇痛可能导致产程延长、器械分娩以及不良的新生儿结局,进而会对母乳喂养行为产生负面影响,从而阻碍婴幼儿体重发育[21]。然而,一些研究表明[18],硬膜外镇痛可以减轻产后妇女的疼痛,改善其舒适度,从而促进早期康复和活动。这可能会对母亲更好地进行哺乳和照顾婴幼儿产生积极的影响,但具体对婴幼儿体重的直接影响尚未清楚。目前该领域的研究,证据相互矛盾,故尚不能确定两者之间存在确切的关联。最近一项纳入15项研究的系统综述显示[22],有6项研究发现组间无差异,6项研究显示硬膜外分娩镇痛组的母乳喂养发生率显著降低,3项研究在不同时间点发现不同的结果(即在一个时间点发现有统计学意义的结果,但在另一个时间点发现组间无差异)。总体而言,关于硬膜外分娩镇痛和母乳喂养的研究主要局限于观察性研究或小型随机对照试验。未来的研究应关注硬膜外分娩镇痛是否对母乳喂养有任何影响,从而探讨硬膜外分娩镇痛是否会对婴幼儿体重发育产生不利影响。
2.硬膜外分娩镇痛对婴幼儿神经心理发育影响:(1)硬膜外分娩镇痛与婴幼儿大运动、精细运动、语言、个人-社会之间关联不显著。Meta分析显示,硬膜外分娩镇痛与婴幼儿大运动、精细运动、语言、个人-社会之间关联不显著。本研究纳入文献提示硬膜外分娩镇痛可能通过减少产后抑郁症甚至产后长期抑郁症,从而改善婴幼儿大运动、精细运动、语言、个人-社会的神经心理发育[11]。然而最近两项观察性研究的Meta分析发现[23-24]接受硬膜外分娩镇痛的产妇与未接受硬膜外分娩镇痛的产妇产后抑郁的发生率无差异。目前这方面的证据仍然缺乏,需要进一步研究[25];同时,关于硬膜外分娩镇痛与自闭症相关性的Meta分析显示[26],两者之间可能不存在关联。自闭症[27]是指一种异质性的神经发育障碍,核心特征为社交沟通障碍、重复行为和限制性兴趣。虽然本研究的结局指标不是自闭症,但个人-社会领域发育的迟缓可能与自闭症的临床特征重叠。综上所述,目前硬膜外分娩镇痛与婴幼儿神经心理发育之间的关联性仍存在争议。这能意味着在得出明确结论之前,这种关联将进一步研究。(2)硬膜外分娩镇痛与婴幼儿解决问题可能存在关联。解决问题是指婴幼儿玩玩具和解决问题的能力[28]。Meta分析显示,硬膜外分娩镇痛与婴幼儿解决问题之间可能存在潜在关联,分析原因如下,麻醉剂暴露可能会对发育中的大脑产生潜在有害的影响[29]。一项灵长类动物实验研究了硬膜外分娩镇痛对恒河猴发育的影响,研究发现[30],分娩镇痛药物会产生神经毒性作用并改变恒河猴的正常行为发育。Golub等[31]认为硬膜外分娩镇痛可能会对灵长类动物的行为成熟过程产生影响。灵长类动物和人类的基因组相似[29]。由动物实验可推测出硬膜外分娩镇痛可能对婴幼儿解决问题能力产生影响;从生育激素生理角度分析,有研究[32]系统整合了分娩过程中产妇和胎儿/新生儿先天激素介导生理过程的证据,以及产时干预对这些过程产生的影响。该循证报告表明[32],硬膜外分娩镇痛一定程度上降低了产妇体内催产素、β内啡肽、肾上腺素-去甲肾上腺素、催乳素的分泌,从而导致产程延长、器械分娩、胎儿窘迫等一系列产后不良结局。分娩疼痛使母婴产生应激反应,引起儿茶酚胺激增[33]。儿茶酚胺的激增,保证了母婴心脏和大脑的血液供应,增强了胎儿分娩过程中对于宫缩压力的应对能力,具有神经保护作用[32]。而硬膜外分娩镇痛可抑制儿茶酚胺的分泌[32],从而可能影响婴幼儿解决问题能力。然而,疼痛控制不佳导致儿茶酚胺过度释放、换气过度、耗氧量增加、呼吸性碱中毒伴氧解离曲线左移,以及随之而来的胎儿氧转移受损,导致产妇和胎儿代谢性酸中毒[34]。因此,如何正确使用硬膜外分娩镇痛,从而控制儿茶酚胺释放的程度,是未来研究的重点。
六、结论
硬膜外分娩镇痛可缓解疼痛,但其对婴幼儿生长发育的影响尚未有定论[4]。本研究Meta分析结果显示,硬膜外分娩镇痛与婴幼儿身高、头围、胸围、大运动、精细运动、语言、个人-社会发育之间可能不存在关联,与婴幼儿体重、解决问题领域的发育迟缓可能存在潜在联系。但仍存在以下局限性:第一,本研究只纳入了中英文文献,可能存在语言偏倚;第二,Meta分析仅纳入7篇文献,结果真实性和可靠性有待探讨;第三,纳入文献中,部分研究样本较小、质量参差不齐;第四,所纳入研究的权重不均衡较大,可能会造成一定偏倚。因此,在今后的研究中,建议使用更大的样本量,更多的参与中心,控制混杂因素,进一步探索两者之间的相关性;在今后的产科临床实践中,要审慎使用硬膜外分娩镇痛。
1 国家卫生健康委员会办公厅.关于开展分娩镇痛试点工作的通知.(2018-11-15)[2024-1-7].http://www.nhc.gov.cn/yzygj/pqt/201811/e3d00e4a41f445fe89d100e6ee67c0a8.shtml.
2 World Health Organization.WHO recommendations intrapartum care for a positive childbirth experience.(2018-12-1)[2024-1-7].https://iris.who.int/bitstream/handle/10665/272447/WHO-RHR-18.12-eng.pdf?sequence=1.
3 Ravelli ACJ,Eskes M,de Groot CJM,et al.Intrapartum epidural analgesia and low Apgar score among singleton infants born at term:A propensity score matched study.Acta Obstet Gynecol Scand,2020,99:1155-1162.
4 Liu Z,Wang D.Potential impact of epidural labor analgesia on the outcomes of neonates and children.Chin Med J(Engl),2020,133:2353-2358.
5 Alex C,chief editor.First 1000 days and beyond:strategies to achieve the sustainable development goals.USA:Springer International Publishing AG,2018:97-112.
6 Stang A.Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analyses.Eur J Epidemiol,2010,25:603-605.
7 付卫星,康佳丽,熊美丽,等.罗哌卡因联合舒芬太尼分娩镇痛对婴儿生长发育的影响.实用医学杂志,2012,28:1179-1181.
8 李夙,周礼,龙凤,等.分娩镇痛对婴儿智力及体格发育的影响.医学美学美容,2022,31:131-134.
9 雷波,杨美玲,闫合燕,等.椎管内分娩镇痛对婴儿早期发育的临床观察.北京医学,2023,45:221-225.
10 Kearns RJ,Shaw M,Gromski PS,et al.Association of epidural analgesia in women in labor with neonatal and childhood outcomes in a population cohort.JAMA Netw Open,2021,4:e2131683.
11 Deng C,Ding T,Liu Z,et al.Impact of maternal neuraxial labor analgesia exposure on offspring′s neurodevelopment:A longitudinal prospective cohort study with propensity score matching.Front Public Health,2022,10:831538.
12 Shima M,Tokuda N,Hasunuma H,et al.Association of epidural analgesia during labor with neurodevelopment of children during the first three years:the Japan Environment and Children′s Study.Environ Health Prev Med,2022,27:37.
13 Noda M,Yoshida S,Kawakami C,et al.Association between combined spinal-epidural analgesia and neurodevelopment at 3 years old:The Japan Environment and Children′s Study.J Obstet Gynaecol Res,2023,49:1551-1559.
14 Epidural Analgesia for Labor Pain.J MidwiferyWomens Health,2020,65:437-438.
15 Zhi M,Diao Y,Liu S,et al.Sufentanil versus fentanyl for pain relief in labor involving combined spinal-epidural analgesia:a systematic review and meta-analysis of randomized controlled trials.Eur J Clin Pharmacol,2020,76:501-506.
16 李立,刘飞飞,高瑞,等.右美托咪定复合罗哌卡因在硬膜外分娩镇痛中对产妇有效性和安全性影响的Meta分析.实用妇产科杂志,2021,37:790-795.
17 郭佳丽,王立丹,陈赫军,等.不同浓度罗哌卡因联合舒芬太尼或芬太尼用于产妇分娩镇痛的Meta分析.临床药物治疗杂志,2021,19:56-62.
18 Halliday L,Nelson SM,Kearns RJ.Epidural analgesia in labor:A narrative review.Int J Gynaecol Obstet,2022,159:356-364.
19 崔焱,张玉侠,主编.儿科护理学.7版.北京:人民卫生出版社,2021:15-17.
20 Chestnut DH.Labor epidural analgesia and breastfeeding.Anesthesiology,2017,127:593-595.
21 Lee AI,McCarthy RJ,Toledo P,et al.Epidurallabor analgesia-fentanyl dose and breastfeeding success:a randomized clinical trial.Anesthesiology,2017,127:614-624.
22 Heesen P,Halpern SH,Beilin Y,et al.Labor neuraxial analgesia and breastfeeding:An updated systematic review.J Clin Anesth,2021,68:110105.
23 Almeida M,Kosman KA,Kendall MC,et al.The association between labor epidural analgesia and postpartum depression:a systematic review and meta-analysis.BMC Womens Health,2020,20:99.
24 Kountanis JA,Vahabzadeh C,Bauer S,et al.Labor epidural analgesia and the risk of postpartum depression:A meta-analysis of observational studies.J Clin Anesth,2020,61:109658.
25 Orbach-Zinger S,Heesen M,Grigoriadis S,et al.A systematic review of the association between postpartum depression and neuraxial labor analgesia.Int J Obstet Anesth,2021,45:142-149.
26 Fang L,Zhou Y,Jiang H,et al.Labor epidural analgesia and risk of autism spectrum disorders in offspring:A systematic review and meta-analysis.Front Pediatr,2022,10:965205.
27 Lord C,Elsabbagh M,Baird G,et al.Autism spectrum disorder.Lancet,2018,392:508-520.
28 San antonio M C,Fenick A M,Shabanova V,et al.Developmental screening using the ages and stages questionnaire:standardized versus real-world conditions.Infants &Young Children,2014,27:111-119.
29 Lin EP,Lee J,Lee CS,et al.Do anesthetics harm the developing human brain? An integrative analysis of animal and human studies.Neurotoxicol Teratol,2017,60:117-128.
30 Golub MS,Germann SL.Perinatal bupivacaine and infant behavior in rhesus monkeys.Neurotoxicol Teratol,1998,20:29-41.
31 Golub MS.Labor analgesia and infant brain development.Pharmacol Biochem Behav,1996,55:619-628.
32 Einion A.Hormonal physiology of childbearing:evidence and implications for women,babies and maternity care.Pract Midwife,2017,20:31-34.
33 Swanson K,Norton ME.Best Practice &Research clinical obstetrics &gynaecology.Best Pract Res Clin Obstet Gynaecol,2025,98:102574.
34 Andersen LB,Melvaer LB,Videbech P,et al.Risk factors for developing post-traumatic stress disorder following childbirth:a systematic review.Acta Obstet Gynecol Scand,2012,91:1261-1272.