儿童神经心理发育可分为大运动、精细运动、适应性、语言、个人-社会等功能领域,临床上常采用Gesell发育诊断量表[1]、0~6岁儿童行为发育量表[2]、贝利量表[3]等工具评估儿童神经心理发育水平。儿童神经心理发育问题在全球范围内常见,5岁以下儿童约10%~15%患有发育迟缓,约1%~3%患有全面发育迟缓[4-5]。中国部分地区调查显示,0~3岁儿童神经心理发育迟缓患病率约为4.5%[6]。生命早期因素与儿童神经心理发育密切相关,多项研究表明,低出生体重是儿童神经心理发育异常危险因素,且其影响可持续至学龄期:低出生体重儿在2~6岁时智力发育迟缓风险高于非低出生体重儿[7],极低出生体重儿在7~8岁时韦氏智力量表测评得分低于足月儿[8],极低出生体重儿在5岁和9岁时认知和社会情绪发育较差[9]。
既往研究多将出生体重分为两组(低出生体重和非低出生体重,或极低出生体重和非极低出生体重)[10-13],对比研究低出生体重儿或极低出生体重儿神经心理发育异常风险,这种分类方式无法研究不同程度低出生体重对神经心理发育影响是否存在差异,也无法研究出生体重偏大是否影响神经心理发育。此外,既往研究多将儿童神经心理发育水平分为正常和异常两类,忽视了其具有连续性的特点,无法研究出生体重对不同发育水平儿童影响是否存在差异。再者,既往研究多未提及是否存在重复测量以及针对自相关性控制方法。为此,本研究拟综合利用广义估计方程和分位数回归方法,在控制自相关性的基础上,分析出生体重与儿童神经心理发育之间的关联。
资料与方法
一、研究资料
研究资料为2018年7月至2024年7月浏阳市妇幼保健院儿童保健科健康体检记录,研究对象为0~2岁儿童。通过关联出生与分娩信息,收集儿童分娩孕周、出生体重、分娩方式、母亲分娩年龄、孕次、产次等信息。
二、研究方法
1.儿童神经心理发育测评:儿童保健科专业医师采用Gesell发育诊断量表开展发育状况测评,测评时环境安静舒适,测评医师态度平和,并在与患儿建立良好关系、消除患儿紧张情绪后实施测评。测评医师均经培训合格后持证上岗,科室定期进行质量控制,质控内容包括设备设施、技术实操、档案建立、信息录入等。Gesell量表测评维度包括大运动、精细运动、适应性、语言、个人-社会共5个能区,测评得分记录为能区发育商(developmental quotient, DQ)和总DQ,总DQ为5个能区DQ平均值,DQ越高表示发育水平越高。
2.指标定义:根据DQ判定儿童神经心理发育水平,总评和5个能区发育水平采用相同判定标准:DQ>85为正常,75
3.统计学分析:描述0~2岁儿童基本特征,连续变量以均值(标准差)表示,分类变量以频数(构成比)表示。采用频数(构成比)描述儿童神经心理总评和5个能区发育水平。采用广义估计方程(generalized estimating equations, GEE)分析出生体重与儿童神经心理发育异常之间的关联,连接函数为logit,因变量为总评及5个能区发育是否异常,自变量为出生体重分组(正常出生体重作为参照),调整因素包括儿童性别、测评月龄、是否早产、分娩方式以及母亲分娩年龄、孕次、产次等潜在混杂因素,结果表示为OR值及其95%置信区间。采用分位数回归评价出生体重与DQ之间的关联,因变量为总DQ及5个能区DQ,自变量为出生体重,调整因素包括儿童性别、测评月龄、是否早产、分娩方式以及母亲分娩年龄、孕次、产次等,结果表示为出生体重每增加1 kg,DQ第5百分位数至第95百分位数的变化量及其95%置信区间。为排除同一儿童多次测评结果自相关性对神经心理发育特征及分位数回归结果的影响,针对测评多次儿童仅随机保留1次结果开展敏感性分析。统计分析软件包括R 4.1.3和SAS 9.4,统计学检验水准为双侧α=0.05。
结果
一、研究对象基本特征
2018年7月至2024年7月,20 939名0~2岁儿童接受了共31 694次神经心理发育测评,与出生分娩信息关联后共有19 027人、29 053人次纳入分析,其中接受1次测评11 439人(60.1%),2次5 649人(29.7%),≥3次 1 939人(10.2%)。在全部29 053次神经心理发育测评中,女孩13 076人次,占比45.0%;儿童测评月龄均值为(10.1±6.3)月,0~6月龄12 238人次,占比42.1%,7~12月龄10 374人次,占比35.7%,13~24月龄6 441人次,占比22.2%;早产2 861人次,占比9.8%;儿童出生体重均值为3 173 g,正常出生体重儿25 822人次,占比88.9%,低出生体重儿2 282人次,占比7.9%,巨大儿949人次,占比3.3%;母亲分娩年龄均值为28.8岁,<25岁5 986人次,占比20.6%,25~35岁20 439人次,占比70.0%,>35岁2 718人次,占比9.4%;母亲孕次为1的 9 935人次,占比34.2%,孕次为2的7 684人次,占比26.4%,孕次≥3的11 434人次,占比39.4%;母亲为初产14 633人次,占比50.4%;分娩方式为阴道产17 612人次,占比39.4%。按测评人数计算的基本特征构成与按测评人次计算的构成基本一致。详见表1。
表1 研究对象基本特征
Table 1 Baseline characteristics of study participants
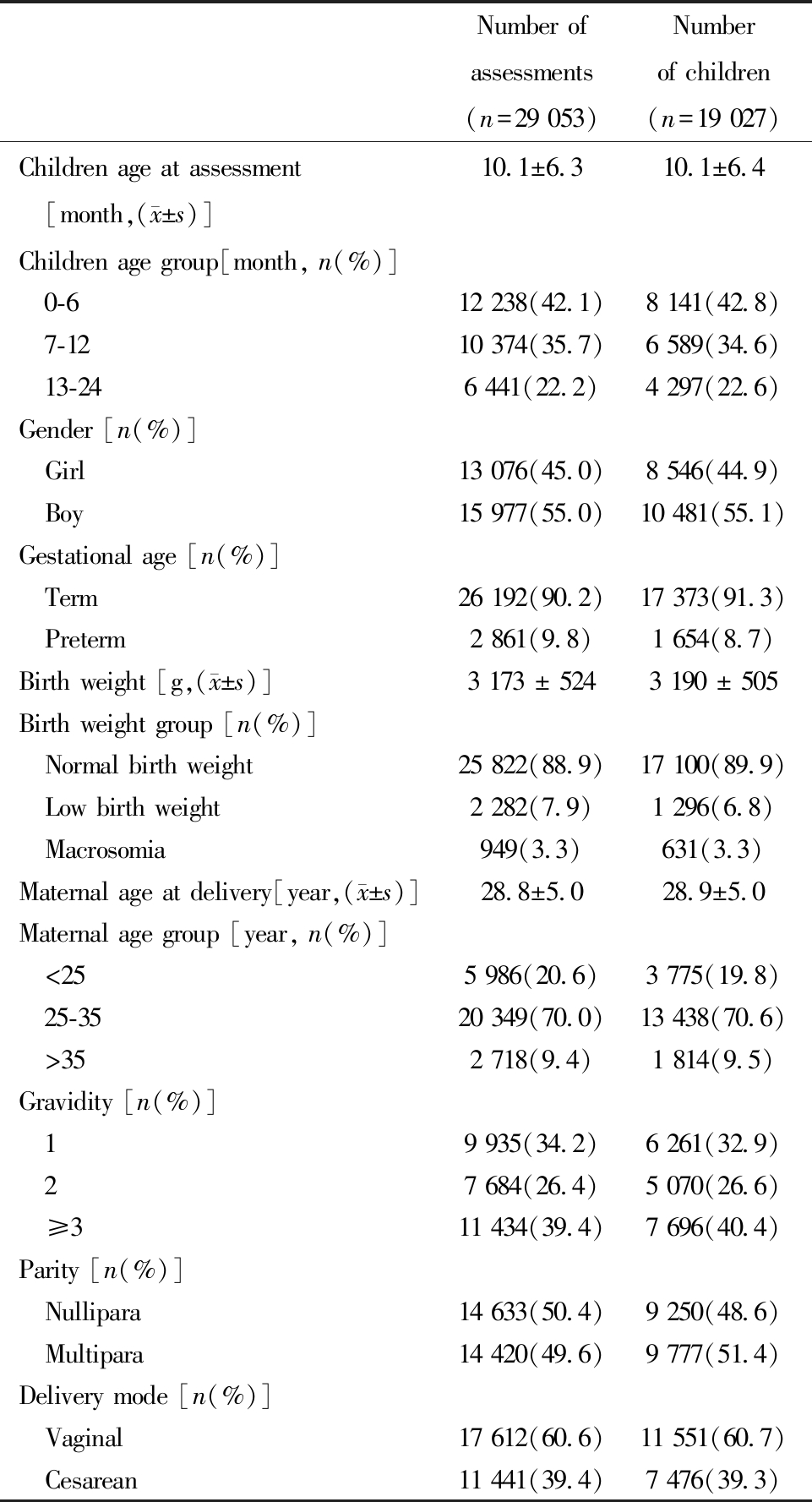
Note: Continuous variables were expressed by mean ± standard deviation, and categorical variables were expressed by frequency (proportion). Characteristics by number of children were calculated using randomly one of the results if a child received multiple assessments.
Number of assessmentsNumber of children(n=29 053)(n=19 027)Children age at assessment [month,( x±s)]10.1±6.310.1±6.4Children age group[month, n(%)] 0-612 238(42.1)8 141(42.8) 7-1210 374(35.7)6 589(34.6) 13-246 441(22.2)4 297(22.6)Gender [n(%)] Girl13 076(45.0)8 546(44.9) Boy15 977(55.0)10 481(55.1)Gestational age [n(%)] Term 26 192(90.2)17 373(91.3) Preterm2 861(9.8)1 654(8.7)Birth weight [g,( x±s)]3 173 ± 5243 190 ± 505Birth weight group [n(%)] Normal birth weight25 822(88.9)17 100(89.9) Low birth weight2 282(7.9)1 296(6.8) Macrosomia949(3.3)631(3.3)Maternal age at delivery[year,( x±s)]28.8±5.028.9±5.0Maternal age group [year, n(%)] <255 986(20.6)3 775(19.8) 25-3520 349(70.0)13 438(70.6) >352 718(9.4)1 814(9.5)Gravidity [n(%)] 19 935(34.2)6 261(32.9) 27 684(26.4)5 070(26.6) ≥311 434(39.4)7 696(40.4)Parity [n(%)] Nullipara14 633(50.4)9 250(48.6) Multipara14 420(49.6)9 777(51.4)Delivery mode [n(%)] Vaginal17 612(60.6)11 551(60.7) Cesarean11 441(39.4)7 476(39.3)
二、儿童神经心理发育状况
在全部29 053次神经心理发育测评中,正常17 872人次,占比61.5%,边缘状态8 691人次,占比29.9%,异常2 490人次,占比8.6%,其中轻度异常2 180人次,占比7.5%,中度异常228人次,占比0.8%,重度异常及极重度异常82人次,占比0.3%。分能区看,大运动发育异常儿童占比最高,为19.5%,语言发育异常儿童占比最低,为7.8%。详见表2。
表2 儿童神经心理总评和5个能区发育状况
Table 2 Overall neuropsychological development of children and those of 5 domains
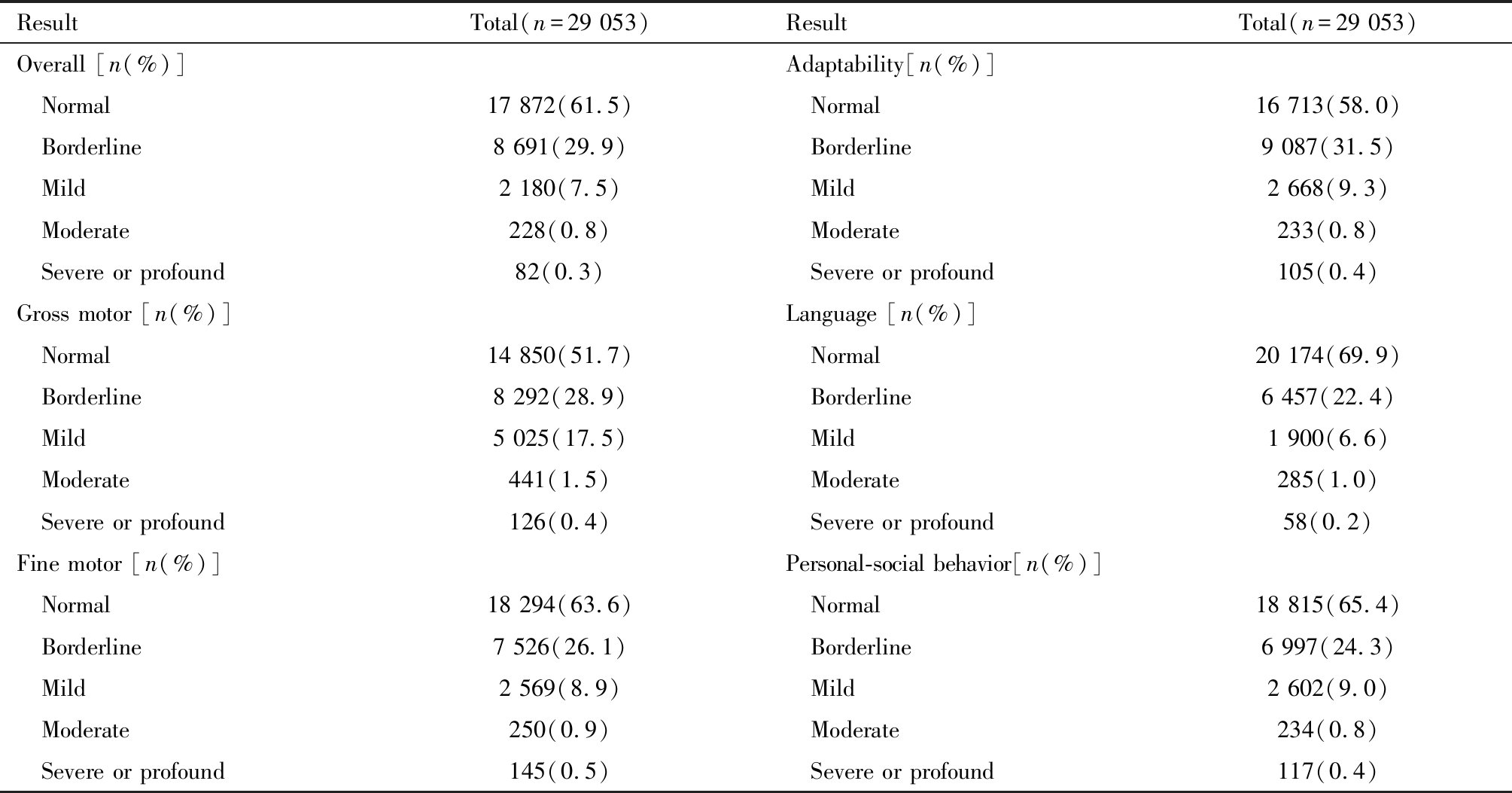
Note: Sample sizes for 5 domains: gross motor (n=28 734), fine motor (n=28 784), adaptability (n=28 806), language (n=28 874), and personal-social behavior (n=28 765). The overall assessment results were complete, however, there were minor missing data on the assessment results for each of the 5 domains
ResultTotal(n=29 053)ResultTotal(n=29 053)Overall [n(%)] Adaptability[n(%)] Normal17 872(61.5) Normal16 713(58.0) Borderline8 691(29.9) Borderline9 087(31.5) Mild2 180(7.5) Mild2 668(9.3) Moderate228(0.8) Moderate233(0.8) Severe or profound82(0.3) Severe or profound105(0.4)Gross motor [n(%)] Language [n(%)] Normal14 850(51.7) Normal20 174(69.9) Borderline8 292(28.9) Borderline6 457(22.4) Mild5 025(17.5) Mild1 900(6.6) Moderate441(1.5) Moderate285(1.0) Severe or profound126(0.4) Severe or profound58(0.2)Fine motor [n(%)] Personal-social behavior[n(%)] Normal18 294(63.6) Normal18 815(65.4) Borderline7 526(26.1) Borderline6 997(24.3) Mild2 569(8.9) Mild2 602(9.0) Moderate250(0.9) Moderate234(0.8) Severe or profound145(0.5) Severe or profound117(0.4)
三、出生体重与儿童神经心理发育的关联分析
单因素广义估计方程显示,低出生体重是儿童神经心理发育异常的危险因素,其与总评异常(OR=6.80)及5个能区异常(OR范围:3.04~5.81)之间的关联均有统计学意义;分能区看,低出生体重与语言发育异常关联强度最大(OR=5.81)。巨大儿是精细运动发育异常的保护因素(OR=0.72, 95%CI: 0.54~0.94),但与总评异常(OR=0.75, 95%CI:0.54~1.03)及其他4个能区异常(OR范围:0.72~1.01)之间的关联无统计学意义。
多因素广义估计方程显示,低出生体重仍是儿童神经心理发育异常的危险因素,但其与总评异常(OR=3.47)及5个能区异常(OR范围:2.55~4.01)之间的关联强度均有所减弱;分能区看,低出生体重与语言发育异常关联强度仍最大(OR=4.01)。巨大儿仍是精细运动发育异常的保护因素(OR=0.69, 95%CI:0.51~0.92),与总评异常(OR=0.77, 95%CI:0.55~1.07)及其他4个能区异常(OR范围:0.77~0.97)之间的关联仍无统计学意义。结果详见表3。
表3 出生体重与儿童神经心理发育关联的广义估计方程
Table 3 GEE for the association between birth weight and neuropsychological development of children
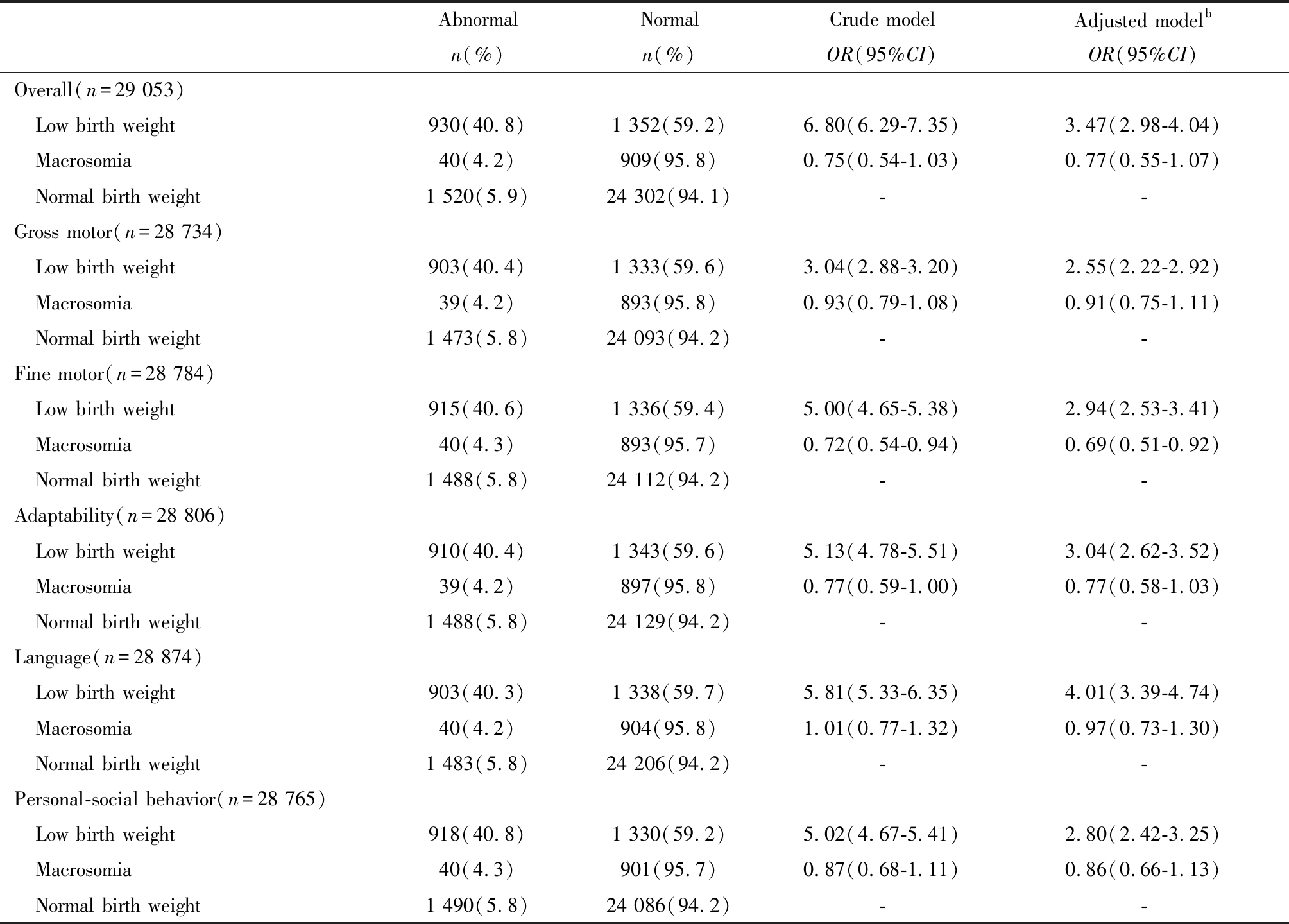
Note: Normal birth weight as the reference group. Abnormal and normal outcomes were expressed by number of assessments. The overall assessment results were complete, however, there were minor missing data on the assessment results for each of the 5 domains. b: Adjusted for gender, children age at assessment, gestational age (term or preterm), delivery mode, maternal age at assessment, gravidity and parity
AbnormalNormalCrude modelAdjusted modelbn(%)n(%)OR(95%CI)OR(95%CI)Overall(n=29 053) Low birth weight930(40.8)1 352(59.2)6.80(6.29-7.35)3.47(2.98-4.04) Macrosomia40(4.2)909(95.8)0.75(0.54-1.03)0.77(0.55-1.07) Normal birth weight1 520(5.9) 24 302(94.1) --Gross motor(n=28 734) Low birth weight903(40.4) 1 333(59.6)3.04(2.88-3.20)2.55(2.22-2.92) Macrosomia39(4.2)893(95.8)0.93(0.79-1.08)0.91(0.75-1.11) Normal birth weight1 473(5.8)24 093(94.2) --Fine motor(n=28 784) Low birth weight915(40.6)1 336(59.4)5.00(4.65-5.38)2.94(2.53-3.41) Macrosomia40(4.3)893(95.7)0.72(0.54-0.94)0.69(0.51-0.92) Normal birth weight1 488(5.8)24 112(94.2) --Adaptability(n=28 806) Low birth weight910(40.4)1 343(59.6)5.13(4.78-5.51)3.04(2.62-3.52) Macrosomia39(4.2)897(95.8)0.77(0.59-1.00)0.77(0.58-1.03) Normal birth weight1 488(5.8)24 129(94.2) --Language(n=28 874) Low birth weight903(40.3)1 338(59.7)5.81(5.33-6.35)4.01(3.39-4.74) Macrosomia40(4.2)904(95.8)1.01(0.77-1.32)0.97(0.73-1.30) Normal birth weight1 483(5.8)24 206(94.2) --Personal-social behavior(n=28 765) Low birth weight918(40.8)1 330(59.2)5.02(4.67-5.41)2.80(2.42-3.25) Macrosomia40(4.3)901(95.7)0.87(0.68-1.11)0.86(0.66-1.13) Normal birth weight1 490(5.8)24 086(94.2)--
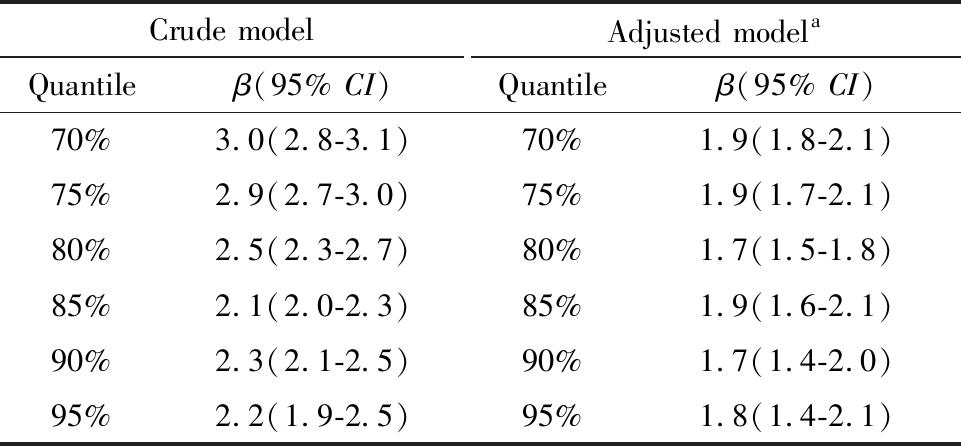
单因素分位数回归显示,随着出生体重增加,总DQ各百分位数均有所增加,出生体重对总DQ较低百分位数影响相对更大;出生体重每增加1 kg,总DQ第80百分位数增加2.5,而总DQ第20百分位数增加6.0。多因素分位数回归显示,出生体重与总DQ各百分位数的关联强度均有所减弱:出生体重每增加1 kg,总DQ第80百分位数增加幅度降至1.7,总DQ第20百分位数增加幅度降至3.2。结果详见表4。出生体重与5个能区DQ之间的关联也呈类似特征,随着出生体重增加,能区DQ各百分位数也均增加,且出生体重与能区DQ较低百分位数关联相对更强(限于篇幅未报此部分详细结果)。
表4 出生体重与总DQ关联的分位数回归模型
Table 4 Quantile regression models for the association between birth weight and overall DQ
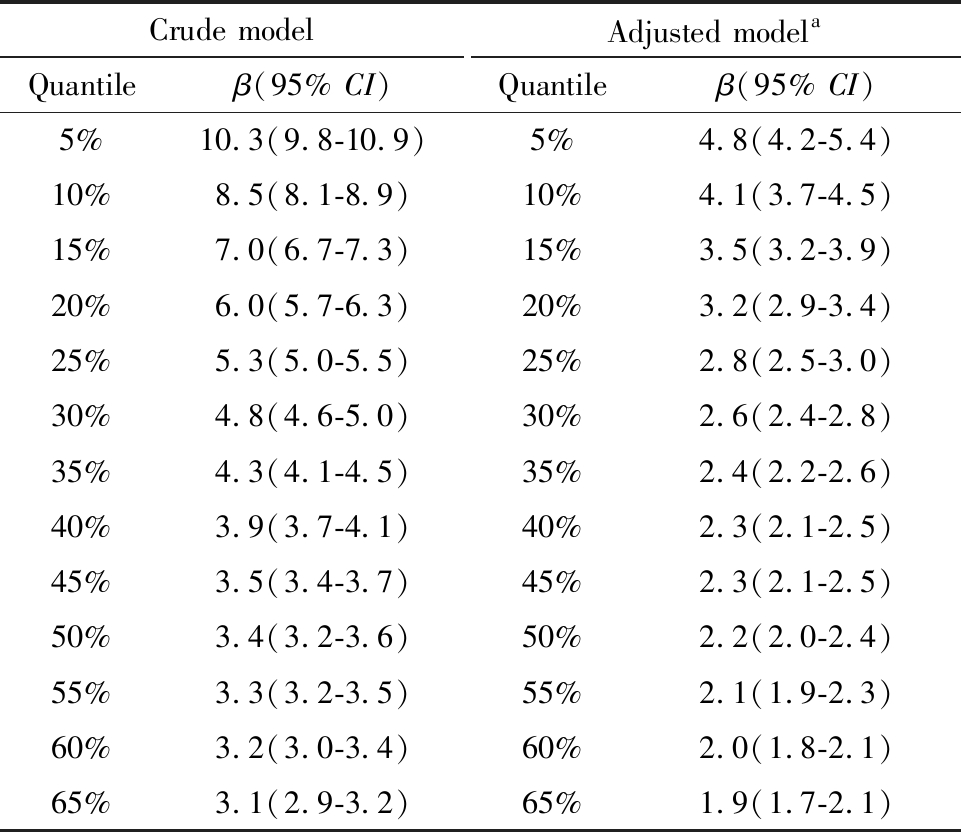
Crude modelQuantileβ(95% CI)Adjusted modelaQuantileβ(95% CI)5%10.3(9.8-10.9)5%4.8(4.2-5.4)10%8.5(8.1-8.9)10%4.1(3.7-4.5)15%7.0(6.7-7.3)15%3.5(3.2-3.9)20%6.0(5.7-6.3)20%3.2(2.9-3.4)25%5.3(5.0-5.5)25%2.8(2.5-3.0)30%4.8(4.6-5.0)30%2.6(2.4-2.8)35%4.3(4.1-4.5)35%2.4(2.2-2.6)40%3.9(3.7-4.1)40%2.3(2.1-2.5)45%3.5(3.4-3.7)45%2.3(2.1-2.5)50%3.4(3.2-3.6)50%2.2(2.0-2.4)55%3.3(3.2-3.5)55%2.1(1.9-2.3)60%3.2(3.0-3.4)60%2.0(1.8-2.1)65%3.1(2.9-3.2)65%1.9(1.7-2.1)
表4(续)
a: Adjusted for gender, children age at assessment, gestational age (term or preterm), delivery mode, maternal age at assessment, gravidity and parity.
Crude modelQuantileβ(95% CI)Adjusted modelaQuantileβ(95% CI)70%3.0(2.8-3.1)70%1.9(1.8-2.1)75%2.9(2.7-3.0)75%1.9(1.7-2.1)80%2.5(2.3-2.7)80%1.7(1.5-1.8)85%2.1(2.0-2.3)85%1.9(1.6-2.1)90%2.3(2.1-2.5)90%1.7(1.4-2.0)95%2.2(1.9-2.5) 95%1.8(1.4-2.1)
四、敏感性分析
为排除同一儿童多次测评结果自相关性对神经心理发育特征及分位数回归结果影响,针对测评多次儿童仅随机保留1次测评结果的敏感性分析结果显示,儿童神经心理发育总评异常率为8.4%,与主分析(8.6%)接近,5个能区的发育异常率与主分析也基本一致。多因素分位数回归结果与主分析基本一致,出生体重与总DQ及5个能区DQ各百分位数呈现类似正向关联,即出生体重对DQ较低百分位数影响相对更大。例如,出生体重每增加1 kg,总DQ第20百分位数增加3.0(95%CI:2.7~3.3),而主分析结果为3.2(95%CI:2.9~3.4);总DQ第80百分位数增加1.6(95%CI:1.4~1.8),而主分析结果为1.7(95%CI:1.5~1.8)。
讨论
本研究发现0~2岁儿童神经心理发育总评异常率为8.6%,低于张家港0~18月龄儿童经儿心量表评估的发育异常率(14.1%)[14]与武汉6月龄儿童经Gesell量表评估的发育异常率(12.4%)[15],高于钦州1岁儿童经Gesell量表评估的发育异常率(5.1%~7.1%)[16]。早产儿占比等研究人群构成差异可能是研究间异常率存在差异的原因之一,本研究早产儿占9.8%,高于钦州研究(4.5%),而低于张家港研究(47.0%),因此异常率各有高低。此外,不同研究之间的差异也可能与所用量表不同以及测评偏差有关。
本研究发现,低出生体重是儿童神经心理发育异常的危险因素,这与既往研究结果一致:武汉0~1岁低出生体重儿经儿心量表评估的DQ均值为79,显著低于非低出生体重儿(93)[11]。北京西城0~1岁低出生体重儿经Gesell量表评估的神经心理发育异常率为4.13%,显著高于非低出生体重儿(0.53%)[13]。北京另一项研究同样发现在0~3岁早产儿中,低出生体重儿Gesell量表大运动、适应性、个人-社交能区DQ低于非低出生体重儿[10]。中国六省市调查显示,出生体重≥2 kg与早产儿6月龄时贝利量表智力指数有正向关联[12]。巴西研究发现同足月对照相比,极低出生体重儿在8月龄和18月龄时大运动、精细运动发育异常率更高[17]。低出生体重儿神经心理发育异常风险增加可能与其大脑发育和功能激活滞后有关:有研究发现早产极低出生体重儿在6~12岁时大脑海马回体积较小[18],小于胎龄儿在4~7岁执行图片编和识别任务时左侧海马旁回激活程度较低[19]。
本研究发现,巨大儿是儿童精细运动发育异常的保护因素,但未发现其与另外4个能区异常存在显著关联,这与既往研究有所不同:山东研究发现,同适于胎龄儿相比,大于胎龄儿在12月龄时经儿心量表评估的语言发育异常风险升高;总评和大运动、精细运动、适应性能区异常风险有降低趋势,但差异无统计学意义[20]。武汉研究则发现,巨大儿与Gesell量表评估的神经心理发育异常风险无显著关联,但与大运动、语言和个人-社会能区DQ有正向关联,与精细运动和适应性能区DQ有负向关联[21]。巨大儿IGF-1水平显著高于正常体重儿[22],而IGF-1是儿童神经心理正常发育的调节因子[23],提示巨大儿神经心理发育异常风险有可能较低,但两者关联仍需进一步证实。
本研究还发现,出生体重与总DQ和能区DQ均存在正向关联,且出生体重对神经心理发育水平较低的儿童影响相对更大。既往研究也显示出生体重与DQ存在正向关联,但未探究出生体重在不同发育水平儿童中关联效应是否存在差异:福建研究发现,出生体重每增加1 kg,0~12月龄早产儿经儿心量表评估的DQ增加5.5[24]。意大利研究发现,出生体重每增加1个标准差(461 g),晚期早产儿1岁时贝利量表语言能区DQ增加5.7[25]。荷兰研究发现,出生体重Z评分每增加1分,中晚期早产儿7岁时韦氏智力量表的操作得分及总得分均增加0.1[26]。英国研究发现,<30周早产儿出生体重每增加1 kg,在0~2岁贝利量表测评的认知、接受性沟通、精细运动、大运动能区DQ分别增加0.06~0.10[27]。
本研究有一定优势:(1)利用广义估计方程,在控制同一儿童多次测评结果自相关性的基础上,评价出生体重对儿童神经心理发育异常的影响。(2)考虑出生体重与儿童神经心理发育具有连续性特征,利用分位数回归模型揭示出生体重对不同发育水平儿童的影响存在显著差异。(3)研究资料源于临床保健实践,样本量大,测评结果可信,结论可靠性强。本研究也有一定局限性:(1)研究资料源于单一机构,尽管出生体重与儿童神经心理发育关联研究结论具有一定可外推性,但儿童神经心理发育特征相关结果可外推性弱。(2)未收集儿童养育等相关信息,关联研究结果可能会受残余混杂影响。(3)低出生体重儿经追赶生长,其神经心理发育水平与正常出生体重儿之间的差距可能缩小,因此在测评年龄较小儿童中(特别是0~1岁),低出生体重对儿童神经心理发育的负性效应可能被夸大。(4)由于测评异常儿童更倾向于接受复测,将同一儿童多次测评结果纳入总体进行笼统分析,可能夸大儿童神经心理发育异常率及出生体重与DQ的关联效应,但敏感性分析显示结论较为稳健。(5)本研究未事先检验不同医生测评技术一致性,但经探索性分析,9位测评医生中3位为主要测评者(测评量占总的86%),且此3位医生测评的总异常率相仿,分别为9.6%、8.0%、8.4%,提示测评稳定性较好。
综上,本研究发现出生体重与0~2岁儿童神经心理发育具有正向关联,低出生体重是儿童神经心理发育异常的重要危险因素,且发育水平越低出生体重的负性效应可能越强。加强对低出生体重儿的持续随访与综合管理,或有利于降低其神经心理发育异常风险。
1 杨玉凤.儿童发育行为心理评定量表.北京:人民卫生出版社,2016:70-72.
2 张羽頔,史慧静.婴儿心理发展环境影响因素的研究进展.中国妇幼健康研究,2019,30:1617-1621.
3 Gould JF,Hunt E,Roberts RM,et al.Can the Bayley scales of infant development at 18 months predict child behaviour at 7 years.J Paediatr Child Health,2019,55:74-81.
4 Choo YY,Agarwal P,How CH,et al.Developmental delay:identification and management at primary care level.Singapore Med J,2019,60:119-123.
5 Bellman M,Byrne O,Sege R.Developmental assessment of children.BMJ,2013,346:e8687.
6 Yang Y,Shi L,Jin X,et al.Association of perinatal factors with suspected developmental delay in urban children aged 1-36 months - a large-scale cross-sectional study in China.BMC Pediatr,2023,23:11.
7 Uzun Çiçek A,Akdag E,Celebi Erdivanli O.Sociodemographic characteristics associated with speech and language delay and disorders.J Nerv Ment Dis,2020,208:143-146.
8 Kim ES,Kim EK,Kim SY,et al.Cognitive and behavioral outcomes of school-aged children born extremely preterm:a Korean single-center study with long-term follow-up.J Korean Med Sci,2021,36:e260.
9  vandová L,Ptá
vandová L,Ptá![]() R,Vňuková M,et al.Cognitive and socioemotional development at 5 and 9 years of age of children born with very low birth weight and extremely low birth weight in the Czech Republic.Med Sci Monit,2022,28:e935784.
R,Vňuková M,et al.Cognitive and socioemotional development at 5 and 9 years of age of children born with very low birth weight and extremely low birth weight in the Czech Republic.Med Sci Monit,2022,28:e935784.
10 李川,武一萍,陈辉.北京市西城区社区转介的541例婴幼儿神经心理行为发育情况分析.中国妇幼卫生杂志,2022,13:44-47.
11 王仕琼,陈忠,覃凌志.武汉市4044例0~1岁婴幼儿神经心理发育状况测查结果分析.中国妇幼保健,2016,31:746-748.
12 王雪茵,张小松,赵更力,等.早产儿早期神经心理发育的影响因素研究.中华疾病控制杂志,2018,22:187-190,194.
13 张伯昕,雷伊萌.2018-2021年北京市西城区0~1岁儿童神经心理发育迟缓筛查情况分析.首都公共卫生,2023,17:221-224.
14 杨季,李霞,周丽霞,等.母亲叶酸补充方式与其子代神经心理发育的关联性研究.现代医学,2024,52:1241-1248.
15 Chen Z,Li R,Liu H,et al.Impact of maternal hypertensive disorders on offspring′s neurodevelopment:a longitudinal prospective cohort study in China.Pediatr Res,2020,88:668-675.
16 陆岸锋,黄培禄,毕雷,等.妊娠期糖尿病子代2岁体格生长与神经心理发育状况研究.中国儿童保健杂志,2024,32:208-211,227.
17 Fuentefria RN,Silveira RC,Procianoy RS.Neurodevelopment and growth of a cohort of very low birth weight preterm infants compared to full-term infants in Brazil.Am J Perinatol,2018,35:152-162.
18 Aanes S,Bjuland KJ,Sripada K,et al.Reduced hippocampal subfield volumes and memory function in school-aged children born preterm with very low birthweight(VLBW).Neuroimage Clin,2019,23:101857.
19 de Bie HM,de Ruiter MB,Ouwendijk M,et al.Using fMRI to investigate memory in young children born small for gestational age.PloS One,2015,10:e0129721.
20 包梦雨,乔秀芸,张新涵,等.大于胎龄儿12月龄神经心理发育状况研究.中国当代儿科杂志,2023,25:1246-1252.
21 Zhang M,Gazimbi MM,Chen Z,et al.Association between birth weight and neurodevelopment at age 1-6 months:results from the Wuhan Healthy Baby Cohort.BMJ Open,2020,10:e031916.
22 Akinmola OO,Okusanya BO,Olorunfemi G,et al.Fetal macrosomia,fetal insulin,and insulin-like growth factor- 1 among neonates in Lagos,Nigeria:A case-control study.PLoS One,2022,17:e0266314.
23 Yumani DF,Lafeber HN,van Weissenbruch MM.Dietary proteins and IGF I levels in preterm infants:determinants of growth,body composition,and neurodevelopment.Pediatr Res,2015,77:156-163.
24 钱小芳,苏晓娟,李国凯,等.0~12月龄早产儿神经心理发育状况分析.海峡预防医学杂志,2017,23:5-8.
25 Coletti MF,Caravale B,Gasparini C,et al.One-year neurodevelopmental outcome of very and late preterm infants:Risk factors and correlation with maternal stress.Infant Behav Dev,2015,39:11-20.
26 Dotinga BM,Eshuis MS,Bocca-Tjeertes IF,et al.Longitudinal growth and neuropsychological functioning at age 7 in moderate and late preterms.Pediatrics,2016,138:e20153638.
27 Durrant C,Wong HS,Cole TJ,et al.Developmental trajectories of infants born at less than 30 weeks′ gestation on the Bayley-III Scales.Arch Dis Child Fetal Neonatal Ed,2020,105:623-627.