妊娠期糖尿病(gestational diabetes mellitus, GDM)与妊娠期高血压(gestational hypertension, GHP)是孕期最常见的两种并发症。GDM与GHP能够增加剖宫产、早产、难产、胎膜早破、宫内感染、巨大儿、死胎、胎儿畸形等母婴不良妊娠结局的发生率,还能够增加近远期高血糖与高血压的风险[1-2]。此外,GDM还能够导致新生儿低血糖,GHP能够导致子痫前期与孕妇死亡,而GDM合并GHP能够大大提高不良妊娠结局的风险[3]。随着生活方式的改变与生活水平的提高,孕妇营养不断改善,孕期摄入能量增多,导致GDM与GHP的发病率同时逐年上升。中国GDM发病率已经从2010年的4%上升至2020年的21%[4],GHP的整体发病率为3.3%~9.5%[5-6],但GDM合并GHP的关注度较少,且致病因素尚未明确,对GDM合并GHP的影响因素研究有助于高危人群管理,降低GDM合并GHP及其相关不良妊娠结局的发生风险。
GDM与GHP可能存在共同的影响因素,如孕期体重增长过多、肥胖等。中国人群孕期体重适宜增长范围是近年来热门讨论的话题,孕早期是胚胎发育的关键时期,也是预防GDM与GHP的窗口期,孕早期体重增长与GDM合并GHP的发生风险是否有关仍然有待深入研究。因此,本研究选取湖北省某大型妇幼保健机构的孕产妇作为研究对象,探索孕早期体重增长对GDM、GHP、以及GDM合并GHP的综合影响。
对象与方法
一、对象
本研究回顾性收集2021年4月至2022年4月在湖北省某大型妇幼保健机构的孕产妇产检资料,纳入个人信息资料完整、孕前与孕早期(孕12~13周)体重信息记录完整的资料3 214例,剔除17例2型糖尿病,64例孕前慢性高血压,87例双胎孕产妇,最终纳入有效样本3 046例,其中对照组2 013例(非GDM与非GHP组),GDM组781例,GHP组182例,GDM合并 GHP(GDM &GHP)组70例。本研究通过湖北省妇幼保健院伦理委员会批准[2021XM005]。
二、方法
1. 观察指标:本研究的所有观察指标均来源于医院信息系统与孕产妇产检手册。孕妇一般个人信息包括年龄、血型、高血压家族史(三代直系亲属)、糖尿病家族史(三代直系亲属)、孕次和产次信息。此外,收集孕妇身高、孕前体重与孕早期体重。孕前体质指数(body mass index, BMI)的计算方式为体重(kg)/[身高(m)]2。孕早期体重增长水平采用两种方式进行评估。一方面采用四分位间距将孕早期体重增长水平分为4个区间,分别为Q1(≤0 kg)、Q2(0<~≤1.0 kg)、Q3(1.0<~≤2.7 kg)和Q4(>2.7 kg);另一方面,根据2022年国家卫健委发布的《妊娠期妇女体重增长推荐值标准》[7],将孕早期体重增长划分为三个等级,即过低、适宜、过高。
2. 结局指标:(1)GDM的诊断标准参照临床诊断《妊娠合并糖尿病诊治指南(2014)》[8],在妊娠24~28周进行口服75 g OGTT试验。诊断标准为①空腹血糖(OGTT-空腹)≥5.1 mmol/L;②1 h血糖(OGTT-1 h)≥10.0 mmol/L;③2 h血糖(OGTT-2 h)≥8.5 mmol/L。任何1点达到上述标准即可诊断为GDM。(2)GHP的诊断标准参照《中国高血压防治指南(2018年修订版)》[9],即收缩压≥140 mmHg或舒张压≥90 mmHg。(3)GDM 合并GHP的诊断参照上述诊断标准,本研究将GDM 合并GHP作为结局指标之一。
3. 统计学处理:研究对象不同亚组的组间比较采用卡方检验,采用无序多分类Logistic回归分析孕早期体重增长对GDM、GHP、GDM合并GHP的影响。其中,卡方检验与无序多分类Logistic回归分析采用SAS 9.4软件。此外,采用R软件的“rms”包进行nomogram分析,对GDM合并GHP的发生风险进行预测,采用预测概率与实际结局的灵敏度(sensitivity)和特异度(specificity)绘制受试者工作特征曲线(receiver operating characteristic curve,ROC),并采用ROC曲线下面积(area under the ROC curve,AUC)评估模型的预测效能,AUC值越大表示模型预测效果越好。P<0.05表示差异具有统计学意义。
结 果
一、孕产妇一般个人信息
单因素分析结果表明,GDM、GHP、GDM合并GHP的发病情况与孕产妇年龄、血型、高血压家族史、糖尿病家族史、孕次、产次、孕前BMI、孕早期体重增长有关(P均<0.05),见表1。
表1 孕产妇一般个人信息与GDM、GHP、GDM合并GHP的单因素分析 [例(%)]
Table 1 Univariate analysis of general characteristics of pregnant women in relation to GDM, GHP, GDM and GHP [n(%)]
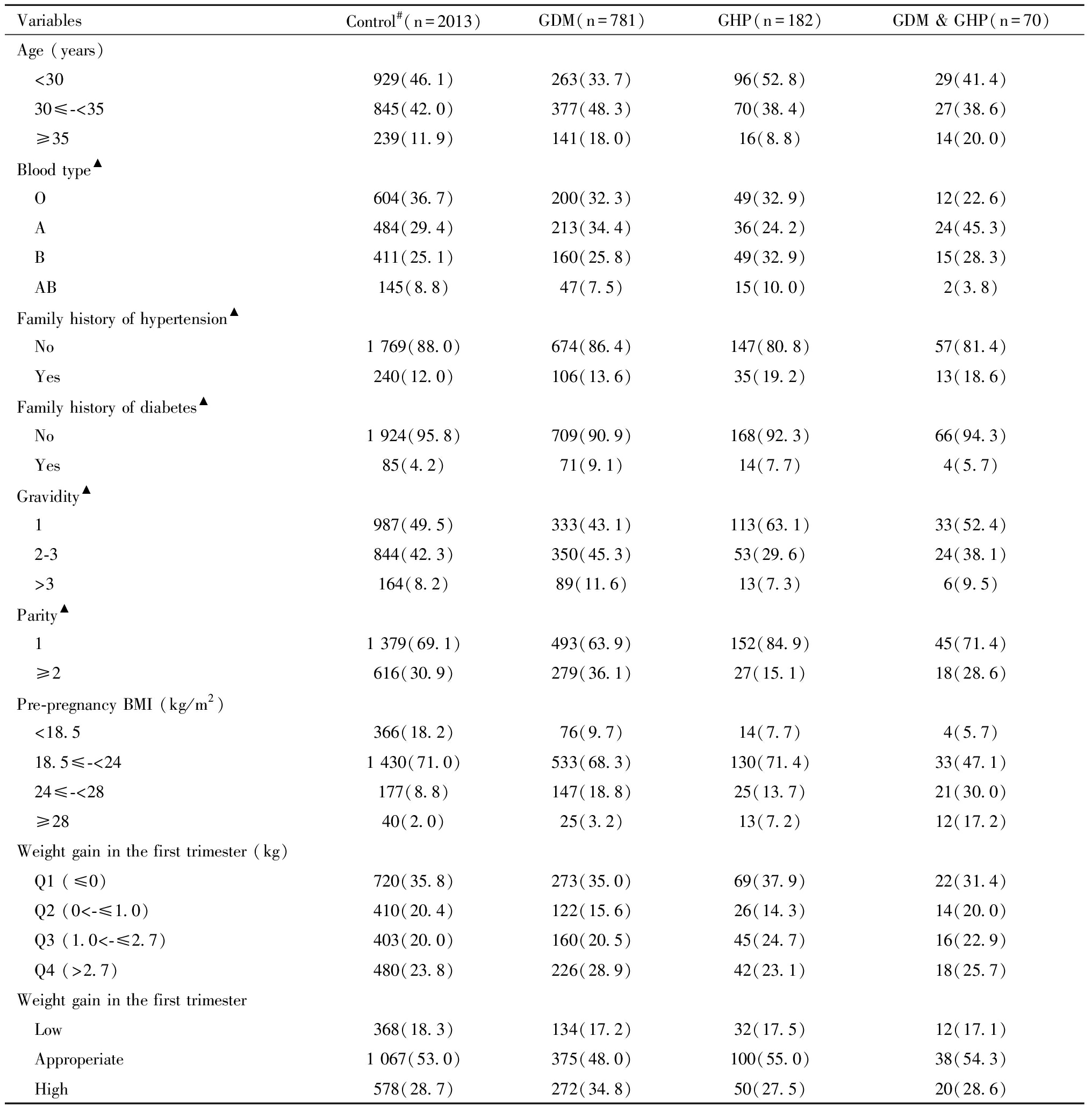
VariablesControl# (n=2013)GDM(n=781)GHP(n=182)GDM & GHP(n=70)Age (years) <30929(46.1)263(33.7)96(52.8)29(41.4) 30≤-<35845(42.0)377(48.3)70(38.4)27(38.6) ≥35239(11.9)141(18.0)16(8.8)14(20.0)Blood type▲ O604(36.7)200(32.3)49(32.9)12(22.6) A484(29.4)213(34.4)36(24.2)24(45.3) B411(25.1)160(25.8)49(32.9)15(28.3) AB145(8.8)47(7.5)15(10.0)2(3.8)Family history of hypertension▲ No1 769(88.0)674(86.4)147(80.8)57(81.4) Yes240(12.0)106(13.6)35(19.2)13(18.6)Family history of diabetes▲ No1 924(95.8)709(90.9)168(92.3)66(94.3) Yes85(4.2)71(9.1)14(7.7)4(5.7)Gravidity▲ 1987(49.5)333(43.1)113(63.1)33(52.4) 2-3844(42.3)350(45.3)53(29.6)24(38.1) >3164(8.2)89(11.6)13(7.3)6(9.5)Parity▲ 11 379(69.1)493(63.9)152(84.9)45(71.4) ≥2616(30.9)279(36.1)27(15.1)18(28.6)Pre-pregnancy BMI (kg/m2) <18.5366(18.2)76(9.7)14(7.7)4(5.7) 18.5≤-<241 430(71.0)533(68.3)130(71.4)33(47.1) 24≤-<28177(8.8)147(18.8)25(13.7)21(30.0) ≥2840(2.0)25(3.2)13(7.2)12(17.2)Weight gain in the first trimester (kg) Q1 (≤0)720(35.8)273(35.0)69(37.9)22(31.4) Q2 (0<-≤1.0)410(20.4)122(15.6)26(14.3)14(20.0) Q3 (1.0<-≤2.7)403(20.0)160(20.5)45(24.7)16(22.9) Q4 (>2.7)480(23.8)226(28.9)42(23.1)18(25.7)Weight gain in the first trimester Low368(18.3)134(17.2)32(17.5)12(17.1) Approperiate1 067(53.0)375(48.0)100(55.0)38(54.3) High578(28.7)272(34.8)50(27.5)20(28.6)
#Pregnant women without GDM and GHP; ▲existing missing data; categorized according to the recommended weight gain standards for pregnant women
二、GDM、GHP、GDM合并GHP的影响因素分析
以非GDM与非GHP的孕产妇作为对照组的无序多分类Logistic回归结果表明,年龄是GDM发生的危险因素(OR=1.48,95% CI:1.26~1.73)。与O型血的孕产妇相比,A型血的孕产妇发生GDM的风险高(OR=1.40,95% CI:1.11~1.77)。糖尿病家族史是孕产妇GDM发生的危险因素(OR=1.87,95% CI:1.26~2.76)。24≤孕前BMI<28 kg/m2是GDM发生的危险因素;趋势性检验的结果表明,孕前BMI越高,GDM的发生风险越高(P趋势<0.001)。此外,孕早期体重增长过多(Q4)也是GDM的危险因素(OR=1.34,95% CI:1.04~1.71)。
与GDM类似,高血压家族史(OR=1.67,95% CI:1.06~2.64)、孕前BMI≥28 kg/m2(OR=3.39,95% CI:1.64~7.00)是GHP发生的危险因素。此外,与初产妇相比,经产妇(产次≥2)是GHP的保护因素(OR=0.43,95% CI:0.26~0.71)。
与O型血的孕产妇相比,A型血是孕产妇发生GDM合并GHP的危险因素(OR=2.31,95% CI:1.10~4.84)。24≤孕前BMI<28 kg/m2及孕前BMI ≥28 kg/m2是孕产妇GDM合并GHP的危险因素;孕前BMI越高,GDM合并GHP的发生风险显著升高(P趋势<0.001)。此外,孕早期体重增长过多(Q3和Q4)是孕产妇GDM合并GHP的危险因素;趋势性检验的结果表明,孕早期体重增长越多,GDM合并GHP的发生风险也随之升高(P趋势=0.02)。见表2。
表2 孕早期体重增长与GDM、GHP、GDM和/或GHP的无序多分类Logistic回归分析 [OR (95% CI)]
Table 2 Unordered multinomial logistic regression analysis of weight gain in early pregnancy with GDM, GHP, GDM and/or GHP [OR (95% CI)]
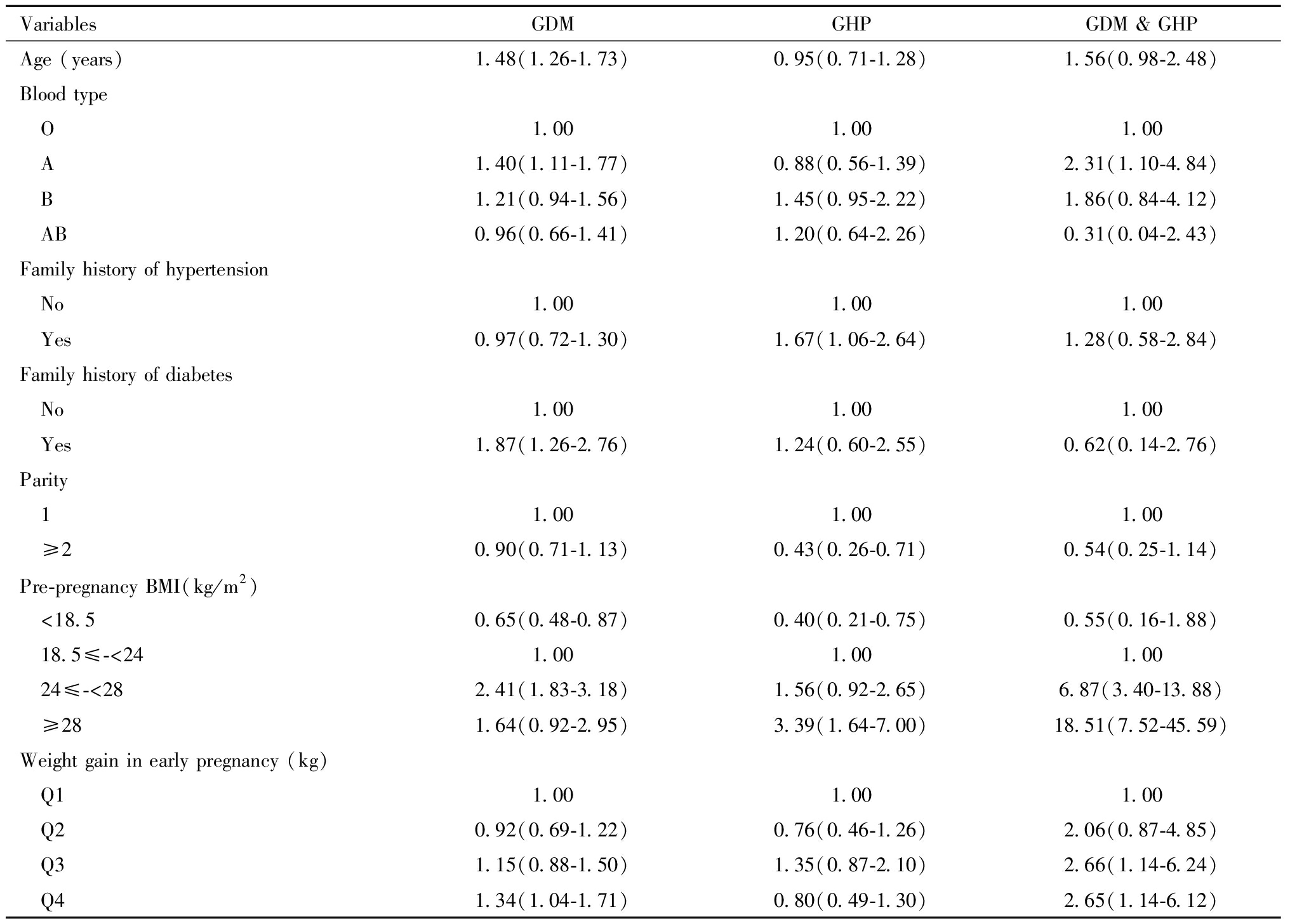
VariablesGDMGHPGDM & GHPAge (years)1.48(1.26-1.73)0.95(0.71-1.28)1.56(0.98-2.48)Blood type O1.001.001.00 A1.40(1.11-1.77)0.88(0.56-1.39)2.31(1.10-4.84) B1.21(0.94-1.56)1.45(0.95-2.22)1.86(0.84-4.12) AB0.96(0.66-1.41)1.20(0.64-2.26)0.31(0.04-2.43)Family history of hypertension No1.001.001.00 Yes0.97(0.72-1.30)1.67(1.06-2.64)1.28(0.58-2.84)Family history of diabetes No1.001.001.00 Yes1.87(1.26-2.76)1.24(0.60-2.55)0.62(0.14-2.76)Parity 11.001.001.00 ≥20.90(0.71-1.13)0.43(0.26-0.71)0.54(0.25-1.14)Pre-pregnancy BMI(kg/m2) <18.50.65(0.48-0.87)0.40(0.21-0.75)0.55(0.16-1.88) 18.5≤-<241.001.001.00 24≤-<282.41(1.83-3.18)1.56(0.92-2.65)6.87(3.40-13.88) ≥281.64(0.92-2.95)3.39(1.64-7.00)18.51(7.52-45.59)Weight gain in early pregnancy (kg) Q11.001.001.00 Q2 0.92(0.69-1.22)0.76(0.46-1.26)2.06(0.87-4.85) Q31.15(0.88-1.50)1.35(0.87-2.10)2.66(1.14-6.24) Q41.34(1.04-1.71)0.80(0.49-1.30)2.65(1.14-6.12)
三、GDM、GHP、GDM合并GHP的风险预测
根据无序多分类Logistic回归结果,将有统计学意义的自变量纳入预测模型。其中,GDM预测模型的AUC值为0.650(95% CI:0.625~0.674);GHP预测模型的AUC值为0.644(95% CI:0.606~0.682)。同时,将与GDM合并GHP存在相关性的血型、孕前BMI、孕早期体重增长纳入列线图预测模型,拟合效果相对可靠,见图1。每个因素对应相应的“Points”值,将各因素的“Points”值相加,即可得到总评分(total points),根据总评分即可得到GDM合并GHP的风险预测结果。此外,Hosmer-Lemeshow拟合优度检验结果显示χ2=8.03,P=0.431,采用Bootstrap重复抽样法(n=1 000)对列线图模型进行内部验证,结果显示,列线图模型的预测值与实际值接近,具有较好的一致性(图2)。列线图的ROC曲线结果表明,AUC值为0.792(95% CI:0.722~0.862),进一步表明模型具有较好的可靠性(图3)。
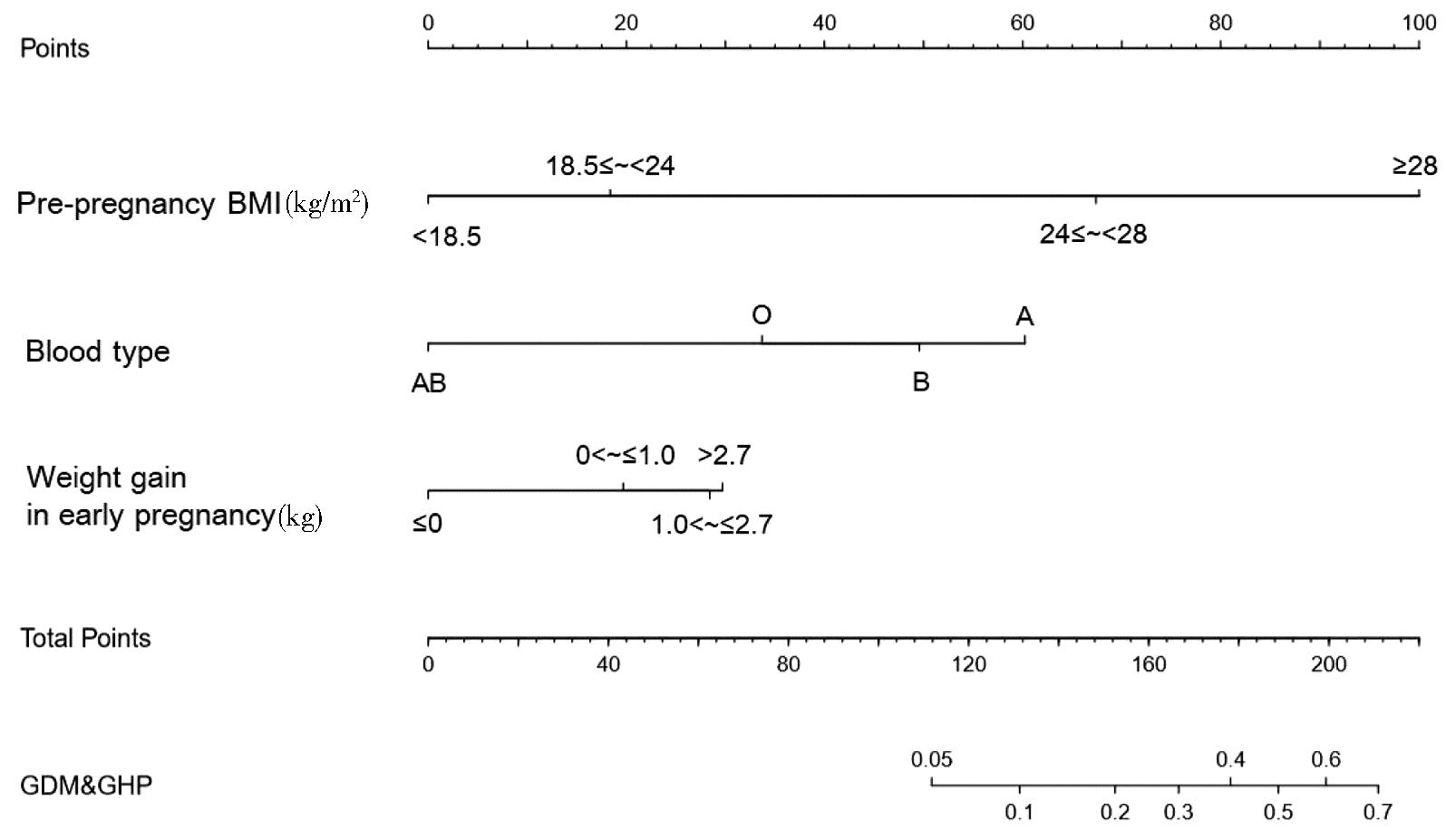
图1 GDM合并GHP的风险预测列线图
Figure 1 Nomogram for risk prediction of GDM combined with GHP

图2 GDM合并GHP的列线图校正曲线
Figure 2 Calibration curve of the nomogram for GDM combined with GHP

图3 GDM合并GHP的列线图ROC曲线
Figure 3 ROC curve of the nomogram for GDM combined with GHP
讨 论
近年来,虽然医疗保健技术得以突飞猛进地发展,但GDM与GHP的发病率仍然不断上升,已成为全球女性健康面临的难题。此外,绝大多数孕妇处于青壮年时期,降低GDM与GHP的发病率对维护孕妇全生命周期的健康具有重要意义。本研究分析GDM、GHP、GDM合并GHP的风险因素,然后建立了GDM合并GHP预测模型并进行验证,结果表明孕前BMI、孕早期体重增长量、血型这三个临床常用的指标对GDM合并GHP的发病预测效能较好。
一、GDM的影响因素分析
既往研究充分表明,年龄越大、孕前BMI越大、以及存在糖尿病家族史的孕产妇GDM的风险上升[10-12]。随着年龄的增长,基础代谢率降低,妇女更容易囤积脂肪而出现胰岛素抵抗。此外,研究结果表明[13],孕早期体重增长过多能够增加4.08倍GDM的风险。Xu等[14]对孕22周前的体重增加情况与GDM的风险进行分析,结果表明控制体重增长能够降低GDM风险。成德翠等[15]基于731例孕妇的研究结果表明,年龄、孕前BMI、糖尿病家族史、孕早期体重增长与GDM有关。梅春美等[16]对491例孕妇的产检资料进行分析,同样发现GDM与孕早期体重增长有关。本研究结果与既往研究结论一致,提示孕早期合理控制体重有助于降低GDM的发生风险。
有意思的是,本研究结果表明,与O型血孕产妇相比,A型血孕产妇GDM风险显著上升。Rom等[17]基于以色列人群与Bahkali等[18]基于沙特阿拉伯人群的研究结果表明,A型血GDM发病率最高且AB型血最低,与本研究结果类似。然而, Zhang等[19]的研究表明,与AB型孕妇相比,A型、B型、O型血均为GDM的危险因素。Lemaitre等[20]基于法国人群的研究结果表明,与O型血相比,AB型血孕妇更容易发生GDM。因此,血型与GDM的关联性存在一定争议,其机制尚不清楚,一方面可能由于不同研究对象的人群差异,另一方面可能由于血型并不直接影响GDM的发病进程,而是通过调控与胰岛素抵抗有关的TNF-α与IL-6间接影响GDM的发病进程[21-22],然而孕妇体内的TNF-α与白细胞介素-6还与机体炎症和免疫细胞应答有关,不同群体间的表达水平存在较大差异,因而导致ABO血型与GDM的关联性存在一定的人群差异,有必要结合炎症因子对ABO血型与GDM的关联性进行更深入的研究。
二、GHP的影响因素分析
本研究结果表明,高血压家族史、产次、孕前BMI与GHP有关。马梓汶等[23]的研究表明,将孕前体重因素与孕早期体重增长因素共同加入模型中发现,孕早期体重增加并不影响GHP的发病风险,而孕前超重与肥胖与GHP风险上升有关。此外,Hinkosa等[24]的病例对照研究表明,高血压家族史与初产是GHP发生的危险因素,与本研究结论一致。
三、GDM合并GHP的影响因素分析
本研究发现,孕前BMI是GDM与GHP共同的影响因素,也是GDM合并GHP的预测因子之一,与王瑾萍[25]的研究结论一致。肥胖是GDM与GHP的共同致病因素之一,在肥胖状态下,人体储存了过多的脂肪与能量,脂肪组织中某些先天免疫细胞发生变化,促进脂肪组织炎症的发生,诱导胰岛β细胞功能障碍与胰岛素抵抗,肥胖患者可能会由于内分泌紊乱,易产生血管收缩和血小板聚集,进而引发GHP[26]。孕早期体重增长过多也是GDM合并GHP的预测因子之一,可能由于孕早期体重增长过多促进胰岛素抵抗或血糖不耐受而导致GDM,而胰岛素抵抗或血糖不耐受可能也会增加GHP的风险[27]。此外,值得注意的是,A型血孕妇比O型血孕妇患GDM合并GHP的风险高2.31倍,提示临床上需要早期关注A型血孕妇GDM或GDM合并GHP的风险。
本研究率先采用孕前BMI、孕早期体重增长量、血型三个因素对GDM合并GHP进行预测,模型拟合效果较好。但本研究存在一定的局限性。首先,本研究仅基于湖北省一家医院的数据,可能会存在选择偏倚。其次,本研究人群的体重信息可能存在一定的偏倚,未考虑季节对衣着厚度的影响,但本研究人群较大,可以从一定程度上降低这些偏倚。
四、结论
综上所述,本研究发现,孕前BMI是GDM、GHP、GDM合并GHP的独立影响因素,提示孕前保健需要重视体重管理,倡导育龄妇女备孕期控制体重,加强锻炼,以减少GDM与GHP的风险。此外,通过孕前BMI、孕早期体重增长量、血型三个便捷的因素,能够在孕早期对GDM合并GHP起到一定的预测作用。这一发现可能有助于采取经济便捷的方式初步评估孕妇GDM合并GHP发生风险,及时筛查高危人群,采取干预措施,以减少不良妊娠结局的发生。
1 Ana Y,Prafulla S,Deepa R,et al.Emerging and Public Health Challenges Existing in Gestational Diabetes Mellitus and Diabetes in Pregnancy.Endocrinol Metab Clin North Am,2021,50:513-530.
2 Hauspurg A,Seely EW,Rich-Edwards J,et al.Postpartum home blood pressure monitoring and lifestyle intervention in overweight and obese individuals the first year after gestational hypertension or pre-eclampsia:A pilot feasibility trial.BJOG,2023,130:715-726.
3 颜丽芳,腾瑶瑶,梅珊珊,等.妊娠期糖尿病合并妊娠期高血压疾病与剖宫产及新生儿结局的关系.实用医学杂志,2022,38:1400-1403,1409.
4 Zhu H,Zhao Z,Xu J,et al.The prevalence of gestational diabetes mellitus before and after the implementation of the universal two-child policy in China.Front Endocrinol (Lausanne),2022,13:960877.
5 Li F,Qin J,Zhang S,et al.Prevalence of hypertensive disorders in pregnancy in China:A systematic review and meta-analysis.Pregnancy Hypertens,2021,24:13-21.
6 Liu Y,Li N,Li Z,et al.Impact of gestational hypertension and preeclampsia on fetal gender:A large prospective cohort study in China.Pregnancy Hypertens,2019,18:132-136.
7 邢新新,赖建强.妊娠期妇女体重增长标准的国内外研究进展.营养学报,2024,46:390-397.
8 杨慧霞.妊娠合并糖尿病诊治指南(2014)(一).健康管理,2014:78-82.
9 《中国高血压防治指南》修订委员会.中国高血压防治指南2018年修订版.心脑血管病防治,2019,19:1-44.
10 Lin SY,Wu YL,Kuo CH,et al.Trends in epidemiology of hyperglycemia in pregnancy in Taiwan,2008-2017.Front Endocrinol (Lausanne),2022,13:1041066.
11 Huang C,Jiang Q,Su W,et al.Age-specific effects on adverse pregnancy outcomes vary by maternal characteristics:a population-based retrospective study in Xiamen,China.BMC Public Health,2023,23:326.
12 Tranidou A,Magriplis E,Tsakiridis I,et al.Effect of Gestational Weight Gain during the First Half of Pregnancy on the Incidence of GDM,Results from a Pregnant Cohort in Northern Greece.Nutrients,2023,15:893.
13 Xintong L,Dongmei X,Li Z,et al.Correlation of body composition in early pregnancy on gestational diabetes mellitus under different body weights before pregnancy.Front Endocrinol (Lausanne),2022,13:916883.
14 Xu H,Hutcheon JA,Liu X,et al.Risk of gestational diabetes mellitus in relation to early pregnancy and gestational weight gain before diagnosis:A population-based cohort study.Acta Obstet Gynecol Scand,2022,101:1253-1261.
15 成德翠,李菲菲,周学欣,等.高龄、肥胖、早孕期体重增长、一级亲属糖尿病家族史单因素以及复合因素对妊娠期糖尿病发病的影响.现代妇产科进展,2021,30:341-345.
16 梅春美,柯丽娜,李侠,等.不同孕前BMI孕妇孕早期增重对妊娠期糖尿病的影响.中国妇幼健康研究,2021,32:344-349.
17 Rom E,Yogev M,Sela N,et al.The association between ABO blood groups and gestational diabetes mellitus:a retrospective population-based cohort study.J Matern Fetal Neonatal Med,2022,35:7065-7069.
18 Bahkali N,Eissa G,Sindi H,et al.Association Between ABO Blood Group and Gestational Diabetes Mellitus in Pregnant Women at King Abdulaziz University Hospital:A Retrospective Study.Cureus,2022,14:e31784.
19 Zhang C,Li Y,Wang L,et al.Blood group AB is protective factor for gestational diabetes mellitus:a prospective population-based study in Tianjin,China.Diabetes Metab Res Rev,2015,31:627-637.
20 Lemaitre M,Passet M,Ghesquière L,et al.Is the Development of Gestational Diabetes Associated With the ABO Blood Group/Rhesus Phenotype.Front Endocrinol (Lausanne),2022,13:916903.
21 Gomes CP,Torloni MR,Gueuvoghlanian-Silva BY,et al.Cytokine levels in gestational diabetes mellitus:a systematic review of the literature.Am J Reprod Immunol,2013,69:545-557.
22 陈秋和,陈倩,张林,等.ABO血型与妊娠并发症的关系.四川大学学报(医学版),2022,53:935-940.
23 马梓汶,庄伯乐,奚杰,等.孕前体质指数和孕期增重速率与妊娠期高血压疾病的相关性.中国妇幼保健,2023,38:201-204.
24 Hinkosa L,Tamene A,Gebeyehu N.Risk factors associated with hypertensive disorders in pregnancy in Nekemte referral hospital,from July 2015 to June 2017,Ethiopia:case-control study.BMC Pregnancy Childbirth,2020,20:16.
25 王瑾萍.妊娠期糖尿病合并高血压临床特点及血清炎症因子水平研究.实用妇科内分泌电子杂志,2022,9:37-39.
26 Yao D,Chang Q,Wu QJ,et al.Relationship between Maternal Central Obesity and the Risk of Gestational Diabetes Mellitus:A Systematic Review and Meta-Analysis of Cohort Studies.J Diabetes Res,2020,2020:6303820.
27 Negrato CA,Jovanovic L,Tambascia MA,et al.Association between insulin resistance,glucose intolerance,and hypertension in pregnancy.Metab Syndr Relat Disord,2009,7:53-59.