孤独症谱系障碍 (autism spectrum disorder, ASD)是一类以社会交往和交流障碍、狭隘兴趣和刻板行为为主要特征的神经发育障碍性疾病[1]。研究表明,约60%~96%的ASD儿童伴随有睡眠问题[2],且睡眠问题可能会持续到青春期[3]。儿童睡眠问题的出现是其自身因素、家庭因素和社会因素三方面综合作用的结果[4]。在对健康儿童睡眠习惯的研究中发现,父母在养育方面扮演着关键角色,父母养育行为直接或间接影响儿童的睡眠状况[5]。既往缺乏针对ASD儿童自身核心症状及父母养育行为对其睡眠习惯影响的研究,且ASD伴睡眠问题不仅给其父母带来压力和负担,也给临床医生的治疗带来了挑战[6]。本研究拟探讨ASD儿童睡眠习惯特征与父母养育行为及儿童自身核心症状有无关联,进一步将三者联系起来,为未来的机制研究与临床干预提供思路、奠定基础。
对象与方法
一、对象
选取2021年10月—2023年10月在广东省工伤康复医院、广州市越秀区儿童医院就诊的62名ASD儿童作为ASD组,纳入标准为符合美国精神病学诊断和统计手册第5版(DSM-5)中孤独症谱系障碍(ASD)的诊断标准[7],年龄范围在3~10岁,性别不作限制。排除标准包括存在其他神经系统器质性疾病、有严重外伤历史、罹患精神疾病、以及存在智力严重障碍等,初诊诊断前进行简单的智力测验,智力商数70分以下不纳入研究。同期采用随机数字表法选取在广州市某三所普通幼儿园就读的62名健康儿童作为对照组,采用1:1匹配性别,年龄为3~10岁。 本研究获得广东省工伤康复医院伦理委员会批准(AF/SC-07/2021.42)并取得儿童主要抚养人知情同意。
二、方法
1.一般情况调查表:本研究采用了专门设计的一般情况调查表,以全面收集ASD儿童及其家庭的相关信息。收集内容包括(1)两组儿童的基本人口统计学特征,涵盖姓名编号、性别、年龄以及家庭情况等背景信息;(2)父母及主要照料者的人口统计学资料,如年龄、职业、教育背景等,以了解照料者的背景;(3)儿童的喂养状况。这种信息收集方式有助于研究者更深入地了解ASD儿童及其家庭的整体情况,为进一步的研究和干预提供依据。
2.儿童睡眠习惯问卷:本研究采用了中文版儿童睡眠习惯问卷(Children′s Sleep Habit Questionnaire, CSHQ),该问卷由Owens教授等美国学者开发,属于家长报告型问卷,最初旨在筛查4~10岁儿童的睡眠障碍,后经验证适用于学龄前儿童[8]。2021年,中国引进了该问卷的中文版,并证实其具有良好的信度和效度[9]。该问卷由33个计分条目构成,采用三级评分体系,依据睡眠行为发生的频次,即“5~7次/周”计为3分,“2~4次/周”计为2分,“0~1次/周(即无或偶尔)”计为1分,部分条目执行反向计分原则。问卷评估涉及八个维度,具体包括就寝规律性、入睡所需时间、睡眠持续时间、睡眠中的焦虑情况、夜间醒来次数、异常睡眠状态、睡眠呼吸障碍以及日间嗜睡现象。儿童在这些维度上的累积得分越高,反映其睡眠问题的程度越严重。通常,CSHQ总分≥41分被视为存在显著睡眠问题的标准[10-12]。
3.孤独症儿童行为量表:孤独症儿童行为量表(Autism Behavior Checklist, ABC)表中列出57项孤独症儿童的行为特征[13],包括感觉(sensory)、交往(relating)、躯体和物体使用 (body and object use)、语言 (language)、社会生活自理 (social and-self help)5个方面,用于2~14岁儿童,由家长或老师评分;该量表的评分者信度为0.94,重测信度为0.95。
4.儿童孤独症评定量表:儿童孤独症评定量表(Childhood Autism Rating Scale,CARS)的评分标准为(1)若总分未达到30分,则可初步判定为无孤独症表现;(2)若总分落在30至60分区间内,则判定为存在孤独症;(3)进一步细分,总分低于30分则评为非孤独症;总分等于或高于36分,并且至少有5项的评分高于3分,则评为重度孤独症;总分在30~36之间,并且低于3分的项目不到5项,则评为轻—中度孤独症。此外,该量表的内部一致性Cronbach′s α系数为0.735,显示出良好的内部信度[14]。ASD核心症状通常包括两个维度,即社交沟通障碍和重复刻板行为及兴趣,一般优先选择ADI-R和ADOS这两个工具;本研究使用了ABC和CARS掺杂部分非核心症状的题目,故选取ABC中的社交沟通和刻板行为相关条目、CARS中的模仿行为、人际关系、非功能性意识等核心条目进行统计分析。
5.父母养育行为问卷:用于评估父母对学龄前和低年级儿童育儿行为[15],量表由20个条目组成,包括支持/参与、敌意/强制2个维度,由父母中的主要照料者填写。中文版儿童父母养育方式量表(Parent Behavior Inventory,PBI)已经验证其可靠性和结构效度[16]。每个条目均采用6点计分法,“从不”“偶尔”“有时”“中等”“经常”“总是”分别计0~5分。本研究中,该量表的 Cronbach a 系数为0.84,因子载荷(支持/参与0.5~0.8,敌意/强制0.48~0.75)、模型拟合良好(X2/df=2.2,CFI=0.9,RMSEA=0.1,SRMR=0.05)。
6.质量控制:本研究由一名调查员与一名评估员共同执行问卷调查及相关评估工作。所有参与研究的人员均对研究目的、流程有清晰认识,并熟练掌握问卷的题目与内容。在现场,调查人员负责核查问卷,一旦发现错误信息即予以纠正,并采用一对一的方式指导家长正确填写问卷。随后,问卷将由专业人员负责录入,并通过自查、抽查及交叉验证等手段确保录入信息的准确无误。在样本筛选阶段,对于问卷信息不完整者,将要求其重新填写或弃用。问卷填写完毕后,专业人员将对数据进行深入分析、整理及归纳,所有数据均经过严格核查确认无误,确保最终数据的真实性和可靠性。
7.统计学处理:应用SPSS 22.0统计软件进行分析。对于符合正态分布的连续变量,采用均值±标准差![]() 的形式表示,并通过t检验来进行对比;而对于分类变量,则通过具体的例数及其所占百分比(%)来描述,并采用卡方检验来分析其差异性。运用回归分析方法探讨变量间的相关关系。P<0.05表示差异具有统计学意义。
的形式表示,并通过t检验来进行对比;而对于分类变量,则通过具体的例数及其所占百分比(%)来描述,并采用卡方检验来分析其差异性。运用回归分析方法探讨变量间的相关关系。P<0.05表示差异具有统计学意义。
结 果
一、一般资料
ASD组的平均年龄为(4.3±0.2)岁,而正常组的平均年龄则为(4.3±0.3)岁,两组间的年龄差异无统计学意义,两组儿童在性别上差异无统计学意义。
二、睡眠状况
在ASD组中,有88.7%(55/62)的患儿存在睡眠问题;相比之下,正常组中睡眠问题儿童的比例为67.7%(42/62),两组间差异具有统计学意义。对睡眠状况采用Bonferroni法进行校正(原始α=0.05,校正后的α′=α/k=0.00625。)后发现,相较于正常对照组儿童, ASD组儿童在睡眠习惯多个维度的评分均显著高于正常组,效应量大(Cohen′s *d*>0.8),即以上维度组间差异具有较大的实际意义;具体包括就寝习惯的规律性、入睡潜伏期、睡眠持续时间、睡眠焦虑程度、夜间觉醒频率、异态睡眠表现、睡眠呼吸障碍指标、白天嗜睡状况,以及整体睡眠习惯问题的综合评分,所有这些差异均有统计学意义。见表1。
表1 ASD儿童和正常儿童睡眠状况比较
Table 1 Comparison of sleep status between ASD children and healthy children
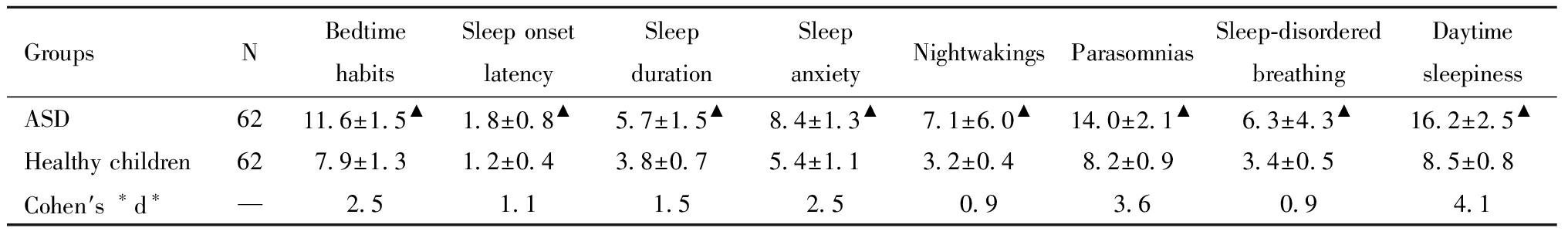
GroupsNBedtime habitsSleep onset latencySleep durationSleep anxietyNightwakingsParasomniasSleep-disordered breathingDaytime sleepinessASD6211.6±1.5▲1.8±0.8▲5.7±1.5▲8.4±1.3▲7.1±6.0▲14.0±2.1▲6.3±4.3▲16.2±2.5▲Healthy children627.9±1.31.2±0.43.8±0.75.4±1.13.2±0.48.2±0.93.4±0.58.5±0.8Cohen′s ∗d∗—2.51.11.52.50.93.60.94.1
Comparison between the ASD group and healthy children,▲P<0.05;All original p-values were 0.0001 and were less than the corrected α′ (0.00625); therefore, all are marked as significant
三、父母养育行为
ASD组的父母支持/参与养育得分显著低于正常对照组, 父母敌意/强制养育得分显著高于正常对照组,效应量大(Cohen′s *d* >0.8),即以上维度组间差异具有较大的实际意义,且组间差异均有统计学意义。见表2。
表2 ASD组与正常对照组儿童的父母养育行为比较
Table 2 Comparison of parental parenting behavior between ASD group and healthy children

GroupsNParental support/participationParental hostility/coercionASD6224.6±4.3▲25.5±2.7▲Healthy children6231.3±4.612.7±2.7Cohen′s ∗d∗—-1.54.7
Comparison between the ASD group and healthy children,▲P<0.05;All original p-values were 0.0001 and were less than the corrected α′ (0.00625); therefore, all are marked as significant
四、睡眠习惯问题与父母养育行为相关
采用Benjamini-HochbergFDR校正(q<0.05)对睡眠习惯与父母养育行为进行多重校正分析发现,ASD儿童睡眠习惯问题总分与核心症状(ABC核心症状维度分)存在显著正相关(P<0.05),与父母支持/参与养育行为存在显著负相关(P<0.05),与父母敌意/强制养育行为存在显著相关(P<0.05)。其中,仅夜醒与父母支持/参与养育未发现显著相关(P>0.05)。见表3。
表3 睡眠习惯问题与父母养育行为相关
Table 3 Correlation between sleep habits and parental rearing behavior
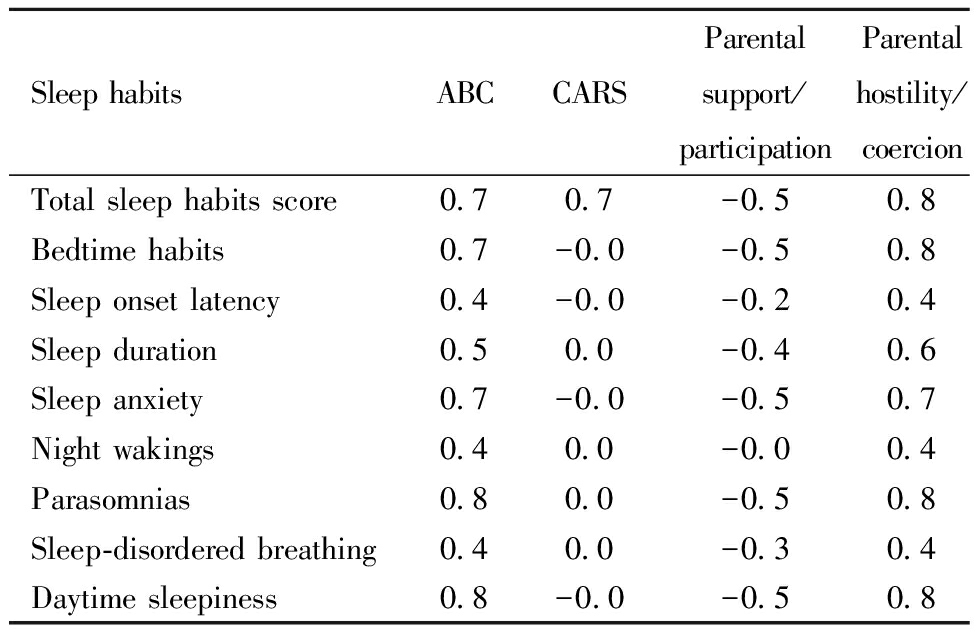
Sleep habitsABCCARSParental support/participationParental hostility/coercionTotal sleep habits score0.70.7-0.50.8Bedtime habits0.7-0.0-0.50.8Sleep onset latency0.4-0.0-0.20.4Sleep duration0.50.0-0.40.6Sleep anxiety0.7-0.0-0.50.7Night wakings0.40.0-0.00.4Parasomnias0.80.0-0.50.8Sleep-disordered breathing0.40.0-0.30.4Daytime sleepiness0.8-0.0-0.50.8
五、ASD儿童睡眠问题得分的影响因素
以ABC、CARS、父母养育行为为自变量,儿童睡眠习惯总分为因变量,进行逐步回归分析。采用逐步回归法,基于AIC准则自动选择显著预测变量,剔除不显著项(如CARS量表)。模型中控制了儿童年龄、性别,最终模型保留ABC、父母支持/参与养育、父母强制/故意养育、养育行为4个显著变量(P<0.05),调整R2=0.7,F值=15.9,P<0.001。结果表明,ASD睡眠问题受到父母养育行为(支持/参与)的负向影响,ASD睡眠习惯受到核心症状(ABC得分)、父母养育行为(敌意/强制)正向影响。见表4。
表4 ASD儿童睡眠习惯与父母养育行为、核心症状相关
Table 4 Correlation of sleep habits, parental parenting behavior and core symptoms in children with ASD
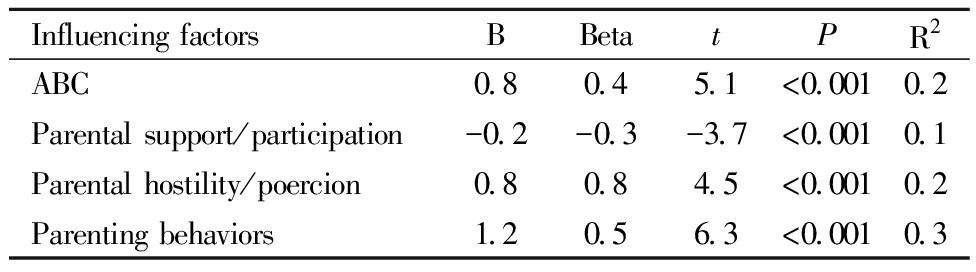
Influencing factorsBBetatPR2ABC0.80.45.1<0.0010.2Parental support/participation-0.2-0.3-3.7<0.0010.1Parental hostility/poercion0.80.84.5<0.0010.2Parenting behaviors1.20.56.3<0.0010.3
讨 论
一、ASD儿童睡眠习惯的研究现状
前人研究已表明,ASD儿童的睡眠存在多个方面的异常。本研究发现,与正常儿童相比,ASD儿童在就寝习惯、入睡所需时间、睡眠总时长、夜间觉醒、异态睡眠、睡眠呼吸问题以及日间嗜睡等方面均展现出独特特征。这些睡眠异常与ASD的发病状况及其严重程度紧密相关,提示ASD是儿童出现睡眠问题的一个重要风险因素。因此,对于ASD儿童,关注并改善其睡眠状况可能有助于整体身心健康和管理疾病。睡眠异常与ASD的发病状况及其严重程度紧密相关,这与以往国内外研究结果一致[17-19]。
既往研究显示,ASD的核心症状(社交障碍、重复刻板行为)与睡眠问题(如入睡困难、夜醒频繁)存在显著的双向关联,其神经生物学机制涉及多个脑区与神经环路异常,尤其是前额叶-杏仁核环路、松果体-褪黑素通路和感觉加工系统的失调。一方面,前额叶皮层(prefrontal cortex,PFC)负责情绪调节和社交认知,杏仁核参与恐惧反应和警觉性。ASD患者中,PFC-杏仁核的功能连接减弱或异常增强,导致情绪调节障碍和过度警觉[20];PFC-杏仁核环路失调使得夜间焦虑增加,入睡潜伏期延长导致睡眠碎片化。另一方面,睡眠剥夺进一步损害PFC功能,加剧ASD患者的社交退缩和刻板行为[21]。睡眠问题会加重ASD儿童核心症状的严重程度,本研究显示,ASD儿童ABC和CARS中核心症状相关得分是ASD儿童睡眠问题的另一危险因素。这与Adams等[22]研究结果一致,ASD儿童的核心症状会影响其睡眠,即ASD儿童的核心症状越严重,睡眠问题越严重,因此,ASD儿童核心症状严重程度与睡眠问题互相影响,未来可通过干预ASD的核心症状以改善自身睡眠。
二、ASD儿童父母养育行为及对睡眠影响的研究现状
养育行为是指父母(或其他监护人)在养育孩子时展示的行为趋向和风格,涵盖了监护人与孩子沟通时的情感、态度以及环境氛围[23]。本研究结果显示,ASD睡眠问题受到父母养育行为(支持/参与)的负向影响,ASD睡眠问题受到父母养育行为(敌意/强制)正向影响,即父母支持/参与型的养育行为可能减少ASD儿童的睡眠问题,父母敌意/强制型的养育行为可能会增加ASD的睡眠问题。表明父母养育行为与儿童睡眠问题的严重程度相关,这一结果与前人对正常儿童的研究一致[24]。神经生物学研究为这一机制提供了潜在的解释,压力会激活下丘脑-垂体-肾上腺轴,导致糖皮质激素的分泌,从而使睡眠中断[25]。既往研究发现,4岁是父母养育行为对儿童睡眠问题产生影响的重要时间点,产生父母不同养育行为差异的原因可能是此时儿童已进入幼托机构一段时间,父母受到儿童学校以及其他父母的影响开始更多关注养育方式。其中也发现父亲养育行为的选择对儿童睡眠的影响更甚,交互分析中也发现父亲消极的养育行为与儿童年龄增长对睡眠质量产生影响[26]。研究发现[27-28],根据依恋理论,夫妻间与亲子间的安全感与安全依恋对儿童睡眠有益;严厉的养育行为与儿童睡眠问题显著相关,即严厉的养育行为会增加儿童的不安全感,使得儿童睡眠问题越严重。在对ASD干预的过程中,临床医生和家庭应关注ASD儿童父母的养育行为,将父母养育行为纳入ASD儿童睡眠管理方案,通过亲子互动疗法如积极关注技巧、情绪调节师范增强父母支持性行为,减少睡眠冲突,建立安全依恋关系,减少ASD儿童的睡眠问题,帮助儿童建立健康的睡眠习惯。
本研究尚存一些不足之处。首先,本研究使用量表评估,主观性较强,未来研究可通过增加客观监测指标。其次,研究仅对ASD的核心症状、父母养育行为与ASD儿童睡眠习惯的关系进行分析,未进一步使用脑电图、核磁共振等仪器分析ASD儿童的脑电图及脑结构变化,以更好地分析两者间的内在机制。再次,本研究仅收集被试主要照料者(父或母)一方的养育行为样本,但父母养育行为可能存在差异,未来研究需完善父母养育方式资料的收集并加以比较,同时动态监测其养育行为,以更全面、详尽了解父母养育行为对儿童的影响;最后,研究仅在广州一个地区进行相关调查,样本量有限,其结果也受到限制,未来应不断增加调查的样本和范围,尝试开展多中心合作研究,以全面地分析其之间的关系。
综上所述,ASD儿童存在明显的睡眠问题,且可能与ASD儿童自身核心症状及父母养育行为有关。针对本研究结果,未来可考虑对ASD儿童父母养育行为进行指导,帮助其父母正确教养ADS儿童,改善ASD儿童睡眠状况,促进ASD儿童、父母心理健康发展。
(利益冲突声明:所有作者声明不存在利益冲突)
1 Lord C,BrughaTS,CharmanT,et al.Autismspectrumdis-order.NatRv Dis Primerse,2020,6:5.
2 Samanta P,Mishra DP,Panigrahi A,et al.Sleep disturbances and associated factors among 2-6-year-old male children with autism in Bhubaneswar,India.Sleep Med,2020,67:77-82.
3 Siverten B,Posserud MB,Gillberg C,et al.Sleep problems in children with autism spectrum problems:longitudinal population-based study.Autism,2012,16:139-150.
4 王子阳,胡蕾,刘金同.家庭关系与儿童睡眠的关系及其潜在机制.中国儿童保健杂志,2023,31:640-644.
5 Wiwe LC,Hirvikoski T,Balter LJT,et al.Autistic traitsand attention-deficit hyp eractivity disorder symptoms associated with greater pain interference and depression,and reduced health-related quality of life in children with chronic pain.Front Neurosci,2021,15:1-14.
6 何海燕,王睿,宁曼,等.家庭环境因素和父母教养方式对学龄前儿童睡眠行为的影响.中国儿童保健杂志,2021,29:996-999,1025.
7 American Psychiatric Association.Diagnostic and statistical manual of mental disorders (5thed.).Arlington,VA:American Psychiatric Publishing,2013.
8 Johnson CR,Turner KS,Foldes EL,et al.Comparison of sleep questionnaires in the assessment of sleep disturbances in children with autism spectrum disorders.Sleep Med,2012,13:795-801.
9 Zhang J,Jin XM,Shen XM,et al.Validation of the Children′s Sleep Habits Questionnaire in a Chinese preschool population.J Clin Sleep Med,2021,17:423-432.
10 Owens JA,Spirito A,McGuinn M.The Children′s Sleep Habits Questionnaire (CSHQ):Psychometric properties of a survey instrument for school-aged children.Sleep,2000,23:1043-1051.
11 Lyu J,Groeger JA,Barnett AL,et al.Associations between gestational age and childhood sleep:a national retrospective cohort study.BMC Med,2022,20:253.
12 Schnapp A,Harel M,Cayam-Rand D,et al.A placebocontrolled trial of cannabinoid treatment for disruptive behavior in children and adolescents with autism spectrum disorder:Effects on sleep parameters as measured by the CSHQ.Biomedicines,2022,10:1685.
13 杨玉凤,王慧珊,洪琦,等.儿童发育行为心理评定量表.北京:人民卫生出版社,2016:203-206.
14 卢建平,杨志伟,舒明耀,等.儿童孤独症量表评定的信度、效度分析.中国现代医学杂志,2004,14:119-121,123.
15 Lovejoy MC,Weis R,O′hare E,et al.Development and initial validation of the Parent Behavior Inventory.Psychol Assess,1999,11:534-545.
16 贾守梅,汪玲,谭晖,等.中文版父母行为问卷在儿童早期父母中应用的信效度检验.中国儿童保健杂志,2013,21:916-919.
17 李小钧,李雪,刘建丛,等.孤独症儿童睡眠问题及其相关因素.中国心理卫生杂志,2018,32:30-36.
18 李圆圆,文静,杨亭,等.孤独症谱系障碍患儿睡眠问题与行为表现的关系.上海交通大学学报(医学版),2019,39:505-509.
19 Diaz-Román A,Zhang J,Delorme R,et al.Sleep in youth with autism spectrum disorders:Systematic review and me- ta-analysis of subjective and objective studies.Evid Based Ment Health,2018,21:146-154.
20 Gotts SJ,Meng F,Fujita H,et al.The anterior prefrontal cortex in autism:Heterogeneity of functional and structural connectivity.Cerebral Cortex,2012,22:804-812.
21 Richards C,Davies,W,Groot J,et al.Amygdala-prefrontal connectivity modulates the association between sleep problems and anxiety in autism.Biol Psychiatry Cogn Neurosci Neuroimaging,2020,5:550-558.
22 Adams HL,Matson JL,Cervantes PE,et al.The relation- ship between autism symptom severity and sleep problems:Should bidirectionality be considered?.Res Autism Spectr Disord,2014,8:193-199.
23 唐飞龙.监护人特征和养育行为与1-3岁儿童动作发展的关系研究.浙江师范大学,2023.
24 Fang Y,Luo J,Boele M,et al.Parent,child,and situational factors associated with parenting stress:a systematic review.Eur Child Adolesc Psychiatry,2024,33:1687-1705.
25 Fischer S,Schumacher T,Knaevelsrud C,et al.Genes and hormones of the hypothalamic-pituitary-adrenal axis in post-traumatic stress disorder.What is their role in symptom expression and treatment response.J Neural Transm (Vienna),2021,128:1279-1286.
26 丁鹏,耿梦龙,伍晓艳,等.学龄前儿童父母养育行为与其睡眠问题的关联.中国学校卫生,2024,45:1747-1751,1756.
27 Berthelon M,Contreras D,Kruger D,et al.Harsh parenting during early childhood and child development.Econ Hum Biol,2020,36:100831.
28 王子阳,胡蕾,刘金同.家庭关系与儿童睡眠的关系及其潜在机制.中国儿童保健杂志,2023,31:640-644.