多囊卵巢综合征(polycystic ovary syndrome,PCOS)是一种以高雄激素血症、代谢紊乱和排卵障碍为特征的异质性疾病,约40%的PCOS患者存在不孕不育问题[1]。随着辅助生殖技术的不断进步,对于患有PCOS且有生育愿望的患者,体外受精-胚胎移植(intracytoplasmic sperm injection and embryo transfer,IVF-ET)治疗成了一种可行的选择,以满足其生育需求。在IVF-ET过程中,选择适当的促排卵方案是至关重要的环节。研究表明[2],与拮抗剂方案相比,在IVF-ET中采用卵泡期长方案可有效提高PCOS患者的子宫内膜容受性,有助于提高患者的临床妊娠率,改善患者的妊娠结局。早卵泡期长方案比传统长方案更不易引起早发性黄体生成素峰,同时能够显著提高子宫内膜容受性,提高新鲜周期胚胎移植妊娠率[3-4]。尽管如此,妊娠成功率仍不理想。既往研究表明[5],PCOS患者妊娠结局跟患者的年龄、孕前体质指数(body mass index,BMI)及内分泌水平息息相关。
关于PCOS患者妊娠结局影响因素的研究目前较少,且缺乏量化评估工具。因此,本研究分析IVF-ET治疗PCOS患者妊娠结局的因素,建立预测PCOS不孕患者妊娠结局的模型,以提高PCOS不孕患者的妊娠成功率。
对象与方法
1.研究对象及分组:回顾性分析2020年1月至2023年9月在河南中医药大学第一附属医院生殖医学中心进入卵胞质内单精子注射(in vitro fertilization/intracytoplasmic sperm injection,IVF/ICSI)周期行卵泡期长方案新鲜胚胎移植的PCOS患者的临床资料。根据妊娠结局,将患者分为临床妊娠成功组(n=134例)和临床妊娠失败组(n=117例)。纳入标准为(1)符合鹿特丹诊断标准[6],诊断为PCOS;(2)使用卵泡期长方案促排卵;(3)hCG扳机后取卵并行新鲜胚胎移植。排除标准为(1)存在子宫畸形或子宫腺肌病;(2)双侧输卵管异常;(3)盆腔结核、恶性肿瘤等;(4)复发性流产等;(5)排除高血压、糖尿病或其他引起内分泌紊乱的疾病;(6)男方因素。
2.卵泡期长方案:患者进入治疗周期后,需在月经来潮的第2~3天肌注一支长效促性腺激素释放激素激动剂(GnRH-a,醋酸曲普瑞林注射液(达必佳)3.75 毫克/支,德国辉凌),于降调节第29天返院复查激素水平及阴道超声,若符合降调节标准,予以适量基因重组卵泡素(丽申宝,珠海丽珠制药)促卵泡发育。密切监测卵泡发育情况,必要时添加尿促性素(hMG,珠海丽珠制药),根据卵泡发育情况及血清黄体生成素(luteinizing hormone,LH)、雌二醇(estradiol,E2)及孕酮(progesterone,P)水平及时调整促性腺激素(gonadotropin,Gn)用量和使用时间。当超声检查显示双侧卵巢至少2枚以上卵泡直径达18 mm以上时,将结合激素水平确定“hCG扳机”时间,届时肌注人绒毛促性腺激素(hCG,珠海丽珠制药)10 000 iu或联合注射曲普瑞林(GnRH-a)0.1 mg诱发卵泡成熟。注射后36 h进行取卵。取卵当日给予黄体支持,予黄体酮注射液60 mg qd/d肌注+黄体酮软胶囊200 mg/d阴道用药。取卵后第3天行新鲜胚胎移植。移植后14 d检测血清β-hCG和孕酮水平以确定是否妊娠,若移植后35 d阴道超声检查可见妊娠囊和胎心搏动,则视为临床妊娠。
3.临床及实验指标的观察:患者的基本特征(年龄、不孕年限、妊娠次数、流产次数、BMI等)、基础生殖内分泌水平、基础窦卵泡数量、预处理方案、周期方案、周期用药情况(Gn启动剂量、Gn总用量、Gn用药天数)、扳机情况(扳机方案、扳机用药剂量及扳机日E2、LH、P、双侧卵巢内平均直径>14 mm的卵泡个数)、获卵率(获卵数/卵泡数)、MII卵率(MII卵率=取卵日成熟的MII卵数/获得卵母细胞总数×100%)、优胚率(D3优质胚胎数/D3卵裂胚胎数×100%)、移植日子宫内膜厚度、移植胚胎个数。
4.统计学处理:本研究采用SPSS 21.0统计软件和R (4.3.0)软件包进行数据分析。对于符合正态分布的计量资料应用均数±标准差表示,采用t检验进行组间比较; 非正态分布计量资料用M(P25,P75)表示,两组间比较采用Mann-Whitney U检验。计数资料采用χ 2检验进行两组间比较。对于具有统计学意义的变量进一步纳入多因素Logistic回归分析,以筛选独立因素。应用R程序包,基于多因素回归分析的结果,建立并检验列线图。当P<0.05时,认为差异具有统计学意义。
结果
1.一般资料:两组患者在年龄、BMI、扳机日LH、扳机日E2、扳机日P、优胚个数、优胚率、LH、hCG注射日双侧卵巢内直径≥14 mm卵泡的个数,组间差异均有统计学意义,表1。
表1 一般资料组间比较
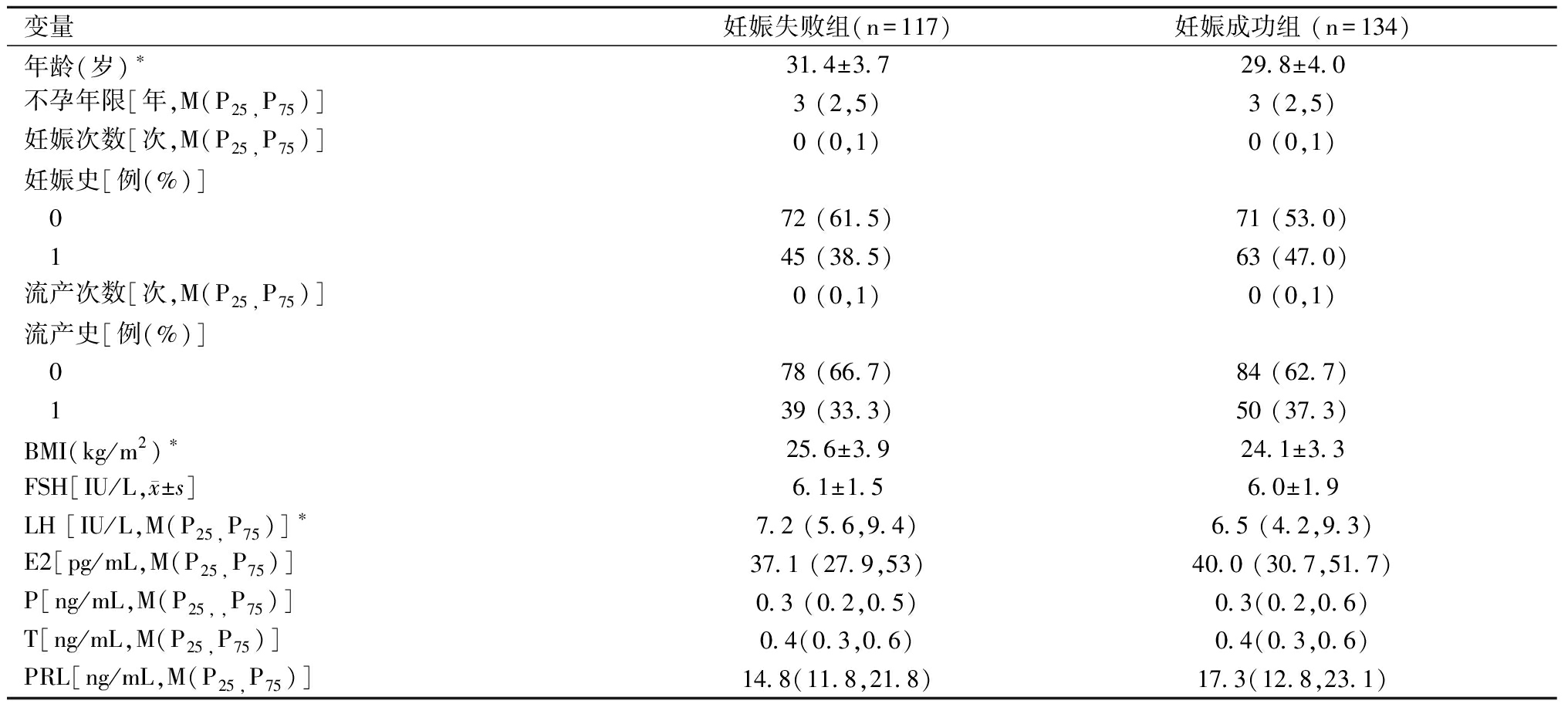
变量妊娠失败组(n=117)妊娠成功组 (n=134)年龄(岁)∗31.4±3.729.8±4.0不孕年限[年,M(P25,P75)]3 (2,5)3 (2,5)妊娠次数[次,M(P25,P75)]0 (0,1)0 (0,1)妊娠史[例(%)] 072 (61.5)71 (53.0) 145 (38.5)63 (47.0)流产次数[次,M(P25,P75)]0 (0,1)0 (0,1)流产史[例(%)] 078 (66.7)84 (62.7) 139 (33.3)50 (37.3)BMI(kg/m2)∗25.6±3.924.1±3.3FSH[IU/L,x±s]6.1±1.56.0±1.9LH [IU/L,M(P25,P75)]∗7.2 (5.6,9.4)6.5 (4.2,9.3)E2[pg/mL,M(P25,P75)]37.1 (27.9,53)40.0 (30.7,51.7)P[ng/mL,M(P25,,P75)]0.3 (0.2,0.5)0.3(0.2,0.6)T[ng/mL,M(P25,P75)]0.4(0.3,0.6)0.4(0.3,0.6)PRL[ng/mL,M(P25,P75)]14.8(11.8,21.8)17.3(12.8,23.1)
表1(续)

变量妊娠失败组(n=117)妊娠成功组 (n=134)AMH[ng/mL,M(P25,P75)] 6.2(4.6,9.2)6.0(4.4,7.9)Gn启动剂量(mg,x±s)174.4±39.2176.5±41.2Gn总用量[mg,M(P25,P75)]2 850 (2 250,3 600)3 000 (2 343.8,3 450)Gn用药天数(mg)14.0±3.014.5±4.0扳机日LH [IU/L,M(P25,P75)]∗0.9(0.6,1.2)1.0 (0.7,1.3)扳机日E2[pg/mL,M(P25,P75)]∗3 130 (2 264,4 542)2 628(1 832.2,3 898.3)扳机日P[ng/mL,M(P25,P75)]∗0.9(0.5,1.3)0.6 (0.4,1.0)直径>14 mm的卵泡个数[个,M(P25,P75)] ∗17 (12,22)14(11,17.8)获卵率[%,x±s]0.9±0.20.9±0.1MⅡ卵率[%?,M(P25,P75)]13(9,16)11(9,14)优胚个数[个,M(P25,P75)]∗4 (2,7)5 (3,7)优胚率[%,M(P25,P75)]∗0.3 (0.2,0.5)0.5 (0.3,0.6)移植日子宫内膜厚度[mm,x±s]10.5±1.210.5±1.4移植胚胎数[例(%)] 185(72.7)90(67.2) 232(27.4)44(32.8)
2.多因素回归分析结果:将单因素分析中差异有统计学意义的年龄、BMI、扳机日LH、扳机日E2、扳机日P、优胚个数、优胚率、LH、hCG扳机日双侧卵巢内平均直径≥14 mm的卵泡个数,9个因素纳入多因素Logistic回归分析,以妊娠失败作为观察结局(妊娠失败=1,妊娠成功=0),发现年龄、BMI、扳机日P、优胚率、hCG扳机日双侧卵巢内直径≥14 mm卵泡的个数是影响妊娠的独立因素(表2)。基于这些结果,建立了列线图(图1),ROC曲线分析结果显示,该列线图模型预测PCOS人群临床妊娠的曲线下面积为0.773[95% CI (0.716~0.831)],见(图2)。校准曲线显示PCOS人群临床妊娠的观测值和预测值之间有较好的一致性(图3)。
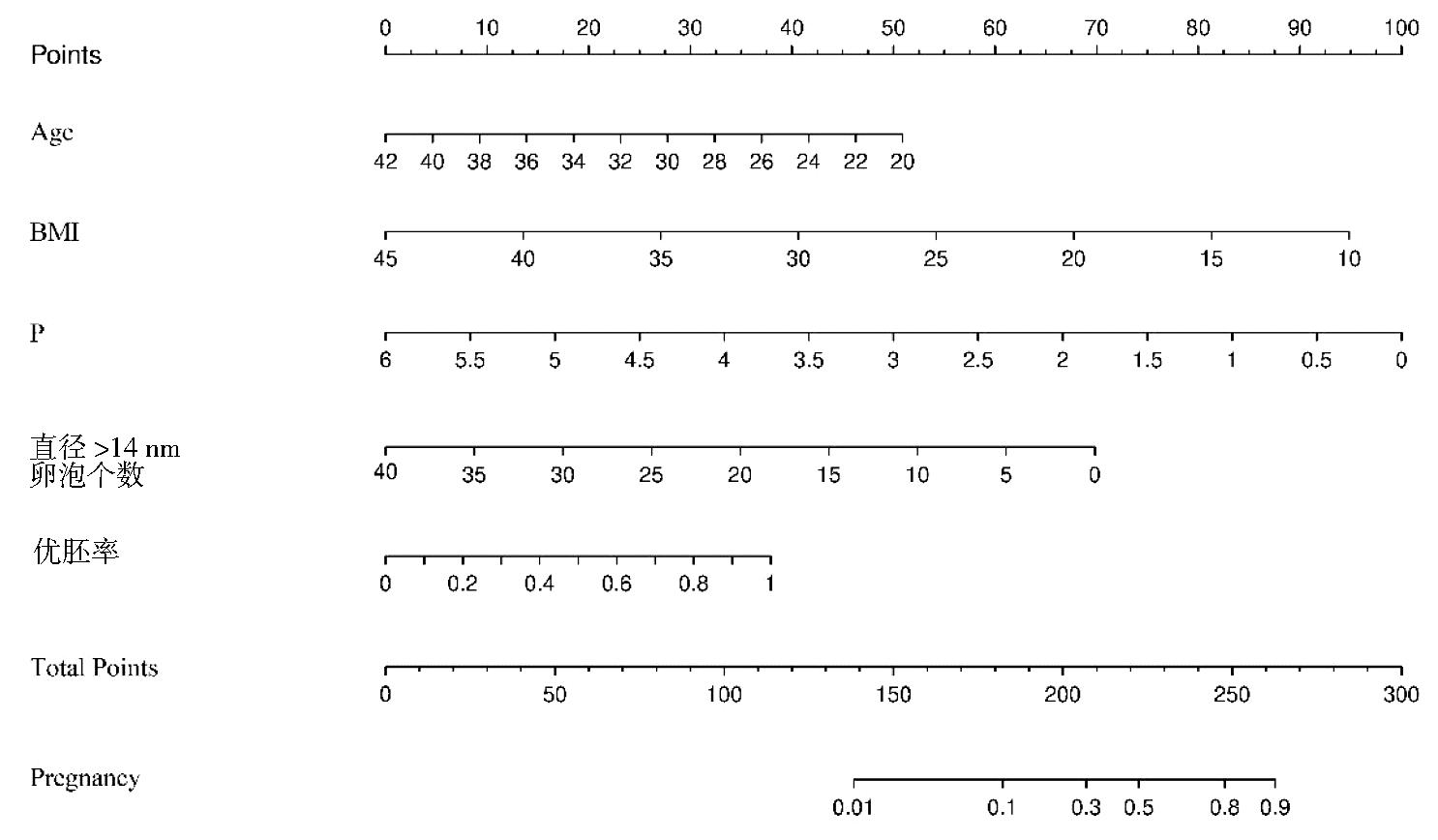
图1 预测PCOS人群妊娠结局的列线图
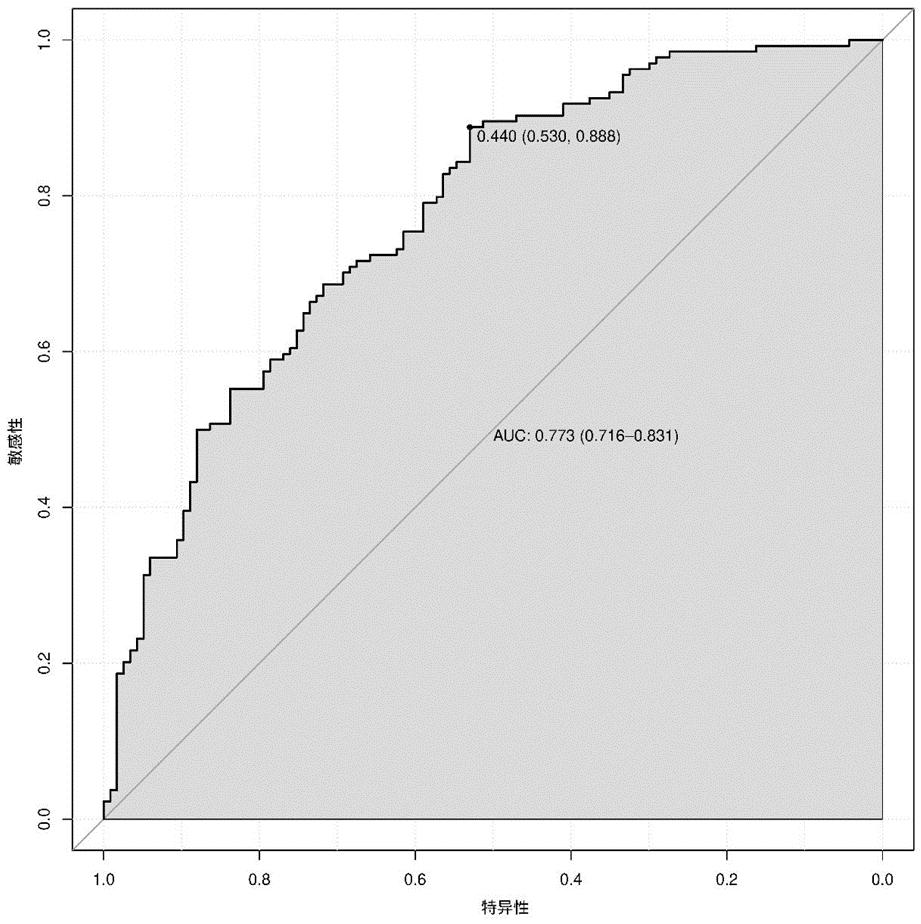
图2 列线图模型预测PCOS人群妊娠结局的ROC曲线
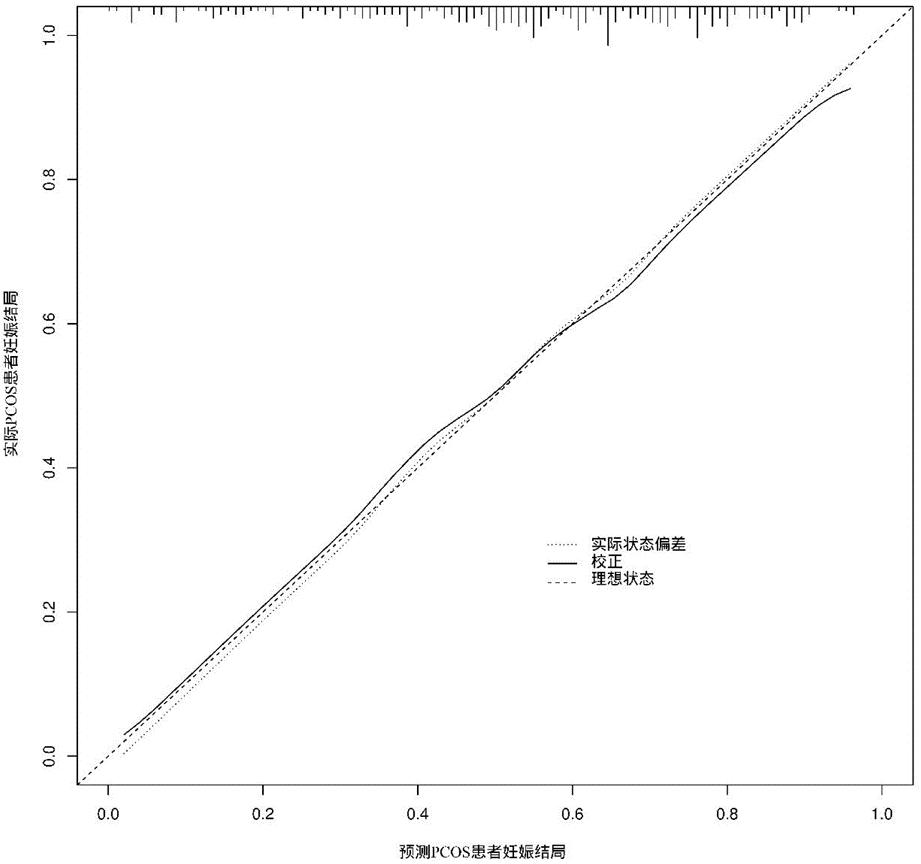
图3 模型校准图形
表2 多因素 Logistic 回归分析
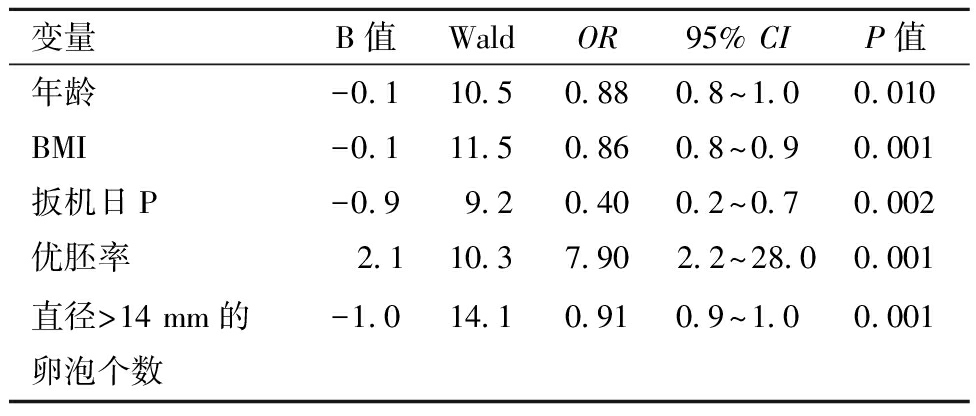
变量B值WaldOR95% CIP值年龄-0.110.50.880.8~1.00.010BMI-0.111.50.860.8~0.90.001扳机日P-0.99.20.400.2~0.70.002优胚率 2.110.37.902.2~28.00.001直径>14 mm的卵泡个数-1.014.10.910.9~1.00.001
讨论
PCOS是目前影响育龄期女性不孕最常见的疾病之一,其发病与饮食、生活方式改变密切相关。PCOS不孕患者的核心治疗策略在于诱发排卵,当促排卵未能取得预期效果时,IVF治疗成了一个可行的方案。但是部分经IVF治疗的患者仍发生妊娠失败,因此,积极探讨影响PCOS患者妊娠结局的独立因素,对指导临床、降低PCOS患者妊娠失败的风险具有重要意义。
年龄是评估卵巢储备功能最直观的指标。随着年龄的增长,机体器官功能逐渐退化,子宫内膜容受性降低,对激素的反应能力下降,胚胎质量不佳,种植潜能下降[7]。当年龄超过35岁时,人体内的卵泡数量以及卵泡对Gn的反应能力均显著下降,妊娠失败的风险显著增加[8]。也有进一步研究指出[9],卵子质量下降,会出现染色体分离错误导致非整倍体出现,这也是不孕和妊娠失败的主要原因。张丽华等[10]回顾性分析600名育龄女性,发现年龄>35岁的女性受孕率明显降低,并且流产、早产、异位妊娠的发生概率显著增加。因此鼓励育龄期妇女在合适年龄妊娠,能避免流产并显著减少妊娠期并发症的概率。
PCOS患者常合并肥胖,但是肥胖对于生殖功能及妊娠结局的影响,目前研究结果尚未统一。Ozekinci等[11]通过研究298个不孕的患者,发现与正常体重的女性相比,肥胖女性的不孕持续时间明显更高,并且其促排卵用药时间更长,剂量更大。而马龙等[12]分析3 424个冻融囊胚移植周期的临床数据,发现BMI升高与临床妊娠率、种植率、活产率以及流产率均没有显著相关性。本研究发现BMI是导致妊娠失败的危险因素。大多数肥胖的患者存在不同程度的胰岛素抵抗,这种现象在PCOS患者中也普遍存在[13]。高胰岛素血症可增强LH对卵巢细胞雄激素生成的刺激作用,或者抑制肝脏释放的性激素结合球蛋白,导致雄激素水平升高,从而影响卵巢功能和卵泡发育[14-15]。此外,也有研究发现高BMI可导致妊娠期高血压疾病、妊娠期糖尿病发生率显著升高[16-17]。因此,建议拟行IVF/ICSI助孕治疗的肥胖PCOS患者减重,能改善妊娠结局和减少妊娠期并发症的发生。
既往研究表明,扳机日P过高会损伤子宫内膜容受性甚至影响胚胎质量,从而降低临床妊娠结局[18]。与本研究结果一致,然而更多的研究在于孕酮水平对临床结局影响的阈值问题。不少学者[19-21]将血清孕酮水平升高的阈值设定为扳机日1.5 ng/mL或者2.0 ng/mL,但近些年有研究发现即使孕酮水平轻微升高(1.0~1.5 ng/mL)对临床妊娠结局也是有不利影响的[22]。因此,在诊疗策略中应适当考虑扳机日P浓度,避免妊娠失败结局。
随着辅助生殖技术的发展,越来越多的临床医生对优胚率关注度也越来越高,研究发现随着优胚率的增高,妊娠率也随之增加。在本研究中,优胚率是PCOS患者妊娠的保护因素,与既往研究一致。刘尧芳等[23]研究发现优胚率≤20%组显著低于60%<优胚率≤80%组和优胚率>80%组,而后两组组间差异无统计学意义。对于优胚率的阈值对患者妊娠的影响有待进一步研究。
本研究显示妊娠组hCG注射日双侧卵巢内直径≥14 mm卵泡的个数显著低于未妊娠组,hCG注射日双侧卵巢内直径≥14 mm卵泡的个数越低可能获得较好的妊娠结局。这可能与COH周期中有过多的卵子发育成熟,使质量差的卵子比例增高,导致可利用胚胎率降低有关[24]。当卵泡超过一定径线时容易出现黄素化和卵母细胞老化,进而导致卵母细胞质量下降,优质胚胎数目减少,并最终影响患者的妊娠结局[25]。也有学者指出优质胚胎数目减少并不影响单次妊娠结局,而与累计妊娠率显著相关。目前,也有研究者更倾向关注卵泡输出率(follicular output rate,FORT)概念,Genroz等[26]最早提出FORT,并将之用于辅助生殖技术。Rehman等[27]和Gallot等[28]认为,FORT可以预测获卵数、胚胎质量及妊娠结局。因此临床上需综合考量相关指标,进而降低患者妊娠失败的风险。
综上所述,年龄、BMI、扳机日P、优胚率、hCG扳机日双侧卵巢内直径≥14 mm卵泡的个数是影响PCOS患者妊娠结局的独立因素,基于此构建的列线图模型能帮助临床大夫对IVF助孕结局做出评估。此外,受限于患者资料信息,本次研究仅能纳入一次妊娠结局,未能研究该指标对累计妊娠概率的影响,因此需要多中心合作取样,延长对患者的随访时间来进一步探讨。
1 Li M,Ruan X,Mueck AO.Management strategy of infertility in polycystic ovary syndrome.Global Health J,2022,6:70-74.
2 夏婷婷,曾克非.早卵泡期长方案与拮抗剂方案对不孕症患者子宫内膜容受性及临床妊娠的影响.医学信息,2023,36:140-143.
3 周立花,胡英,邹晖,等.不同促排卵方案在多囊卵巢综合征患者中的应用比较.生殖医学杂志,2023,32:529-535.
4 曾汝君,陈晗笑,秦朗,等.主流促排方案在多囊卵巢综合征患者中辅助助孕的结局比较.实用医院临床杂志,2021,18:50-54.
5 周晓燕,汤美玲,马娟,等.多囊卵巢综合征患者体外受精-胚胎移植妊娠结局的影响因素及预测.中国妇产科临床杂志,2020,21:370-373.
6 Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome.Fertil Steril,2004,81:19-25.
7 代娟霞,王灵芝,刘红.多囊卵巢综合征患者早期妊娠丢失的风险预测模型构建与验证.河南医学研究,2023,32:1935-1940.
8 卵巢储备功能减退临床诊治专家共识.生殖医学杂志,2022,31:425-434.
9 Ferraretti AP,La Marca A,Fauser BC,et al.ESHRE consensus on the definition of ′poor response′ to ovarian stimulation for in vitro fertilization:the Bologna criteria.Hum Reprod,2011,26:1616-1624.
10 张丽华,黄水芬,周艳洁.不同年龄妇女妊娠结局及影响因素分析.生殖医学杂志,2020,29:1148-1151.
11 Ozekinci M,Seven A,Olgan S,et al.Does obesity have detrimental effects on IVF treatment outcomes.BMC Womens Health,2015,15:61.
12 马龙,董娟,夏梦,等.IVF周期中女性体重指数对冻融胚胎移植周期妊娠结局的影响.生殖医学杂志,2020,29:803-807.
13 Diamanti-Kandarakis E,Piperi C.Genetics of polycystic ovary syndrome:searching for the way out of the labyrinth.Hum Reprod Update,2005,11:631-643.
14 宋琴,马玲玲.体重指数对多囊卵巢综合征患者IVF/ICSI-ET妊娠结局的影响.新疆医学,2021,51:52-55.
15 Sanchez-Garrido MA,Tena-Sempere M.Metabolic dysfunction in polycystic ovary syndrome:Pathogenic role of androgen excess and potential therapeutic strategies.Mol Metab,2020,35:100937.
16 洪文博,张景辰,高彩霞等.体质量指数对PCOS患者IVF/ICSI妊娠及围产结局的影响.生殖医学杂志,2023,32:1806-1812.
17 李游,田莉峰,苏琼,等.孕前女性体重指数对体外受精-胚胎移植治疗后分娩结局的影响.江西医药,2017,52:954-957.
18 Liu L,Huang J,Li TC,et al.The effect of elevated progesterone levels before oocyte retrieval in women undergoing ovarian stimulation for IVF treatment on the genomic profile of peri-implantation endometrium.J Reprod Immunol,2017,121:17-25.
19 Huang CC,Lien YR,Chen HF,et al.The duration of pre-ovulatory serum progesterone elevation before hCG administration affects the outcome of IVF/ICSI cycles.Hum Reprod,2012,27:2036-2045.
20 Hill MJ,Royster GD 4th,Healy MW,et al.Are good patient and embryo characteristics protective against the negative effect of elevated progesterone level on the day of oocyte maturation.Fertil Steril,2015,103:1477-1484.e1-5.
21 Neves AR,Santos-Ribeiro S,García-Martínez S,et al.The effect of late-follicular phase progesterone elevation on embryo ploidy and cumulative live birth rates.Reprod Biomed Online,2021,43:1063-1069.
22 Xu J,Zhang C,Wang S,et al.Impact of progesterone concentration on human chorionic gonadotropin trigger day on clinical outcomes with one top-quality cleavage-stage embryo or blastocyst transfer in fresh in vitro fertilization cycles.Front Endocrinol (Lausanne),2023,14:1085287.
23 刘尧芳,付正,陈绍威等.影响IVF/ICSI优胚率的临床因素及助孕结局差异分析.生殖医学杂志,2020,29:1018-1023.
24 Wei D,Yu Y,Sun M,et al.The Effect of Supraphysiological Estradiol on Pregnancy Outcomes Differs Between Women With PCOS and Ovulatory Women.J Clin Endocrinol Metab,2018,103:2735-2742.
25 Otsuki J ,Okada A ,Morimoto K ,et al.The relationship between pregnancy outcome and smooth endoplasmic reticulum clusters in M II human oocytes.Hum Reprod,2004,19:1591-1597.
26 Genro VK,Grynberg M,Scheffer JB,et al.Serum anti-Müllerian hormone levels are negatively related to Follicular Output RaTe (FORT) in normo-cycling women undergoing controlled ovarian hyperstimulation.Hum Reprod,2011,26:671-677.
27 Rehman R,Mustafa R,Baig M,et al.Use of Follicular Output Rate to Predict Intracytoplasmic Sperm Injection Outcome.Int J Fertil Steril,2016,10:169-174.
28 Gallot V,Berwanger da Silva AL,Genro V,et al.Antral follicle responsiveness to follicle-stimulating hormone administration assessed by the Follicular Output RaTe (FORT) may predict in vitro fertilization-embryo transfer outcome.Hum Reprod,2012,27:1066-1072.