近几十年来,随着经济水平的提高、过度食用高盐、高脂肪、高糖食物以及久坐等生活方式的改变,营养过剩问题十分突出。研究显示,国内成年女性空腹血糖(fasting plasma glucose,FPG)异常发生率呈现逐年上升的趋势,且逐渐年轻化,20~49岁计划怀孕女性空腹血糖受损(impaired fasting glucose,IFG)的患病率约为12.9%,糖尿病(diabetes mellitus,DM)的患病率约为1.4%[1]。众所周知,育龄女性孕前健康状态对妊娠结局、胚胎和胎儿的生长发育、子代的近期及远期健康均有巨大的影响[2-4]。而育龄女性孕前IFG、糖尿病,会影响生殖健康水平,增加妊娠合并症、不良妊娠结局的发生风险[5]。导致FPG异常的危险因素主要有年龄偏大、DM家族史、超重/肥胖、吸烟、饮酒等。本研究以安徽省2020年至2022年参加“国家免费孕前优生健康检查项目”(以下简称“孕优项目”)的664 177名女性为研究对象,在大人群样本量的基础下,了解全省育龄女性IFG情况,并进一步探索IFG的影响因素,旨在为备孕女性的健康管理、生育指导以及提高出生人口素质提供科学依据。
对象与方法
1.研究对象:选取2020年至2022年在安徽省106个项目服务县区参加孕优项目的664 177例女性为研究对象,且全部完成风险评估。排除标准包括FPG检测值及所有相关数据有任一项缺失者;自报目前正在使用任何治疗性药物,包括降压药、甲状腺功能治疗药物、血糖调节及糖尿病治疗药物等;妇科超声检查显示参检时已孕。所有研究对象均自愿参加并签署知情同意书。
2.研究方法:采用横断面研究方法,由孕优项目服务机构的专业医务人员按照项目服务规范以面对面问答的方式,填写研究对象家庭档案、完善体格检查及临床实验室检查。研究对象家庭档案的基本信息包括年龄、民族、文化程度、职业、生活习惯(如主动吸烟、被动吸烟、饮酒)、疾病史、用药史和家族史等。医务人员依照标准操作规范完成体格检查,测量身高、体重和血压,在禁食8 h后采集静脉血,采用葡萄糖氧化酶法检测FPG,化学发光法检测促甲状腺激素水平(thyroid stimulating hormone,TSH),酶联免疫吸附试验检测乙型病毒性肝炎(hepatitis B virus,HBV)。
3.指标定义:根据《中国2型糖尿病防治指南2020年版》[6],将FPG<6.1 mmol/L定义为FPG正常,6.1≤FPG<7.0 mmol/L定义为IFG。根据《中国成人超重和肥胖症预防控制指南(节录)》[7],体质指数(body mass index,BMI)=体重(kg)/身高(m)2,分为体重过低 (BMI<18.5 kg/m2 )、正常(18.5≤~<24.0 kg/m2)、超重(24.0≤~<28.0 kg/m2)和肥胖(≥28.0 kg/m2)。高血压为收缩压≥140 mmHg或/和舒张压≥90 mmHg。根据乙肝血清学检测结果将 HBsAg(+)定义为 HBV 感染,将乙肝五项全部阴性定义为未感染[8]。促甲状腺激素水平依据不同试剂盒参考范围定为偏低或偏高。根据参检机构所在地区分为皖南(芜湖、马鞍山、池州、宣城、黄山、铜陵),皖中(合肥、滁州、安庆、六安),皖北(淮南、淮北、阜阳、淮北、亳州、宿州)。
4.质量控制:由经过统一培训的专职工作人员按照项目的服务内容,完成问卷调查、体格检查、样本采集和实验室检测。每个县区均有专职的信息员负责数据录取,国家免费孕前优生健康检查信息系统内置有严谨完整的逻辑校验关系,不合理或者错误的数据不能录入并有相应的提示,修改无误后方可保存提交。为确保孕优项目服务质量,省级、市级、县(区)级每年组织开展服务质量及临床实验室质控活动,项目服务工作人员均为专业医务人员,省级每年开展项目服务及相关技术培训。对重复档案的信息予以剔除,以确保数据准确。
5.统计学处理:采用SPSS17.0统计软件对数据进行统计学分析,计数资料用例(%)表示,比较采用χ2检验进行统计分析,检验水准α=0.05(双侧),采用二元Logistic回归进行多因素分析。
结果
1.研究对象基本情况:本研究共纳入664 177例育龄女性,其中FPG正常占比95.5%,IFG占比4.5%。2020年至2022年安徽省育龄女性IFG各年度检出率分别为4.3%、4.5%和4.9%,呈现逐年上升趋势(P<0.001),见表1。
表1 2020年至2022年安徽省育龄女性IFG检出率及变化趋势
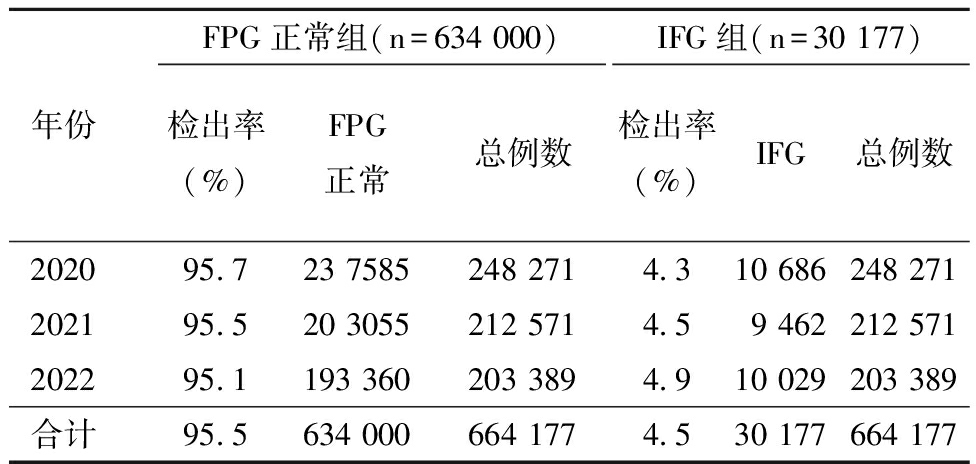
年份FPG正常组(n=634 000)检出率(%)FPG正常总例数IFG组(n=30 177)检出率(%)IFG总例数202095.723 7585248 2714.310 686248 271202195.520 3055212 5714.59 462212 571202295.1193 360203 3894.910 029203 389合计95.5634 000664 1774.530 177664 177
2.不同FPG组基本资料差异性分析:本研究中,研究对象的平均年龄为(29.5±5.6)岁,其中75.8%(496 533/664 177)的研究对象年龄分布在25~36岁;汉族人群占98.8%(656 318/664 177);高中、中专、中技及以下文化程度占73.0%(484 668/664 177);88.6%的研究对象来自农村地区(588 138/664 177);59.5%的研究对象职业为农民(395 400/664 177);皖南地区占19.7%(130 593/664 177)、皖中地区占34.9%(231 655/664 177),皖北占45.4%(301 929/664 177)。
比较两组研究对象的基本特征,可见两组在研究对象年龄、文化程度、职业、区域、糖尿病家族史、高血压、BMI、吸烟、被动吸烟、月经周期是否规律、妊娠史、感到经济压力、感到生活工作压力、TSH水平和HBV感染情况差异均有统计学意义,见表2。
表2 2020年至2022年安徽省育龄女性不同FPG组基本资料差异性分析
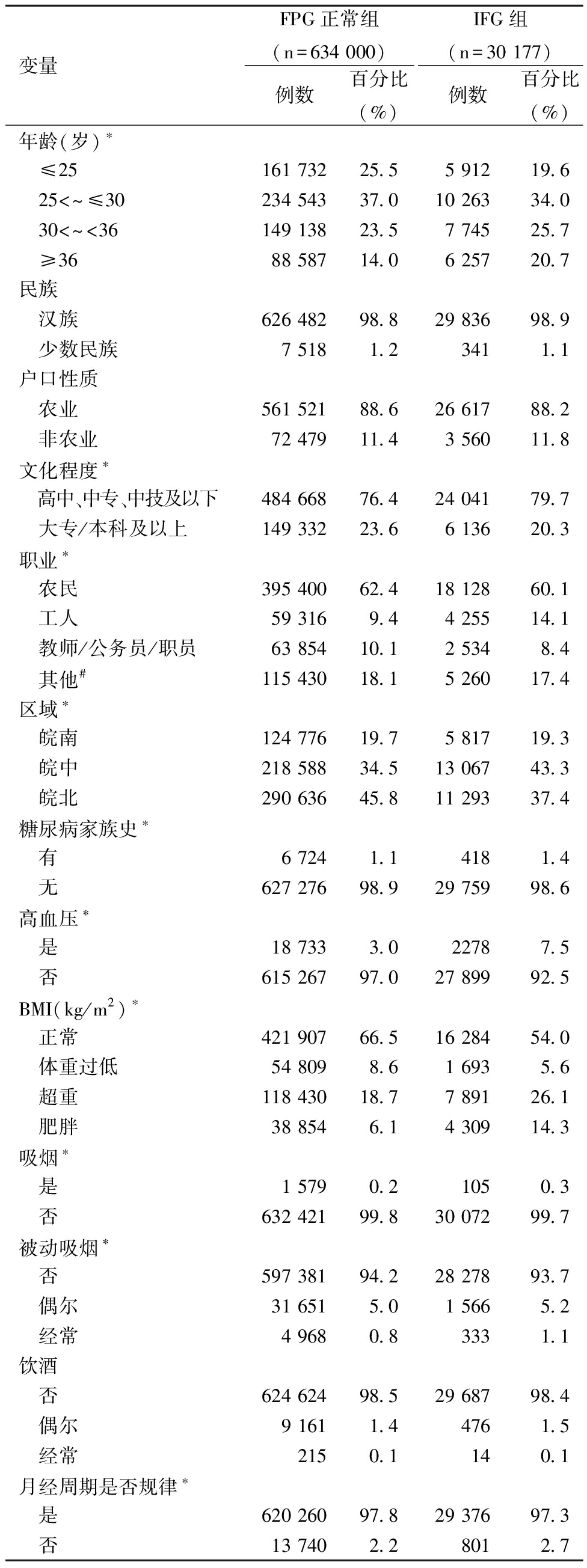
变量FPG正常组(n=634 000)例数百分比(%)IFG组(n=30 177)例数百分比(%)年龄(岁)∗ ≤25161 73225.55 91219.6 25<~≤30234 54337.010 26334.0 30<~<36149 13823.57 74525.7 ≥3688 58714.06 25720.7民族 汉族626 48298.829 83698.9 少数民族7 5181.23411.1户口性质 农业561 52188.626 61788.2 非农业72 47911.43 56011.8文化程度∗ 高中、中专、中技及以下484 66876.424 04179.7 大专/本科及以上149 33223.66 13620.3职业∗ 农民395 40062.418 12860.1 工人59 3169.44 25514.1 教师/公务员/职员63 85410.12 5348.4 其他#115 43018.15 26017.4区域∗ 皖南124 77619.75 81719.3 皖中218 58834.513 06743.3 皖北290 63645.811 29337.4糖尿病家族史∗ 有6 7241.14181.4 无627 27698.929 75998.6高血压∗ 是18 7333.022787.5 否615 26797.027 89992.5BMI(kg/m2)∗ 正常421 90766.516 28454.0 体重过低54 8098.61 6935.6 超重118 43018.77 89126.1 肥胖38 8546.14 30914.3吸烟∗ 是1 5790.21050.3 否632 42199.830 07299.7被动吸烟∗ 否597 38194.228 27893.7 偶尔31 6515.01 5665.2 经常4 9680.83331.1饮酒 否624 62498.529 68798.4 偶尔9 1611.44761.5 经常2150.1140.1月经周期是否规律∗ 是620 26097.829 37697.3 否13 7402.28012.7
表2(续)
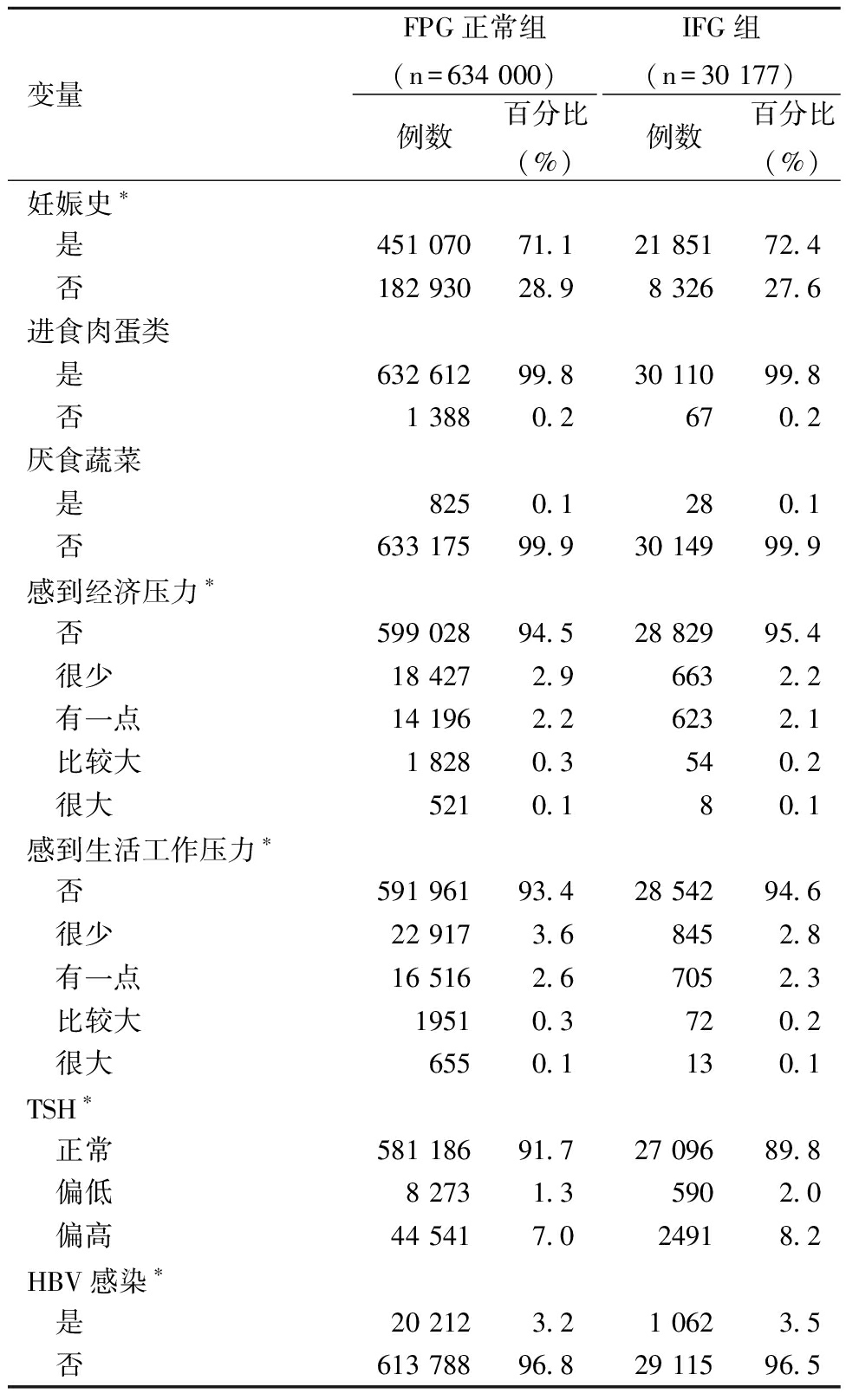
变量FPG正常组(n=634 000)例数百分比(%)IFG组(n=30 177)例数百分比(%)妊娠史∗ 是451 07071.121 85172.4 否182 93028.98 32627.6进食肉蛋类 是632 61299.830 11099.8 否1 3880.2670.2厌食蔬菜 是8250.1280.1 否633 17599.930 14999.9感到经济压力∗ 否599 02894.528 82995.4 很少18 4272.96632.2 有一点14 1962.26232.1 比较大1 8280.3540.2 很大5210.180.1感到生活工作压力∗ 否591 96193.428 54294.6 很少22 9173.68452.8 有一点16 5162.67052.3 比较大19510.3720.2 很大6550.1130.1TSH∗ 正常581 18691.727 09689.8 偏低8 2731.35902.0 偏高44 5417.024918.2HBV感染∗ 是20 2123.21 0623.5 否613 78896.829 11596.5
#包括服务业、经商、家务和自由职业者等;IFG组和FPG正常组相比,*P<0.05
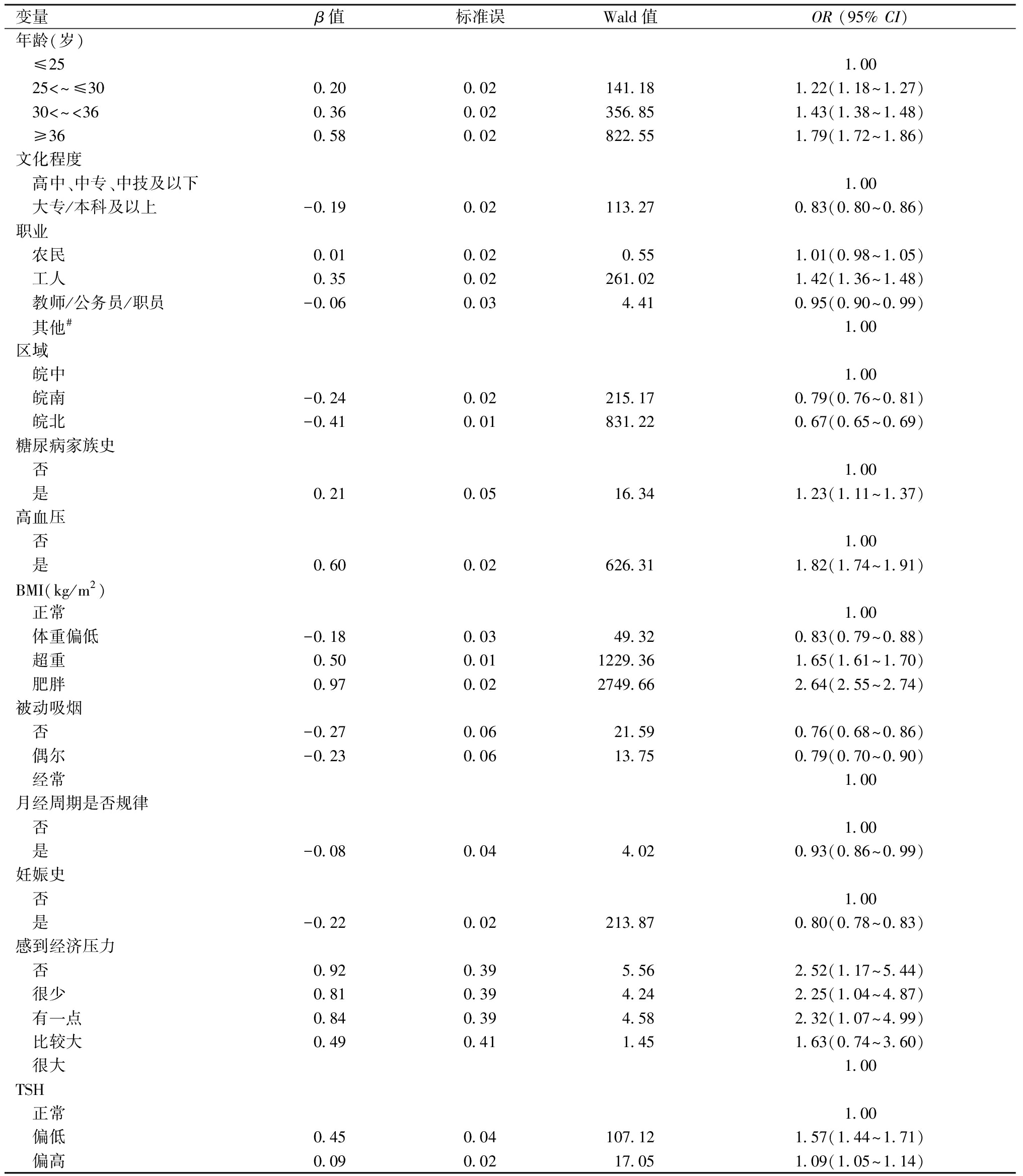
3.IFG的影响因素分析:以FPG水平为因变量(1=FPG正常,2=IFG,FPG正常组为参照组),以年龄、文化程度、职业、区域、糖尿病家族史、高血压、BMI、吸烟、被动吸烟、月经周期是否规律、妊娠史、感到经济压力、感到生活工作压力、TSH水平和HBV感染情况15个变量作为自变量,进行二元Logistic回归分析。
结果显示,与皖中地区相比,皖南、皖北地区育龄女性IFG发生风险均较低;与≤25岁以下年龄组相比,年龄增加IFG的发生风险升高;相比文化程度为高中、中专、中技及以下,大专/本科及以上文化程度女性IFG的发生风险有所降低;与服务业、经商、家务和自由职业者相比,工人发生IFG的风险升高,但教师/公务员/职员的发生风险降低;有糖尿病家族史、患高血压IFG的发生风险均有所增加;与正常BMI相比,体重偏低女性IFG发生风险有所降低,而超重及肥胖发生IFG的风险均明显升高;与经常被动吸烟相比,无被动吸烟及偶尔被动吸烟发生IFG风险均降低;月经周期规律、有妊娠史的研究对象IFG患病风险有所降低;与感到很大经济压力相比,没有、很少、有一点感到经济压力发生IFG的风险均明显升高;与TSH水平正常相比,TSH水平偏低及偏高发生IFG的风险均升高。见表3。
表3 2020年至2022年安徽省育龄女性IFG影响因素的二元Logistic回归分析
变量β值标准误Wald值OR (95% CI)年龄(岁) ≤251.00 25<~≤300.200.02141.181.22(1.18~1.27) 30<~<360.360.02356.851.43(1.38~1.48) ≥360.580.02822.551.79(1.72~1.86)文化程度 高中、中专、中技及以下1.00 大专/本科及以上-0.190.02113.270.83(0.80~0.86)职业 农民0.010.020.551.01(0.98~1.05) 工人0.350.02261.021.42(1.36~1.48) 教师/公务员/职员-0.060.034.410.95(0.90~0.99) 其他#1.00区域 皖中1.00 皖南-0.240.02215.170.79(0.76~0.81) 皖北-0.410.01831.220.67(0.65~0.69)糖尿病家族史 否1.00 是0.210.0516.341.23(1.11~1.37)高血压 否1.00 是0.600.02626.311.82(1.74~1.91)BMI(kg/m2) 正常1.00 体重偏低-0.180.0349.320.83(0.79~0.88) 超重0.500.011229.361.65(1.61~1.70) 肥胖0.970.022749.662.64(2.55~2.74)被动吸烟 否-0.270.0621.590.76(0.68~0.86) 偶尔-0.230.0613.750.79(0.70~0.90) 经常1.00月经周期是否规律 否1.00 是-0.080.044.020.93(0.86~0.99)妊娠史 否1.00 是-0.220.02213.870.80(0.78~0.83)感到经济压力 否0.920.395.562.52(1.17~5.44) 很少0.810.394.242.25(1.04~4.87) 有一点0.840.394.582.32(1.07~4.99) 比较大0.490.411.451.63(0.74~3.60) 很大1.00TSH 正常1.00 偏低0.450.04107.121.57(1.44~1.71) 偏高0.090.0217.051.09(1.05~1.14)
#包括服务业、经商、家务和自由职业者等
4.高龄、肥胖育龄女性IFG的影响因素探究:针对所有育龄女性年龄和 BMI进行分层分析。结果显示,对于≥36岁高龄备孕组,与皖中地区相比,皖南、皖北地区育龄女性IFG发生风险仍旧较低;相比文化程度为高中、中专、中技及以下,大专/本科及以上文化程度发生风险有所降低;与服务业、经商、家务和自由职业者相比,仅工人发生IFG的风险仍升高;糖尿病家族史、高血压增加IFG的发生风险;与正常BMI相比,体重偏低女性IFG发生风险不再降低,超重及肥胖发生IFG的风险均明显升高;与TSH水平正常相比,TSH水平偏低发生IFG的风险均升高(图1)。
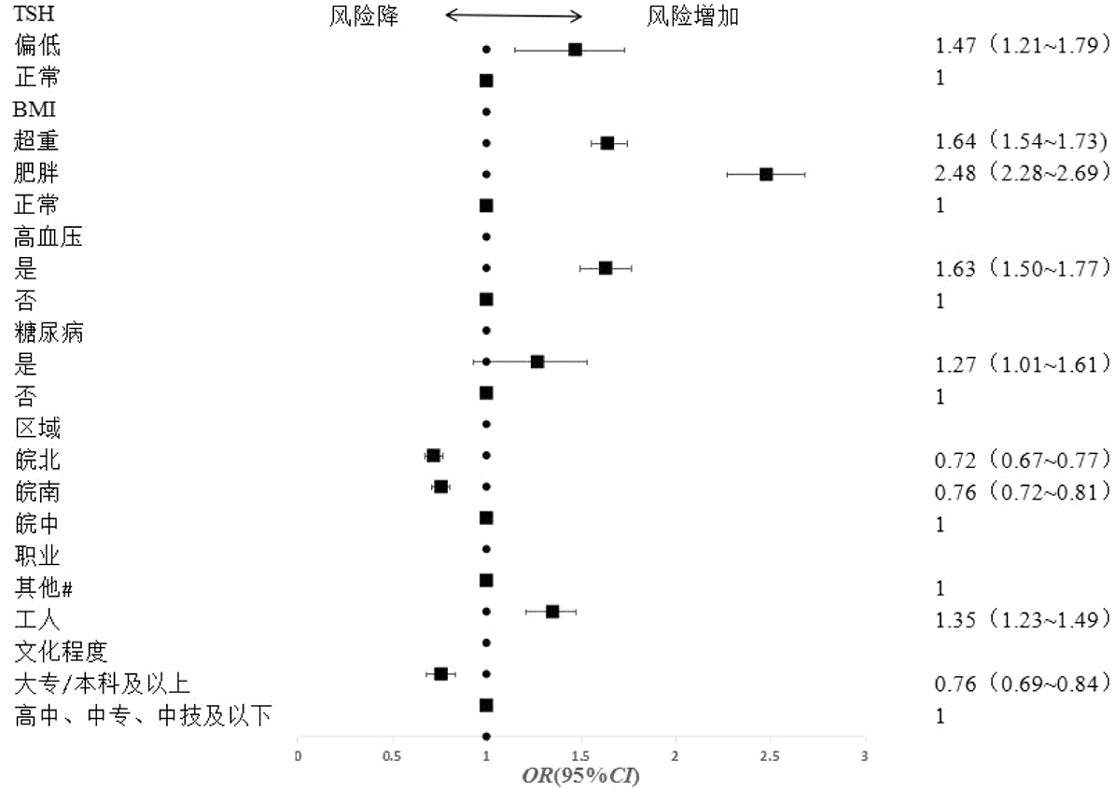
图1 ≥36岁年龄组IFG影响因素的二元Logistic回归分析
对于肥胖备孕女性,与皖中地区相比,皖南、皖北地区育龄女性IFG发生风险仍旧较低;与≤25岁以下年龄组相比,年龄增加IFG的发生风险升高;相比文化程度为高中、中专、中技及以下,大专/本科及以上文化程度发生风险有所降低;与服务业、经商、家务和自由职业者相比,仅工人发生IFG的风险仍旧升高;糖尿病家族史、高血压增加IFG的发生风险;月经周期规律、有妊娠史的研究对象IFG患病风险有所降低;与TSH水平正常相比,TSH水平偏高发生IFG的风险均升高(图2)。
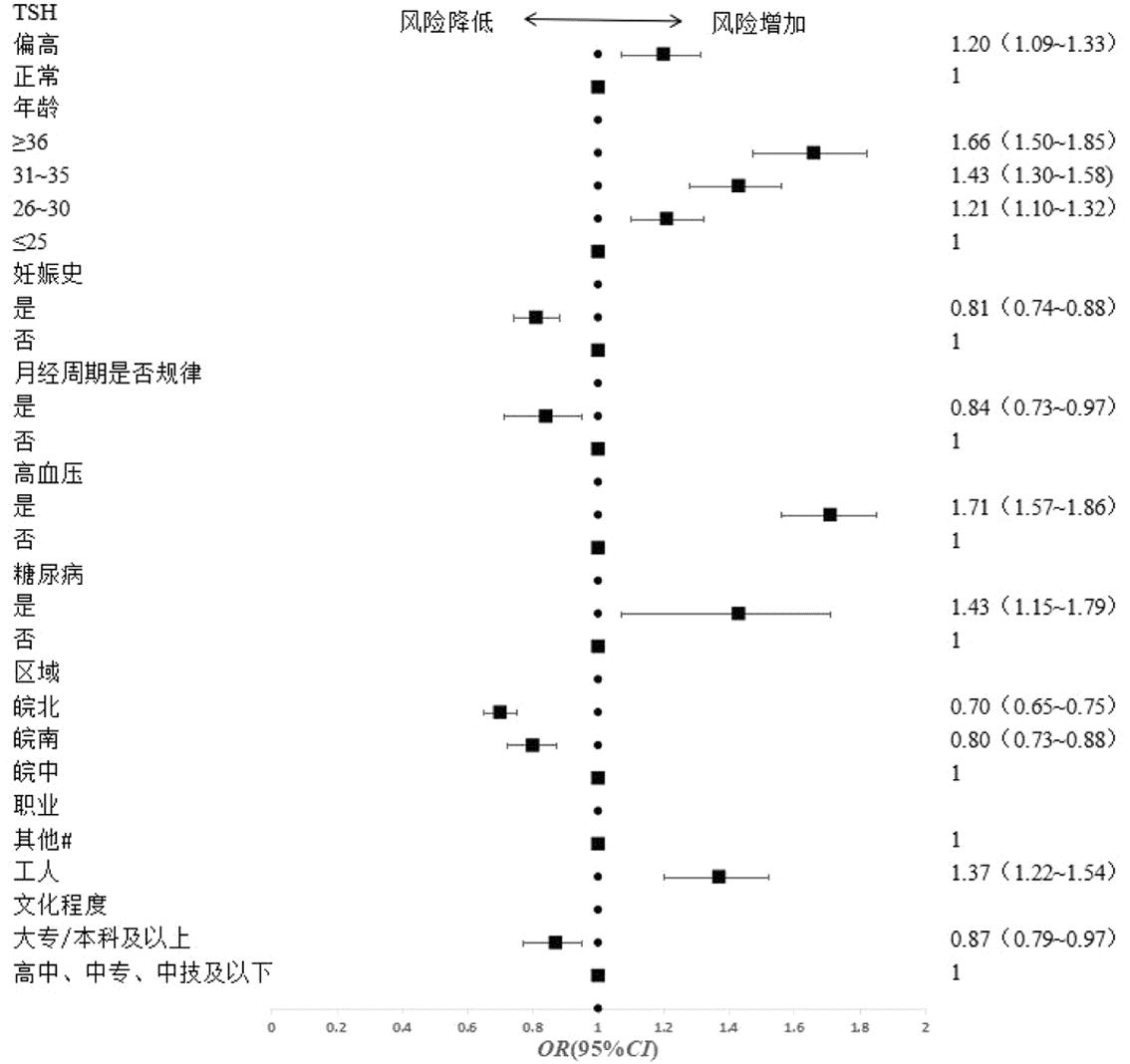
图2 肥胖组IFG影响因素的二元Logistic回归分析
讨论
本研究中,育龄女性IFG患病率约为4.5%,且呈现逐年上升趋势。高于2017年至2020年北京市西城区育龄女性IFG的检出率0.5%[9],高于2018年河南省农村备孕女性IFG(2.0%)患病率[10],同时也略高于2015年1月至2017年12月全国育龄女性IFG(3.2%)的患病率[11]。一是可能因为本研究样本量大,且为近几年最新数据;二是本次研究数据正好覆盖新冠疫情流行期,生活习惯、体力活动及心理环境的改变,可能在一定程度上影响FPG的水平。
多因素分析结果显示,与皖中地区相比,皖南、皖北地区育龄女性的IFG发生风险均较低,这可能与安徽省皖中地区城市(合肥、六安、安庆、滁州)经济较为发达、部分产业较为集中、生活成本高导致工作生活压力较大、不良生活饮食习惯比例高有关,但仍需进一步探究。与≤25岁以下年龄组相比,年龄增加发生IFG的风险升高,≥36岁年龄组尤为明显,已经高达≤25岁年龄组的1.79倍。这与既往研究结果[13]提到的随着年龄增长,IFG的患病率呈上升趋势的结果一致。也与河南的一项研究结果类似[10],35岁以上高龄组IFG发生风险增加最为明显。文化程度较低女性IFG发生风险有所增加,这可能与文化程度较低的女性生活经济压力较大,无法关注自身健康状况、不能定期体检,也未养成良好的饮食和生活行为习惯有关。值得关注的是,与服务业、经商、家务和自由职业者相比,本研究发现教师/公务员/职员IFG的发生风险降低,可能因为这一人群普遍受教育程度较高、生活工作较为稳定,关注自身健康、具有良好的生活饮食习惯。本研究还发现,与正常BMI相比,超重及肥胖女性IFG的发生风险均升高。这与以往研究结论一致,超重、肥胖、年龄增加、职业压力、饮食习惯、吸烟与饮酒等因素均可显著促进糖尿病的发生发展[14]。超重和肥胖可引起慢性全身性炎症,并可造成胰岛素抵抗、β细胞功能障碍,最终导致血糖异常[15-16]。本研究中高血压患者IFG的风险有所升高,可能与二者有着某些共同的遗传基础有关,可能的遗传缺陷位点包括血管紧张素转换酶(angiotensin-converting enzyme,ACE)基因、胰岛素受体基因、β3-肾上腺素能受体基因、糖原合成酶(glycogen synthase,GSY)基因,葡萄糖转运子(glucose transporte,GLUT)-4基因以及脂蛋白脂酶(lipoprotein lipase,LPL)基因等[17]。本研究暂未发现吸烟与IFG的关联,可能因为研究对象均为备孕夫妇,这类人群中女性吸烟的暴露比例非常低,本研究吸烟暴露仅1 684人(0.3%)。但经常被动吸烟罹患IFG的风险明显升高,被动吸烟可能通过增加氧化应激、炎症反应和血管收缩等途径,影响胎儿的发育和母体的健康[19-20]。本研究发现TSH水平偏低和偏高,发生IFG的风险均升高,与河南的一项研究结果一致[10]。2型糖尿病和甲状腺疾病在其遗传、分子学机制方面基本相同,无论是糖代谢还是甲状腺疾病,都可以借助垂体轴、受体等一系列途径产生相互影响。甲状腺激素一方面可以影响胰岛素的敏感性和胰岛细胞功能,使血糖水平发生变化;另一方面TSH还能够直接影响甲状腺激素水平变化,介导体内氧化应激及炎症反应,导致内环境变化,从而对糖代谢产生重要影响[21]。另外,本研究发现月经周期规律、有妊娠史罹患IFG的风险均降低,内分泌失调、糖代谢异常是育龄女性不孕不育的重要因素,可能是因为既往有妊娠史者、月经周期规律者生育力大概率正常、糖代谢水平较好。
本研究通过分层分析发现,对于年龄≥36岁高龄备孕女性及肥胖女性,被动吸烟和感到经济压力不再是危险因素,教师/公务员/职员IFG的发生风险不再降低,高龄备孕女性中,肥胖仍旧是最需要关注的危险因素;肥胖备孕女性中,高血压和高龄是最需要关注的危险因素。值得关注的是,年龄≥36岁组TSH偏低的育龄女性发生IFG风险增加,肥胖组TSH偏高的育龄女性发生IFG风险增加。众多关于育龄女性TSH与FPG水平的关联性研究结果均不一致[10,18,22],可能是因为TSH检测准确性、检测方法不一致、所用的参考范围不同。因此只能依据当地实验室的参考值范围将TSH水平进行分类,限制了对TSH与FPG水平的定量关系研究。
综上所述,安徽省2020年至2022年育龄女性IFG的患病率高于全国水平,且逐年增加。与皖中地区相比,皖南、皖北地区育龄女性的IFG发生风险较低。年龄增加、文化程度较低、糖尿病家族史、超重和肥胖、高血压、经常被动吸烟、TSH异常,是育龄女性IFG发生的危险因素,且肥胖和高龄呈现出较强关联。月经周期规律、妊娠史、感到很大经济压力是IFG的保护因素。相关研究发现与血糖正常相比,孕前IFG和DM的女性发生各种不良妊娠结局的风险显著升高,且孕前DM可显著增加出生缺陷的发生风险[12]。因此,建议相关部门加强对备孕女性的健康宣教,重点关注以上高风险人群的血糖监测,尤其关注肥胖和高龄女性,如孕前高血糖筛查和高危人群专案管理、追踪随访,针对不同人群给予不同管理方案,以期改善妊娠结局,促进母婴健康,提高人口素质。同时备孕女性应当关注体重控制、合理饮食、适度运动、适龄生育,降低FPG异常发生风险,进而提高受孕可能和出生人口素质。
另外,本研究还存在以下不足,一是IFG的诊断仅依据孕优项目服务中单次FPG检测结果,未考虑血糖的波动,也未进行口服葡萄糖耐量试验,可能导致偏倚;二是本研究为横断面研究,仅是影响因素探究,对于关联无法做因果推断;三是影响FPG水平的因素较多,比如饮食习惯、运动习惯等,本研究未涉及,需要在后续的研究中进一步完善。
1 Zhou Q,Wang Q,Shen H,et al.Prevalence of Diabetes and Regional Differences in Chinese Women Planning Pregnancy:A Nationwide Population-Based Cross-sectional Study.Diabetes Care,2017,40:e16-e18.
2 Stephenson J,Heslehurst N,Hall J,et al.Before the beginning:nutrition and lifestyle in the preconception period and its importance for future health.Lancet,2018,391:1830-1841.
3 Fleming TP,Watkins AJ,Velazquez MA,et al.Origins of lifetime health around the time of conception:causes and consequences.Lancet,2018,391:1842-1852.
4 Barker M,Dombrowski SU,Colboum T,et al.lntervention strategiesto improve nutrition and health behaviours before conception.Lancet,2018,391:1853-1864.
5 Zhao J,Hong X,Zhang H,et al.Pre-pregnancy maternal fasting plasma glucose levels in relation to time to pregnancy among the couples attempting first pregnancy.Hum Reprod,2019,34:1325-1333.
6 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版).中华糖尿病杂志,2021,13:95.
7 中国肥胖问题工作组.中国成人超乖和肥胖症预防与控制指南(节录).营养学报,2004,26:1-4.
8 王德林.乙型肝炎五项及其32种组合模式.北京科学普及出版社,2003:208.
9 曾露云,刘峥,张玲.北京市西城区孕前体检女性空腹血糖受损相关因素研究.中国循证心血管医学杂志,2024,16:193-197,201.
10 孙盼盼,柴健,董玮,等.河南省农村备孕女性空腹血糖异常情况及影响因素分析.中国计划生育学杂志,2022,30:2189-2193.
11 张月,张宏光,焦楷磊,等.育龄女性HBV感染与空腹血糖受损及糖尿病的关联研究.中国计划生育学杂志,2023,31:770-774.
12 胥芹.育龄女性孕前血糖和血红蛋白水平与不良妊娠结局发生风险的相关性研究.北京协和医学院,2020.
13 王存,陈志新,任虹百,等.唐山市居民空腹血糖受损患病现状及影响因索.中华疾病控制杂志,2021,25:95-100.
14 向红丁,刘蓉.中国2型糖尿病危险因素分析.医师进修杂志,2001,24:21-23.
15 潘磊磊,游弋,郭洁,等.辽宁省居民空腹血糖偏高检出率及影响因素分析.上海预防医学,2021,33:163-167.
16 Al-Sulaiti H,Diboun I,Agha MV,et al.Metabolic signature of obesity-associated insulin resistance and type 2 diabetes.J Transl Med,2019,17:348.
17 马盼,庞雪峰.替米沙坦联合川芍凑治疗早期2型糖尿病合并高血压疗效观察.现代中西医结合杂志,2018,27:1389-1392.
18 Chang CH,Yeh YC,Shih SR,et al.Association between thyroid dysfunction and dysglycaemia:a prospective cohort study.Diabet Med,2017,34:1584-1590.
19 陈勇南,金萍.孕妇被动吸烟与不良妊娠结局的关系.中国乡村医药,2017,24:17-18.
20 王月丽.生殖道感染、孕期被动吸烟与原因不明习惯性流产患者的关联性分析.医药论坛杂志,2018,39:108-109.
21 钟方,郑文通,游育东.促甲状腺激素在2型糖尿病患者中的表达及相关性研究.糖尿病新世界,2024,27:24-27.
22 关婷,杨雪莹,张东梅,等.育龄女性孕前促甲状腺激素与空腹血糖水平的关联性研究.预防医学,2020,32:631-635.