目前,国内外对围产期抑郁(perinatal depression,PND)的定义界定不一,中国2021年《围产期抑郁症筛查与诊治专家共识》将围产期抑郁界定为妊娠期间或分娩后4周内出现的抑郁发作,以情绪低落、兴趣和愉快感丧失为核心症状的心境疾病,包括产前抑郁(antenatal depression,AND)和产后抑郁(postpartum depression,PPD)[1]。据最新的一项荟萃分析报道,PND在全球范围患病率为26.3%,其中AND和PPD的患病率分别为28.5%和27.6%[2],在中国PND的发病率为16.3%,其中AND患病率为19.7%,PPD患病率为14.8%,且呈现逐年上升趋势[3]。若不及时干预,PND不仅会危害孕产妇本人健康,还会影响胎儿发育及其近、远期健康。除此之外,PND还会通过“涟漪效应”对夫妻、家庭乃至社会都产生广泛而深远的不利影响。PND是一种可以被预防的疾病,早期识别PND危险因素和风险人群,并采取积极措施对PND高风险人群进行干预具有重要意义。因此,现对PND预测因素及预测模型的研究进展进行整理和总结,以期为PND精准化防控策略提供参考。
一、预测因素
国内外大量研究对与PND相关的预测因素进行了探索和筛选,主要包含生物学因素、人口经济学因素、社会心理学因素和产科等因素。
1.生物学因素:在生物学因素中,遗传基因、神经内分泌因素、单胺类神经递质、血清脂质、甲状腺激素、炎症因素、孕期营养素等与PND发生有关。遗传基因是PND的致病因素之一,但其诱发PND的发病机制目前尚未统一。既往有抑郁等精神病家族史的孕产妇更容易罹患PND,PND的遗传率约为44%[4]。患有PND的女性与正常人相比,其基因表达谱中多个基因具有差异,如5-羟色胺转运蛋白 (5-hydroxytryptamine transporter,5-HTT)、雌激素受体α基因 (estrogen receptor gene1,ESR1)、儿茶酚-O-甲基转移酶 (catechol-O-methyltransferase,COMT)、单胺氧化酶A (monoamine oxidase A,MAOA)等基因表达与PND的发生有关[5]。既往研究证实,神经内分泌因素(如雌激素、孕激素等)在PPD中起着重要作用。女性从妊娠至分娩,体内激素会发生显著变化,这也会导致孕产妇的情绪发生相应的变化。怀孕初期,雌孕激素逐渐增加,到孕晚期雌孕激素迅速增加到达峰值,而分娩后雌、孕激素急剧下降到达正常水平,导致产妇情绪产生变化,目前绝大部分学者认为与激素撤退有关[6]。除雌、孕激素的改变外,也有研究者认为[7-8],生产后5-羟色胺(5-hydroxytryptamine,5-HT)、多巴胺(dopamine,DA)、去甲肾上腺素(norepinephrine,NE)等单胺类神经递质水平的改变也是导致PPD的相关发病因素。研究显示,血清脂质水平如甘油三脂 (triglyceride,TG)、血清总胆固醇 (total cholesterol,TC)、高密度脂蛋白 (high-density lipoprotein,HDL)、低密度脂蛋白 (low-density lipoprotein,LDL)等与抑郁有关。Ramachandran等[9]研究显示,有严重抑郁症状的女性TC和HDL水平低于正常组,差异具有统计学意义,但其他血脂指标(如TG和LDL)差异没有统计学意义。目前TC与抑郁症之间的关联机制尚不清楚,但HDL具有抗炎性质,而LDL具有炎症性质,而目前已知抑郁症与神经炎症有关,因此脂质代谢紊乱可能是诱发PND的重要因素,但仍需未来进一步验证。随着妊娠期甲状腺疾病的发病率不断增加,近年来,关于甲状腺激素与PND的关系的研究也逐渐变多。徐流立等[10]研究指出,孕早期促甲状腺激素、血清游离甲状腺素、血清游离三碘甲状腺原氨酸与PPD的发生呈负相关。但也有研究指出[11],促甲状腺激素与PND无关。同时,关于炎症标志物在PND发病机制中的作用的研究也越来越多,如Osborne等[12]进行一项前瞻性纵向研究报道,与对照组相比,产前抑郁患者的白细胞介素6 (interleukin-6,IL-6)、白细胞介素10 (interleukin-10,IL-10)和肿瘤坏死因子α (tumor necrosis factor-α,TNFα)等炎症生物标志物在怀孕期间有所增加。此外,孕期营养素与PND关联的研究也有所增加。有研究认为PND的发生与多不饱和脂肪酸[13]、维生素D[14]、叶酸[15]等缺乏有关。对于遗传基因、单胺类神经递质、血清脂质、甲状腺激素、炎症因素、孕期营养素等生物学指标,未来仍需扩大样本量,进一步明晰其对PND发生的作用机制。医护人员在临床工作中应动态关注相关指标水平和变化,这对识别PND风险人群具有一定意义。
2.人口经济学因素:与PND相关的人口经济学因素包括经济水平、年龄、受教育水平等。 多项研究[16-17]认为经济状况也是PND的重要预测因子,鉴于从怀孕之初的各类孕检费用到生产后养育孩子成本的费用较高,经济状况较差的孕产妇需要面临更多的经济困扰,因此这类孕产妇容易发生PND。何茜等[18]研究认为孕产妇年龄越小越容易发生PND,这可能与低龄孕产妇心理承受、抗压能力较弱和缺乏抚养经验有关。但也有研究显示,PND发生与孕产妇年龄并不存在明显的关联[19]。Matsumura等[20]发现教育水平较低的孕产妇更容易产生PND,而高学历是保护因素,高学历孕妇的妊娠相关知识理解比学历低的孕产妇全面,低学历孕妇获取妊娠分娩相关知识能力往往欠佳,对新生事物的理解力较差而无法快速适应角色变化,容易引发担忧和焦虑抑郁情绪。然而也有研究显示,孕产妇的教育程度与其抑郁症状水平无明显关联[21]。但与PND有关的年龄、受教育水平等人口学因素还存有争议,可能与人群特质、研究地域文化差异有关,未来可进一步探究这些因素与PND的进一步确切联系。
3.社会心理学因素:在社会心理学因素中,人格、负性生活事件、睡眠质量和社会支持水平等因素与PND的发生密切相关。最新的一项荟萃分析[22]指出,具有敏感脆弱、内向不稳定、完美主义、神经质、特质焦虑的人格特质的孕产妇更容易患上PND。国内外研究[23-24]均表明负性生活事件(如失业、家庭重大变故、意外流产等)是触发PND的重要“导火索”,这些负性生活事件会让孕产妇产生消极思维和绝望感,如果难以脱离负面消极情绪,就会产生抑郁症状。除此之外,睡眠也是一个很重要的影响因素,一项前瞻性研究显示[25],妊娠时期的睡眠质量得分与PND得分呈负相关,睡眠质量下降是PND的独立危险因素。研究表明社会支持越低会增加PND的发生[26]。综上所述,社会心理学因素对PND的影响举足轻重,因此,医务人员应当给予以上人群更多关注,早期评估和筛查,进而预防PND发生。
4.产科因素:关于孕产妇非计划妊娠、分娩方式、是否使用分娩镇痛和新生儿喂养方式等对PND影响的产科因素的研究较多。大量研究[27-28]表明,非计划妊娠会增加孕妇出现抑郁的风险,但也有研究[29] 提出,非计划妊娠与抑郁之间不存在关联。另外也有研究显示,意外怀孕仅是早期抑郁的显著预测因素,但会随着时间的推移预测作用会下降[30]。Dekel等[31]研究结果显示,剖宫产或阴道工具分娩的女性抑郁水平更高,而另一项前瞻性研究并没有发现分娩方式与PPD的关联[32]。Grisbrook等[33]研究表明,与计划采取剖宫产方式相比,采取紧急剖宫产,会加剧产妇的紧张和焦虑,易诱发PPD。在分娩镇痛方面,宋玉荣等[34]指出采取有效分娩镇痛在一定程度上能减轻产妇生理不适,增加分娩参与感,预防PPD的发生。然而,随着研究的进展,也有研究指出分娩镇痛和抑郁之间没有相关关系[35],未来仍需扩大样本量进一步探究分娩镇痛对抑郁预防的效果。母乳喂养是新生儿最佳的喂养方式,部分产妇由于母乳分泌量不足改为人工喂养或混合喂养,会担心新生儿健康状况,从而容易导致孕妇抑郁和焦虑等负面情绪;除此之外,母乳喂养有利于催乳素的分泌,进而可以减少应激反应,发挥抗抑郁的作用[36]。但是,也有研究发现母乳喂养与PPD无关。一项前瞻性研究显示,母乳喂养组和非母乳喂养组的PPD发生率无明显差异[37]。因此,医护人员应该重视产检和分娩过程,正确评估与PND有关的产科因素,给予正确指导,减少PND的发生。
综上所述,PND的发生是多因素共同作用的结果,预防和治疗PND需要综合考虑患者的生物学因素、人口经济学因素、社会心理学因素和产科因素。因此,医护人员应多关注和评估以上因素,并制定个体化的治疗方案,帮助患者缓解抑郁情绪。
二、预测模型
国内外众多研究从生物学因素、人口经济学因素、社会心理学因素和产科等因素中选择不同预测因素组合构建PND预测模型,主要包括传统统计模型、机器学习模型和基于其他人工智能分析方法构建的模型等。各类围产期抑郁预测模型见表1。
表1 围产期抑郁预测模型总结
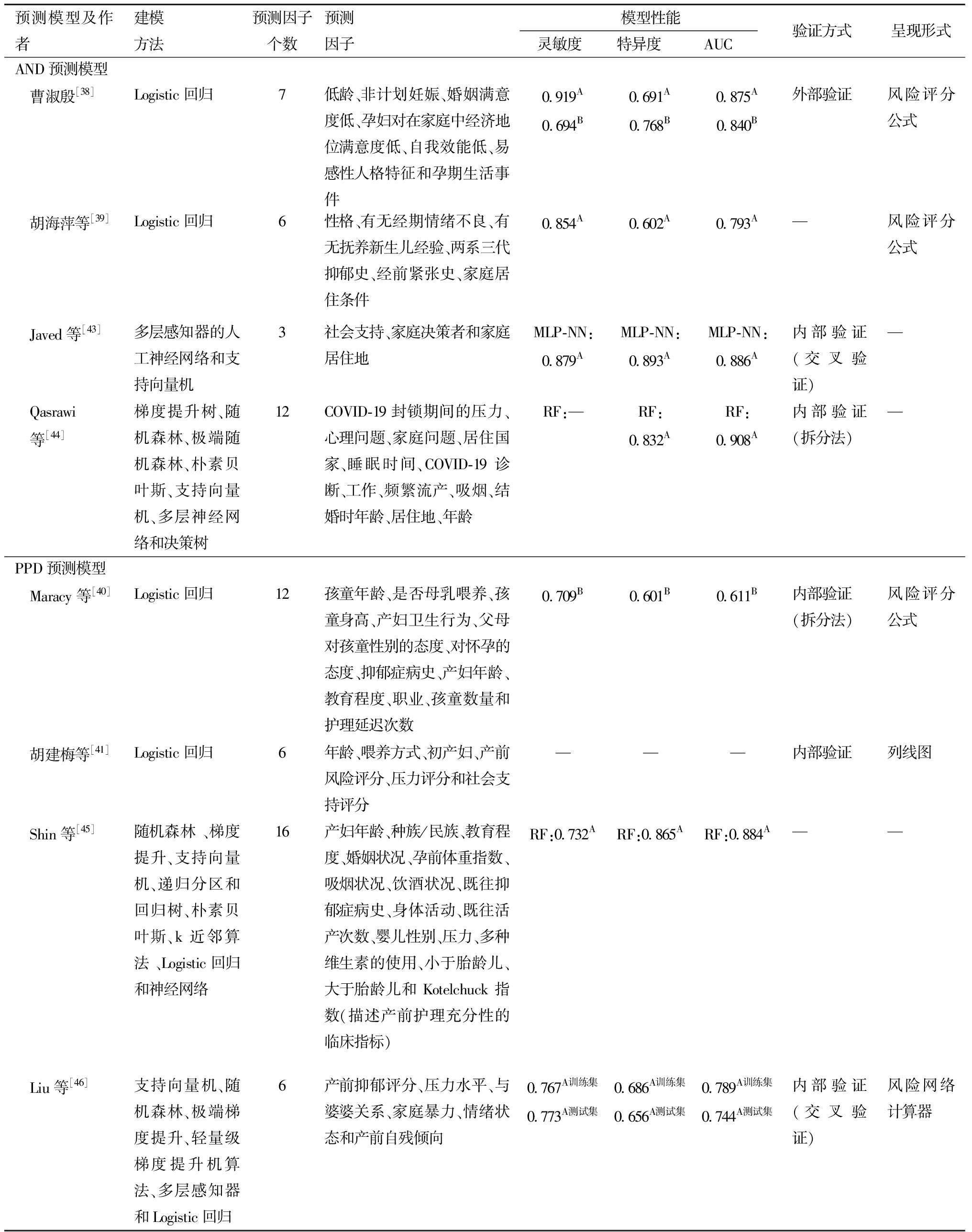
预测模型及作者建模方法预测因子个数预测因子模型性能灵敏度特异度AUC验证方式呈现形式AND预测模型 曹淑殷[38]Logistic回归7低龄、非计划妊娠、婚姻满意度低、孕妇对在家庭中经济地位满意度低、自我效能低、易感性人格特征和孕期生活事件0.919A0.694B0.691 A0.768 B0.875 A0.840 B外部验证风险评分公式 胡海萍等[39]Logistic回归6性格、有无经期情绪不良、有无抚养新生儿经验、两系三代抑郁史、经前紧张史、家庭居住条件0.854 A0.602 A0.793 A—风险评分公式 Javed等[43]多层感知器的人工神经网络和支持向量机3社会支持、家庭决策者和家庭居住地MLP-NN:0.879 AMLP-NN:0.893 AMLP-NN:0.886 A内部验证(交叉验证)— Qasrawi 等[44]梯度提升树、随机森林、极端随机森林、朴素贝叶斯、支持向量机、多层神经网络和决策树12COVID-19 封锁期间的压力、 心理问题、家庭问题、居住国家、睡眠时间、COVID-19 诊断、工作、频繁流产、吸烟、结婚时年龄、居住地、年龄RF:—RF:0.832 ARF:0.908 A内部验证(拆分法)—PPD预测模型 Maracy等[40]Logistic回归12孩童年龄、是否母乳喂养、孩童身高、产妇卫生行为、父母对孩童性别的态度、对怀孕的态度、抑郁症病史、产妇年龄、教育程度、职业、孩童数量和护理延迟次数0.709B0.601B0.611B内部验证(拆分法)风险评分公式 胡建梅等[41]Logistic回归6年龄、喂养方式、初产妇、产前风险评分、压力评分和社会支持评分———内部验证列线图 Shin等[45]随机森林 、梯度提升、支持向量机、递归分区和回归树、朴素贝叶斯、k近邻算法 、Logistic回归和神经网络16产妇年龄、种族/民族、教育程度、婚姻状况、孕前体重指数、吸烟状况、饮酒状况、既往抑郁症病史、身体活动、既往活产次数、婴儿性别、压力、多种维生素的使用、小于胎龄儿、大于胎龄儿和 Kotelchuck 指数(描述产前护理充分性的临床指标)RF:0.732 ARF:0.865 ARF:0.884 A—— Liu等[46]支持向量机、随机森林、极端梯度提升、轻量级梯度提升机算法、多层感知器和Logistic回归6产前抑郁评分、压力水平、与婆婆关系、家庭暴力、情绪状态和产前自残倾向0.767A训练集0.773 A测试集0.686 A训练集0.656 A测试集0.789 A训练集0.744 A测试集内部验证(交叉验证)风险网络计算器
表1(续)
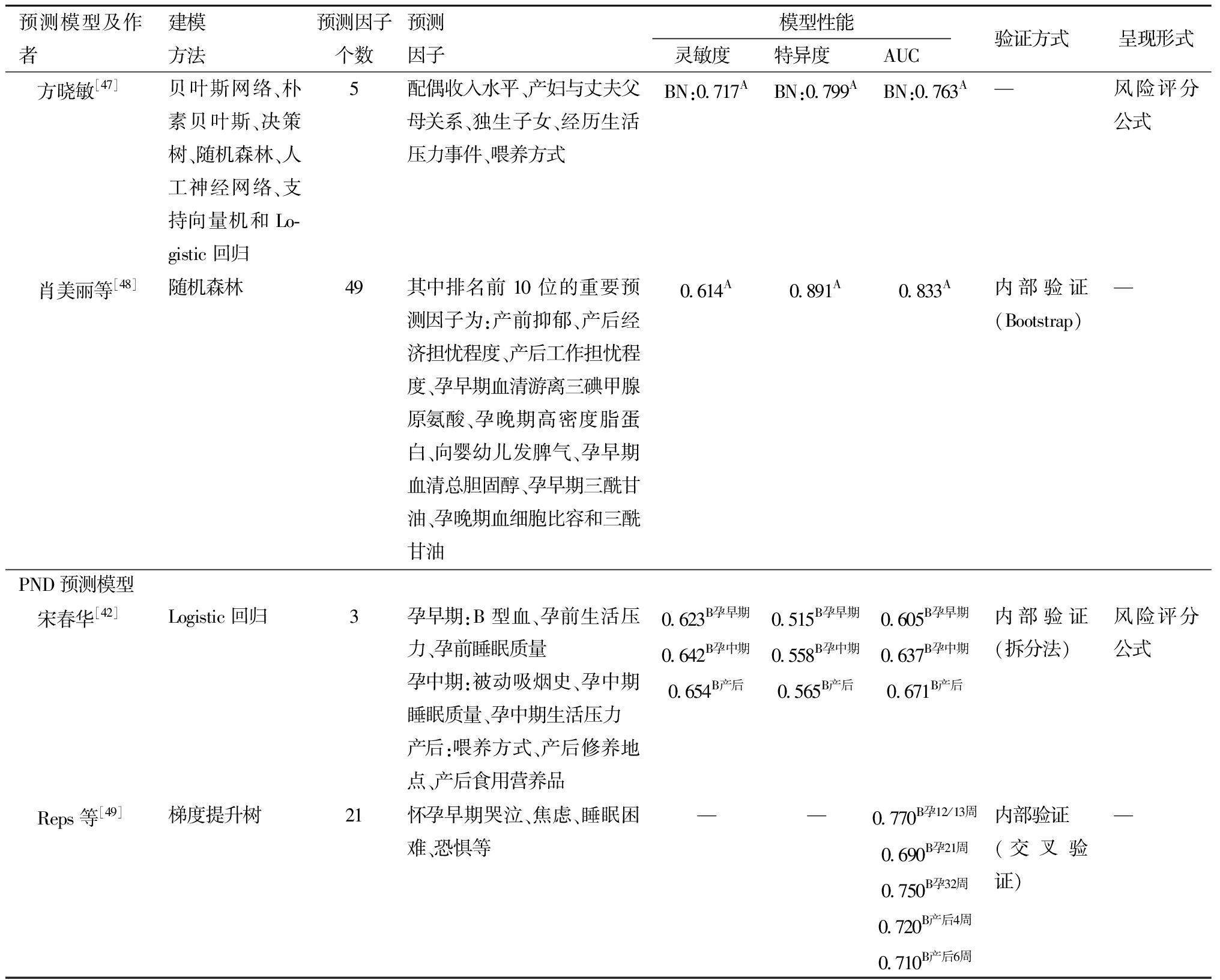
预测模型及作者建模方法预测因子个数预测因子模型性能灵敏度特异度AUC验证方式呈现形式 方晓敏[47]贝叶斯网络、朴素贝叶斯、决策树、随机森林、人工神经网络、支持向量机和Lo-gistic回归5配偶收入水平、产妇与丈夫父母关系、独生子女、经历生活压力事件、喂养方式BN:0.717ABN:0.799ABN:0.763A—风险评分公式 肖美丽等[48]随机森林49其中排名前 10 位的重要预测因子为:产前抑郁、产后经济担忧程度、产后工作担忧程度、孕早期血清游离三碘甲腺原氨酸、孕晚期高密度脂蛋白、向婴幼儿发脾气、孕早期血清总胆固醇、孕早期三酰甘油、孕晚期血细胞比容和三酰甘油0.614A0.891A0.833A内部验证(Bootstrap)—PND预测模型 宋春华[42]Logistic回归3孕早期:B型血、孕前生活压力、孕前睡眠质量孕中期:被动吸烟史、孕中期睡眠质量、孕中期生活压力产后:喂养方式、产后修养地点、产后食用营养品0.623 B孕早期0.642 B孕中期0.654 B产后0.515 B孕早期0.558 B孕中期0.565 B产后0.605 B孕早期0.637 B孕中期0.671 B产后内部验证(拆分法)风险评分公式 Reps等[49]梯度提升树21怀孕早期哭泣、焦虑、睡眠困难、恐惧等——0.770B孕12/13周0.690B孕21周0.750 B孕32周0.720 B产后4周0.710 B产后6周内部验证(交叉验证)—
“—”为未报告;A为建模组;B为验证组;随机森林:RF (random forest) ;多层感知器的人工神经网络:MLP-NN (multi-layer perceptron based neural network);贝叶斯网络:BN (bayes network)
1.基于传统统计学方法构建的预测模型:Logistic回归是最常见的构建预测模型的方法之一,方便简单,容易理解,被广泛应用于临床预测模型的构建。
(1)AND预测模型。曹淑殷[38]利用横断面调查方法收集600名孕中晚期孕妇资料,采用爱丁堡产后抑郁量表 (Edinburgh Postnatal Depression Scale,EPDS)测量抑郁,并以EPDS得分≥13分作为抑郁发生的标准,运用逐步回归法 (后退法)筛选出7个预测因子,分别是低龄、非计划妊娠、婚姻满意度低、孕妇对在家庭中经济地位满意度低、自我效能低、易感性人格特征和孕期生活事件。该模型的受试者曲线下面积 (area under the curve,AUC)为0.875,同时该研究还进行了外部验证,并对模型的预测效能进行了评价,结果显示外部验证集的灵敏度为69.4%,特异度为76.8%,AUC为0.840,进一步加强了其临床指导意义。但该模型未纳入既往个人心理疾病史、不良孕产史和工作满意度等抑郁高危因素,未来可继续多中心抽样、扩大样本量对模型进行修订。胡海萍等[39]共纳入873名妊娠晚期孕妇作为研究对象,收集孕妇社会心理资料,基于单因素分析和多因素Logistic回归构建了风险预测模型,并建立了AND风险预测方程:P=-0.537×性格-1.257×有无经期情绪不良+0.684×有无抚养新生儿经验-1.694×两系三代抑郁史-0.890×经前紧张史+0.950×家庭居住条件+2.625,结果显示模型AUC为0.793,灵敏度和特异度分别为0.854和0.602,表明该模型对于筛查非AND孕妇能力较弱,筛查过程中可能出现假阳性率高的情况,具有一定的局限性。
(2)PPD预测模型。Maracy等[40]通过横断面调查分析6 627名产妇资料,利用随机拆分法将数据拆分为训练集和测试集,该模型最后纳入12个预测变量并基于各因子回归系数计算抑郁概率的公式,该风险公式简单、易于理解,与此同时,还采用了Hosmer-Lemeshow拟合优度检验对模型预测抑郁概率与实际抑郁发生概率进行对比,结果发现二者之间的概率差异较小,提高了预测模型的科学性。但由于该模型的AUC值较低 (AUC = 0.611),灵敏度和特异度也较低,限制了其临床应用。胡建梅等[41]纳入孕晚期孕妇的社会心理因素,并在产后6周随访PPD情况,采用Logistic回归模型筛选出6个能显著预测PPD的危险因子,包括年龄、喂养方式、初产妇、产前风险评分、压力评分和社会支持评分,并基于以上危险因子绘制列线图,模型内部验证显示C-index为0.815,但尚未报道预测模型的其他评价指标,也尚未见其应用报道,其临床价值有待进一步验证。
(3)PND预测模型。宋春华[42]回顾收集2010年—2013年天津市城区接受产后随访的8 842例孕妇资料,按照7∶3的比例将样本随机分为训练集 (6 135例)和测试集 (2 689例),借助于 Logistic 回归算法,基于家庭人均月收入、孕前被动吸烟、慢性病家族史等危险因素分别构建了孕早、孕中、产后抑郁发病风险预测模型,结果显示孕早、孕中、产后的AUC分别为0.605、0.637和0.671,预测效果都不理想,限制了其应用价值,可能与该研究采用回顾性研究设计有关。但该研究首次提出建立不同围产期阶段的独立风险预测模型,为后续研究筛选PND的高危因素提供依据,并为深入探讨PND的预警提供借鉴。
综上所述,以上基于传统统计学方法Logistic回归构建的模型的预测效能总体有待进一步提升,同时模型纳入的危险因素主要从人口经济学、社会心理因素考虑,缺乏生物学维度的预测因素,可能忽略部分重要生物学指标对PND的预测作用。
2.基于机器学习算法构建的预测模型:近年来,研究者发现使用传统的预测模型如Logistic回归等存在一定的局限性,而随着大数据及人工智能的快速发展,机器学习算法也逐渐被用于预测模型的构建。与传统的预测方法相比,机器学习算法结合统计学、概率论、计算机等多学科的知识,因此预测性能更精准,也更符合当前精准医疗的需求。
(1)AND预测模型。Javed等[43]采用横断面研究收集500名孕妇的资料,利用多层感知器的人工神经网络和支持向量机两种机器学习算法,基于Relief算法筛选变量,建立了AND预测模型,结果显示,多层感知器的人工神经网络算法预测性能最佳,最终模型纳入的预测因子包括社会支持、家庭决策者和家庭居住地。该研究的3个危险因素在临床易于收集和评估,为临床医护人员提供了一个可行、简便的工具,可早期识别AND。 Qasrawi等[44]利用七种机器学习算法构建孕产妇抑郁模型,结果显示随机森林和梯度提升树性能最佳,模型的准确率分别为83.3%和83.2%,怀孕期间的压力、心理问题、家庭支持水平、居住地和睡眠水平是影响抑郁症状的前5个重要特征,但该模型在构建的过程中,直接删除不完整和缺失数据,可能会对模型的预测结果准确性产生影响。同时由于社会文化背景、地理环境、种族差异等不同,以上构建的模型在中国的临床适用性尚存疑。
(2)PPD预测模型。Shin等[45]基于电子病历数据库回顾性筛选了28 755名孕妇资料构建PPD预测模型,利用Relief进行最优特征选择,使用10折交叉验证方法进行内部验证,并采用SMOTE过采样方法来解决抑郁组和非抑郁组之间样本不均衡问题,结果显示随机森林算法模型最优,其AUC为0.884。但该研究直接删除缺失的数据,缺乏对缺失数据的合理化处理,会导致模型出现高偏倚风险。与前者相似,Liu等[46]回顾性收集在医院接受剖宫产手术的产妇资料,利用六种机器学习算法对PPD进行预测,结果显示,极端梯度树的预测性能最佳,产前抑郁评分、压力、家庭暴力、情绪状态、婆媳关系、婚姻关系和产前自残倾向是PPD的预测因子,并基于以上6个预测因子,开发出在线网络计算器,医护人员可以输入相关变量即可获得PPD的风险概率,该研究将预测模型转为临床可用的工具,极大方便医护人员的使用,但该研究纳入人群局限于剖宫产的女性,可能会限制模型对顺产孕妇人群的使用。以上两种预测模型均为回顾性研究,无法避免存在信息偏倚,未来可进一步开展前瞻性队列研究进一步完善模型的研究设计。方晓敏[47]基于横断面研究收集2 396例产后4~6周产妇的资料,运用决策树、随机森林、支持向量机、人工神经网络、朴素贝叶斯、贝叶斯网络和Logistic回归七种机器学习算法构建PPD预测模型,运用单因素、多因素分析筛选出21个特征构成数据集,结果显示贝叶斯网络是预测效能最佳,其AUC值为0.763,运行速度为 0.01 秒。但该研究未纳入与PPD有关的生物学指标建议,未来可纳入更加全面的预测指标,进一步提升模型的预测性能。肖美丽等[48]采用前瞻性、观察性研究方法,收集406例孕早期孕妇的生物学、人口经济学、社会心理学、产科及其他特征等多维度资料,利用随机森林算法对PPD影响因素的重要程度进行排序,该模型AUC值为0.833,预测准确度为0.801,灵敏度为0.614,特异度为0.891。该模型考虑血清甲状腺相关激素和血清脂质等生物学指标纳入预测模型,充分考虑各维度PPD的危险因素,有利于指导开展PPD的筛查。但该研究未说明模型建立的样本量计算和验证方法,其临床应用价值有待进一步考证。
(3)PND预测模型。Reps等[49]采用前瞻性队列方法纳入858名妊娠周数为4~10周的孕妇,利用梯度提升树算法分别构建了妊娠12或13周、妊娠21周、妊娠32周、产后4周和产后6周5个不同时间点的预测模型,采用21个预测变量的数据集,结果显示5个预测模型的AUC分别为0.77、0.69、0.75、0.72和0.71,并使用SHAP图来提供预测变量重要性图,结果显示怀孕早期哭泣是产前抑郁评分高的关键预测因素,而焦虑、睡眠困难和恐惧是产后抑郁评分高的主要预测因素。该研究显示,围产期不同阶段影响抑郁的风险因素不同,综合考虑全部因素可能会遗漏部分对PND特定阶段作用较大的危险因素。因此,后续研究可进一步细分探究围产期不同时期影响抑郁的特定因素,从而有利于临床医护人员在不同的时期针对特定因素开展抑郁筛查。但该研究中的5个预测模型AUC不高,仍需进一步对此模型进行优化改进。
3.基于其他人工智能分析方法的预测模型:Gabrieli等[50]调查收集婴儿的哭声,从中提取声学特征(如基频、前四个共振峰和强度),利用云计算技术预测PPD,结果显示,模型的准确度可达89.5%,但该方法技术要求高,不易在临床实践获得。Li等[51]开发了一个系统设备,通过在孕妇的衣服上安装一个心率传感器测量并记录心率等相关信息,对孕妇的“喜怒哀乐”四种情绪进行预测,但该方法仅采用心率等相关指标,过于单一,预测效果尚欠佳,且成本花费高。Moreira等[52]基于软件定义网络、5G技术和云计算,开发了情感感知智能系统,通过生物学和社会人口学等数据来预测患PPD的风险,该方法有利于远程监控并识别高风险抑郁人群,未来可以进一步大规模验证此类方法的有效性。
三、总结和展望
综上所述,PND是生物学因素、人口经济学因素、社会心理学因素和产科因素多因素综合作用形成的。此外,已有的预测模型多关注PPD,对AND的关注尚不足,未来可以多关注AND,可以采取纵向研究建立多个不同时间点PND预测模型,并进行动态评估抑郁风险。同时纳入PND预测因素建立预测模型时,可以从多维度、多层面预测因素组合评估和综合考量,尽量使预测因素涵盖全面,并在临床实践中不断更新和校准,进而为医护人员提供早期识别的工具。在考虑建立预测模型时,可以依据2019年荷兰教授Moons等开发的预测模型研究的偏倚风险和适用性评估工具PROBAST (prediction model risk of bias assessment tool)[53],以进一步完善现有预测模型的不足。随着“互联网+”模式和人工智能技术的发展,可以考虑以合适的方式将预测工具与“互联网+”和人工智能融合,如开发小程序、搭建微信平台、植入临床电子信息系统(hospital information system,HIS)、建立预警反馈系统等,进一步提高PND的筛查效率,优化PND管理流程,从而减少抑郁发生风险,提高孕产妇心理健康水平。
1 中华医学会妇产科学分会产科学组.围产期抑郁症筛查与诊治专家共识.中华妇产科杂志,2021,56:521-527.
2 Al-Abri K,Edge D,Armitage CJ.Prevalence and correlates of perinatal depression.Soc Psychiatry Psychiatr Epidemiol,2023,58:1581-1590.
3 Nisar A,Yin J,Waqas A,et al.Prevalence of perinatal depression and its determinants in Mainland China:A systematic review and meta-analysis.J Affect Disord,2020,277:1022-1037.
4 Viktorin A,Meltzer-Brody S,Kuja-Halkola R,et al.Heritability of Perinatal Depression and Genetic Overlap With Nonperinatal Depression.Am J Psychiatry,2016,173:158-165.
5 Luo F,Zhu Z,Du Y,et al.Risk Factors for Postpartum Depression Based on Genetic and Epigenetic Interactions.Mol Neurobiol,2023,60:3979-4003.
6 Sacher J,Rekkas PV,Wilson AA,et al.Relationship of monoamine oxidase-A distribution volume to postpartum depression and postpartum crying.Neuropsychopharmacology,2015,40:429-435.
7 林雪,白芬霞.逍遥丸联合帕罗西汀对产后抑郁患者雌激素去甲肾上腺素5-羟色胺及多巴胺水平的影响.中国妇幼保健,2020,35:4229-4231.
8 Payne JL,Maguire J.Pathophysiological mechanisms implicated in postpartum depression.Front Neuroendocrinol,2019,52:165-180.
9 Ramachandran Pillai R,Wilson AB,Premkumar NR,et al.Low serum levels of High-Density Lipoprotein cholesterol (HDL-c) as an indicator for the development of severe postpartum depressive symptoms.PLoS One,2018,13:e0192811.
10 徐流立,杨霄,张琳,等.产后抑郁与孕早期、孕晚期甲状腺激素水平的关系.国际精神病学杂志,2023,50:105-107,117.
11 Szpunar MJ,Parry BL.A systematic review of cortisol,thyroid-stimulating hormone,and prolactin in peripartum women with major depression.Arch Womens Ment Health,2018,21:149-161.
12 Osborne S,Biaggi A,Chua TE,et al.Antenatal depression programs cortisol stress reactivity in offspring through increased maternal inflammation and cortisol in pregnancy:The Psychiatry Research and Motherhood-Depression (PRAM-D) Study.Psychoneuroendocrinology,2018,98:211-221.
13 马蕊,陈书进,欧阳凤秀.孕期多不饱和脂肪酸对母婴健康影响的研究进展.上海交通大学学报(医学版),2021,41:1683-1690.
14 Aghajafari F,Letourneau N,Mahinpey N,et al.Vitamin D Deficiency and Antenatal and Postpartum Depression:A Systematic Review.Nutrients,2018,10:478.
15 徐叶清,翁婷婷,严双琴,等.增补叶酸与孕期抑郁相关性的队列研究.中华流行病学杂志,2014,6:641-645.
16 Shin SH,Ksinan Jiskrova G,Kimbrough T,et al.Maternal adverse childhood experiences and postpartum depressive symptoms in young,low-income women.Psychiatry Res,2021,296:113679.
17 Yang K,Wu J,Chen X.Risk factors of perinatal depression in women:a systematic review and meta-analysis.BMC Psychiatry,2022,22:63.
18 何茜,孙静,高梦云.初产妇产后抑郁现状调查及其影响因素分析.中国计划生育学杂志,2022,30:2683-2687.
19 Okunola TO,Awoleke JO,Olofinbiyi B,et al.Predictors of postpartum depression among an obstetric population in South-Western Nigeria.J Reprod Infant Psychol,2022,40:420-432.
20 Matsumura K,Hamazaki K,Tsuchida A,et al.Education level and risk of postpartum depression:results from the Japan Environment and Children′s Study (JECS).BMC Psychiatry,2019,19:419.
21 Ahmed GK,Elbeh K,Shams RM,et al.Prevalence and predictors of postpartum depression in Upper Egypt:A multicenter primary health care study.J Affect Disord,2021,290:211-218.
22 Puyané M,Subirà S,Torres A,et al.Personality traits as a risk factor for postpartum depression:A systematic review and meta-analysis.J Affect Disord,2022,298:577-589.
23 徐瑶,肖超群,周燕莉,等.妊娠期妇女抑郁状态现状与影响因素分析.实用医学杂志,2023,39:493-498.
24 Wang Y,Wang X,Liu F,et al.Negative Life Events and Antenatal Depression among Pregnant Women in Rural China:The Role of Negative Automatic Thoughts.PLoS One,2016,11:e0167597.
25 Gao M,Hu J,Yang L,et al.Association of sleep quality during pregnancy with stress and depression:a prospective birth cohort study in China.BMC Pregnancy Childbirth,2019,19:444.
26 Taylor BL,Nath S,Sokolova AY,et al.The relationship between social support in pregnancy and postnatal depression.Soc Psychiatry Psychiatr Epidemiol,2022,57:1435-1444.
27 王佳,马力凤,吴奎,等.产妇产后3天内抑郁发生现状调查及影响因素分析.中国计划生育学杂志,2023,31:500-504.
28 Nelson HD,Darney BG,Ahrens K,et al.Associations of Unintended Pregnancy With Maternal and Infant Health Outcomes:A Systematic Review and Meta-analysis.JAMA,2022,328:1714-1729.
29 Alzahrani J,Al-Ghamdi S,Aldossari K,et al.Postpartum Depression Prevalence and Associated Factors:An Observational Study in Saudi Arabia.Medicina (Kaunas),2022,58:1595.
30 Marchesi C,Ampollini P,Paraggio C,et al.Risk factors for panic disorder in pregnancy:a cohort study.J Affect Disord,2014,156:134-138.
31 Dekel S,Ein-Dor T,Berman Z,et al.Delivery mode is associated with maternal mental health following childbirth.Arch Womens Ment Health,2019,22:817-824.
32 Sword W,Landy CK,Thabane L,et al.Is mode of delivery associated with postpartum depression at 6 weeks:a prospective cohort study.BJOG,2011,118:966-977.
33 Grisbrook MA,Dewey D,Cuthbert C,et al.Associations among Caesarean Section Birth,Post-Traumatic Stress,and Postpartum Depression Symptoms.Int J Environ Res Public Health,2022,19:4900.
34 宋玉荣,詹磊,孙莉.硬膜外分娩镇痛对分娩过程和分娩方式及产后抑郁的影响.中华全科医学,2021,19:904-907.
35 Almeida M,Kosman KA,Kendall MC,et al.The association between labor epidural analgesia and postpartum depression:a systematic review and meta-analysis.BMC Womens Health,2020,20:99.
36 Ventura AK.Associations between Breastfeeding and Maternal Responsiveness:A Systematic Review of the Literature.Adv Nutr,2017,8:495-510.
37 Ahn S,Corwin EJ.The association between breastfeeding,the stress response,inflammation,and postpartum depression during the postpartum period:Prospective cohort study.Int J Nurs Stud,2015,52:1582-1590.
38 曹淑殷.孕中晚期妇女心理障碍预测模型的构建.浙江大学,2016.
39 胡海萍,王志豪,张琳,等.基于产前社会心理因素的妊娠晚期围产期抑郁障碍的预测研究.同济大学学报(医学版),2022,43:658-665.
40 Maracy MR,Kheirabadi GR.Development and validation of a postpartum depression risk score in delivered women,Iran.J Res Med Sci,2012,17:1067-1071.
41 胡建梅,熊春红,林颖,等.结合社会心理风险因素构建预测产后抑郁症的Nomogram模型.护理研究,2021,35:3886-3891.
42 宋春华.天津市城区孕妇产后抑郁症流行状况、危险因素及预测的研究.天津医科大学,2018.
43 Javed F,Gilani SO,Latif S,et al.Predicting Risk of Antenatal Depression and Anxiety Using Multi-Layer Perceptrons and Support Vector Machines.J Pers Med,2021,11:199.
44 Qasrawi R,Amro M,VicunaPolo S,et al.Machine learning techniques for predicting depression and anxiety in pregnant and postpartum women during the COVID-19 pandemic:a cross-sectional regional study.F1000Res,2022,11:390.
45 Shin D,Lee KJ,Adeluwa T,et al.Machine Learning-Based Predictive Modeling of Postpartum Depression.J Clin Med,2020,9:2899.
46 Liu H,Dai A,Zhou Z,et al.An optimization for postpartum depression risk assessment and preventive intervention strategy based machine learning approaches.J Affect Disord,2023,328:163-174.
47 方晓敏.基于机器学习算法的产后抑郁预测模型的构建.广东药科大学,2019.
48 肖美丽,晏春丽,付冰,等.随机森林算法在产后抑郁风险预测中的应用.中南大学学报(医学版),2020,45:1215-1222.
49 Reps JM,Wilcox M,McGee BA,et al.Development of multivariable models to predict perinatal depression before and after delivery using patient reported survey responses at weeks 4-10 of pregnancy.BMC Pregnancy Childbirth,2022,22:442.
50 Gabrieli G,Bornstein MH,Manian N,et al.Assessing Mothers′ Postpartum Depression From Their Infants′ Cry Vocalizations.Behav Sci (Basel),2020,10:55.
51 Li X,Ono C,Warita N,et al.Heart Rate Information-Based Machine Learning Prediction of Emotions Among Pregnant Women.Front Psychiatry,2021,12:799029.
52 Moreira MWL,Rodrigues JJPC,Kumar N,et al.Postpartum depression prediction through pregnancy data analysis for emotion-aware smart systems updates.Inf Fusion,2019,47:23-31.
53 Wolff RF,Moons K,Riley RD,et al.PROBAST:A Tool to Assess the Risk of Bias and Applicability of Prediction Model Studies.Ann Intern Med,2019,170:51-58.