研究表明,孕妇在妊娠期间的行为对孕期健康和妊娠结局有十分重要的影响。孕期吸烟、饮酒是早产、死产和低出生体重等诸多不良妊娠结局的可控危险因素[1-5],孕期增补叶酸可以预防神经管缺陷的发生[6],孕期补充维生素可以有效减少胎儿生长受限的发生[7]。近年来,有关研究发现,意外妊娠的妇女更有可能在孕期尤其是孕早期暴露于多种危险行为因素中[8]。而国内对意外妊娠和孕期相关行为关联性的研究较少,因此,本研究通过中国孕产妇队列研究(Chinese Pregnant Women Cohort Study,CPWCS)项目的基线调查数据,分析意外妊娠与孕早期妇女健康相关行为(如主动吸烟、被动吸烟、饮酒、增补叶酸和增补多种维生素)之间的相关性,从而为育龄期女性的健康教育提供建议和参考。
对象与方法
一、对象
CPWCS是一项多中心、前瞻性的队列研究,综合地理、经济、人口等诸多因素,选择了分布在全国15个省份的24家二级甲等及以上医院,其中妇幼保健院占三分之二,综合医院占三分之一。2017年7月25日至2018年7月24日,经培训的调查员在样本医院门诊选择符合纳入标准的孕妇,向其介绍本项研究的目的、内容、方法和意义,孕妇签署书面知情同意书后,将其纳入本研究,最后共计纳入7 976例孕早期妇女,并对其调查数据进行分析。研究的纳入标准为:(1)大于等于16周岁;(2)妊娠5~12周;(3)能熟练使用手机等电子设备在线完成问卷调查;(4)研究地点的常住居民;(5)签署知情同意书。该研究在ClinicalTrials.gov(NCT03403543)注册,并经北京协和医院科学研究部伦理审查委员会批准(审批号:HS-1345)。
二、方法
1.研究方法:入组孕妇在调查员的指导下通过手机等电子设备完成电子问卷,涉及本研究的调查内容包括(1)一般情况调查。包括年龄、民族(汉族、其他民族)、户口性质(非农业户口、农业户口)、本人及配偶文化程度(初中及以下、高中或中专、大学、硕士及以上)、本人及配偶职业(无业;脑力劳动:国家机关、党群组织,企业、事业单位负责人,专业技术人员,办事人员和有关人员,学生;体力劳动:商业、服务业人员,农、林、牧、渔、水利业生产人员,生产、运输设备操作人员及有关人员;军人;不便分类的其他从业人员)和家庭年收入。(2)本次妊娠意愿调查。调查孕妇本次妊娠是否为意外妊娠。意外妊娠是指因未采取避孕措施或避孕失败而引起的计划之外妊娠[9]。根据孕妇是否为意外妊娠将孕妇分为意外妊娠组和非意外妊娠组(包括计划妊娠和顺其自然妊娠)[10]。(3)孕早期妇女主动吸烟、被动吸烟、饮酒、增补叶酸和增补多种维生素的情况。其中被动吸烟是指不吸烟者在1周内有1 d以上的时间,吸入吸烟者呼出的烟雾每天至少15 min[11]。
2.统计学处理:采用描述性分析方法,描述研究对象的一般信息和健康相关行为的情况,正态分布的定量资料采用均值±标准差描述;分类变量采用频数和百分比描述,应用χ2检验比较意外妊娠组和非意外妊娠组一般情况和吸烟等健康相关行为的差异。采用非条件Logistic回归分析,分别以主动吸烟、被动吸烟、饮酒、未增补叶酸和未增补多种维生素为因变量,以非意外妊娠组为对照组,计算因变量发生的风险比值比(odds ratio,OR)及其95%可信区间(95% confidence interval, 95% CI);以文献资料确定的混杂因素(年龄、文化程度、家庭收入)[12]和单因素分析中与意外妊娠和因变量均相关的因素作为协变量,计算调整后因变量发生的OR值及其95% CI;另外,在对孕期吸烟、被动吸烟的多因素分析中,进一步调整孕妇孕前吸烟的情况。本研究采用SPSS 22.0软件进行检验水准和统计学分析,P<0.05为差异有统计学意义。
结 果
一、基本情况
本研究的7 976例研究对象中,意外妊娠的孕妇占29.3%(2 334/7 976),非意外妊娠的孕妇占70.7%(5 642/7 976)。孕妇平均年龄(28.6±4.5)岁,其中高龄孕妇(≥35岁)占10.3%;与非意外妊娠组的孕妇相比,意外妊娠组孕妇的年龄、户口、本人文化程度、配偶文化程度、本人的职业类型的分布不同,差异有统计学意义,见表1。
二、孕早期妇女健康相关行为的情况
本研究的7 976例研究对象中,孕早期主动吸烟、被动吸烟、饮酒的孕妇分别占总人数的1.1%、43.3%和6.0%。意外妊娠组的吸烟、被动吸烟、饮酒的比例均高于非意外妊娠组,差异有统计学意义。孕妇在孕早期未增补叶酸和未增补多种维生素的比例分别为11.3%和56.6%,其中意外妊娠组的孕妇未增补叶酸和未增补多种维生素的比例均高于非意外妊娠组,差异有统计学意义。见表2。
三、意外妊娠与孕早期妇女健康相关行为的关系
Logistic回归分析结果显示,未控制协变量时,意外妊娠与孕早期主动吸烟、被动吸烟、饮酒、未增补叶酸以及未增补多种维生素的行为相关,有统计学意义(模型1);分别调整了相应的协变量后发现,意外妊娠组孕早期主动吸烟、被动吸烟、饮酒、未增补叶酸和未增补多种维生素的OR值分别为非意外妊娠组的2.29、1.35、1.97、2.31和1.20倍,差异均有统计学意义(模型2);此外,在分析意外妊娠和主动吸烟、被动吸烟的关系时,进一步调整孕前吸烟的影响后发现,意外妊娠的妇女在孕早期被动吸烟的可能性较大且有统计学意义,但意外妊娠对主动吸烟危害效应下降,没有统计学意义(模型3)。见表3。
表1 研究对象的基本情况[例(%)]
Table 1 Summary statistics of participants[n(%)]
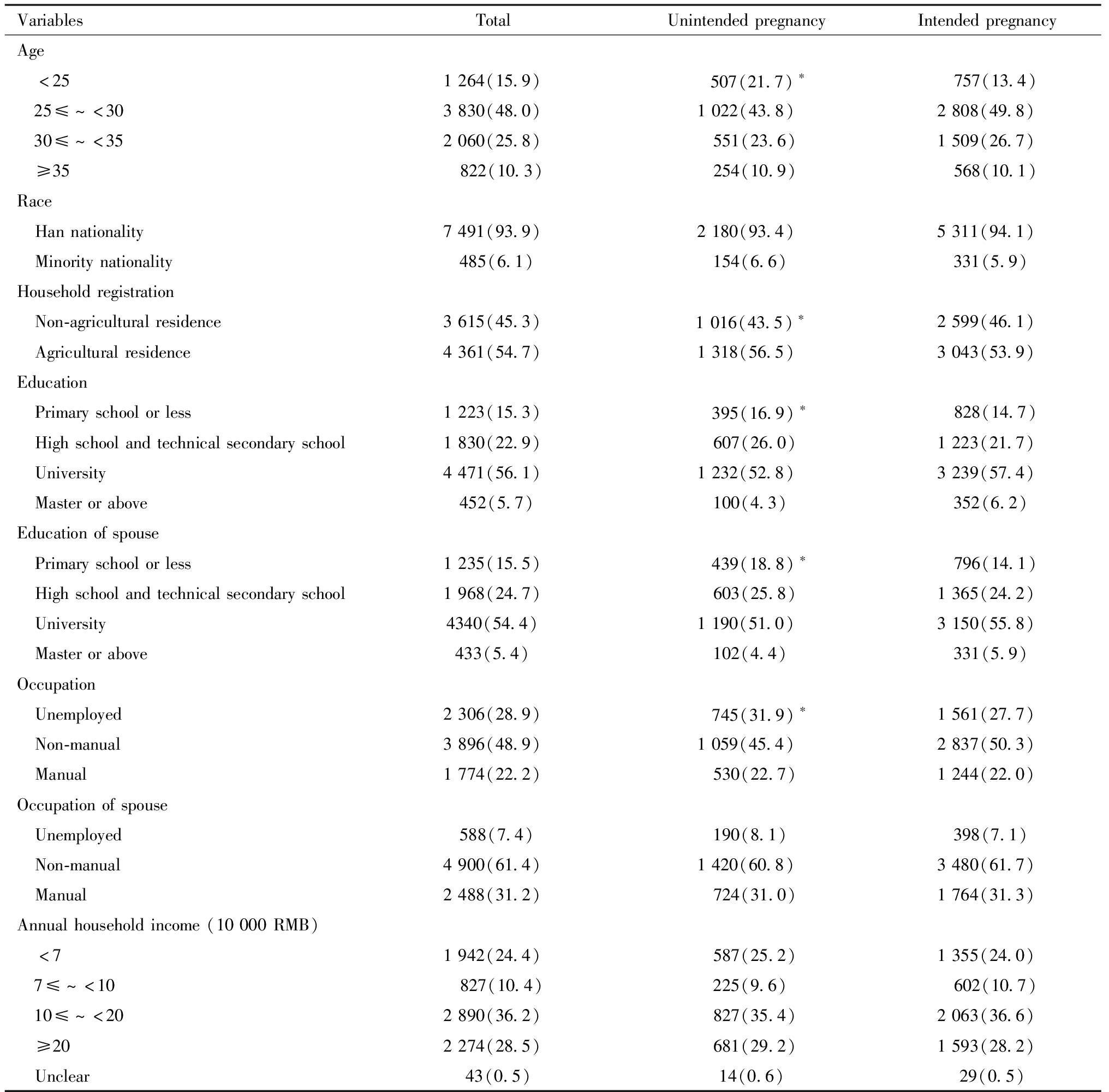
VariablesTotalUnintendedpregnancyIntendedpregnancyAge <251264(15.9) 507(21.7)∗ 757(13.4) 25≤^<303830(48.0)1022(43.8)2808(49.8) 30≤^<352060(25.8) 551(23.6)1509(26.7) ≥35 822(10.3) 254(10.9) 568(10.1)Race Hannationality7491(93.9)2180(93.4)5311(94.1) Minoritynationality485(6.1)154(6.6)331(5.9)Householdregistration Non-agriculturalresidence3615(45.3)1016(43.5)∗2599(46.1) Agriculturalresidence4361(54.7)1318(56.5)3043(53.9)Education Primaryschoolorless1223(15.3) 395(16.9)∗ 828(14.7) Highschoolandtechnicalsecondaryschool1830(22.9) 607(26.0)1223(21.7) University4471(56.1)1232(52.8)3239(57.4) Masterorabove452(5.7)100(4.3)352(6.2)Educationofspouse Primaryschoolorless1235(15.5) 439(18.8)∗ 796(14.1) Highschoolandtechnicalsecondaryschool1968(24.7) 603(25.8)1365(24.2) University4340(54.4)1190(51.0)3150(55.8) Masterorabove433(5.4)102(4.4)331(5.9)Occupation Unemployed2306(28.9) 745(31.9)∗1561(27.7) Non-manual3896(48.9)1059(45.4)2837(50.3) Manual1774(22.2) 530(22.7)1244(22.0)Occupationofspouse Unemployed588(7.4)190(8.1)398(7.1) Non-manual4900(61.4)1420(60.8)3480(61.7) Manual2488(31.2) 724(31.0)1764(31.3)Annualhouseholdincome(10000RMB) <71942(24.4) 587(25.2)1355(24.0) 7≤^<10 827(10.4)225(9.6) 602(10.7) 10≤^<202890(36.2) 827(35.4)2063(36.6) ≥202274(28.5) 681(29.2)1593(28.2) Unclear43(0.5)14(0.6)29(0.5)
Compared with the intended pregnancy group, *P<0.05
表2 孕早期妇女健康相关行为的情况[例(%)]
Table 2 Summary statistics of the health-related behaviors of pregnant women in the first trimester[n(%)]
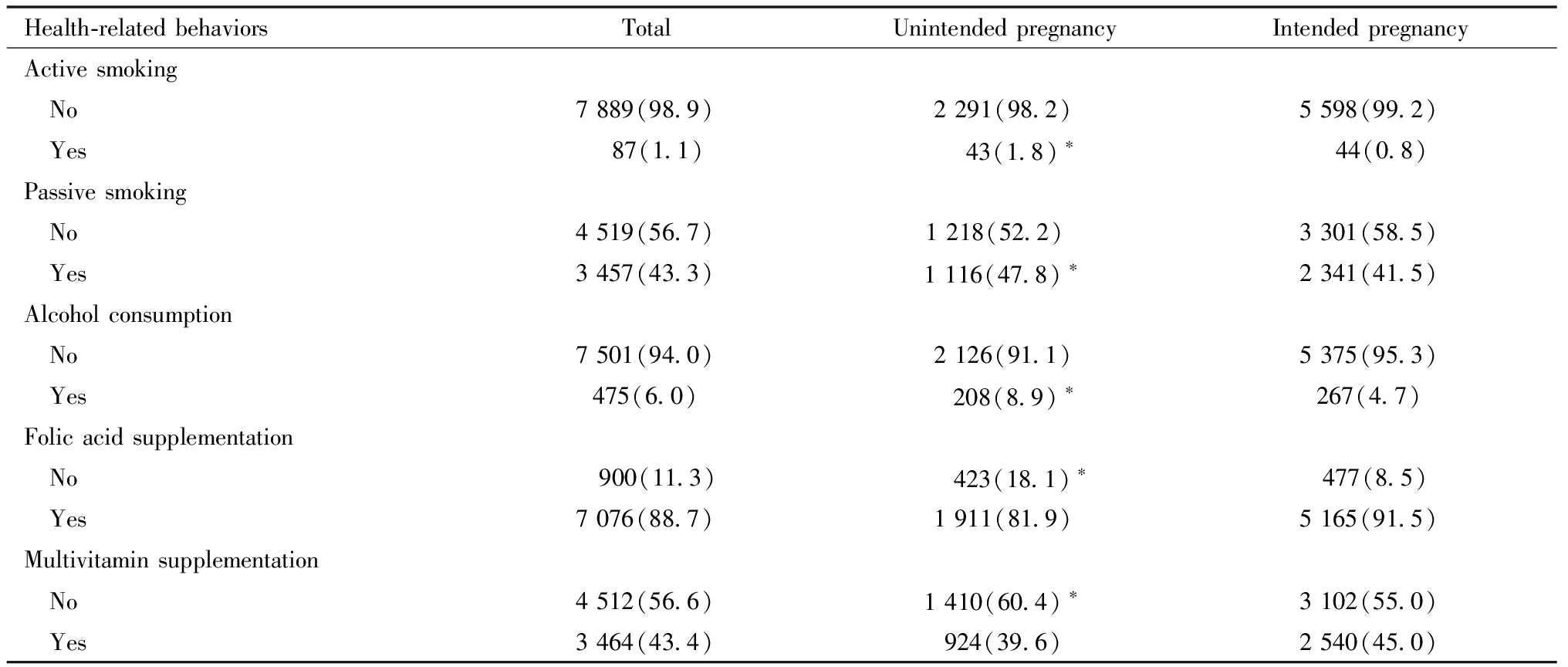
Health-relatedbehaviorsTotalUnintendedpregnancyIntendedpregnancyActivesmoking No7889(98.9)2291(98.2)5598(99.2) Yes 87(1.1) 43(1.8)∗ 44(0.8)Passivesmoking No4519(56.7)1218(52.2) 3301(58.5) Yes3457(43.3)1116(47.8)∗2341(41.5)Alcoholconsumption No7501(94.0)2126(91.1)5375(95.3) Yes475(6.0) 208(8.9)∗267(4.7)Folicacidsupplementation No 900(11.3) 423(18.1)∗477(8.5) Yes7076(88.7)1911(81.9)5165(91.5)Multivitaminsupplementation No4512(56.6)1410(60.4)∗3102(55.0) Yes3464(43.4)924(39.6)2540(45.0)
Compared with the intended pregnancy group, *P<0.05
表3 意外妊娠与孕早期妇女健康相关行为关系的Logistic回归分析
Table 3 Logistic regression results for the association between unintended pregnancy and health related behaviors in the first trimester.
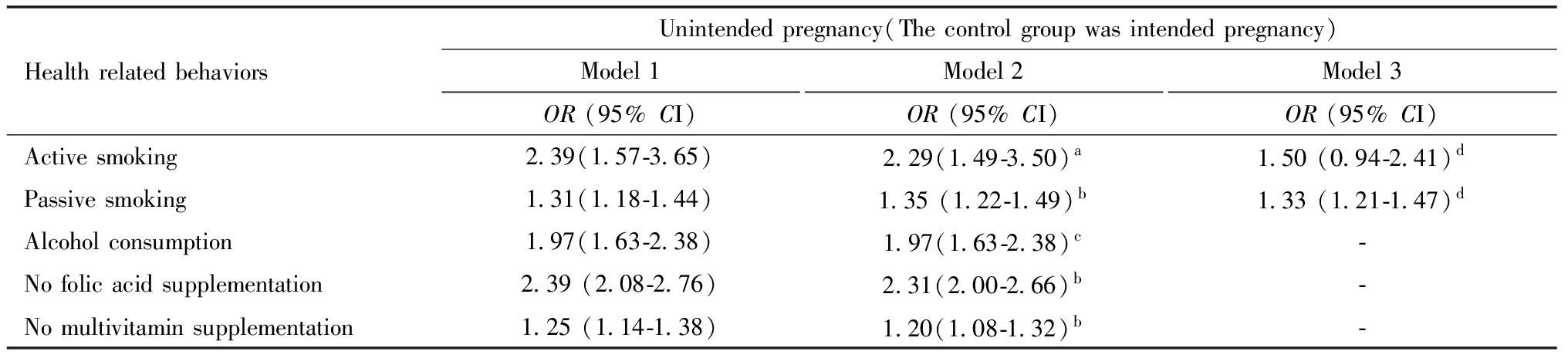
HealthrelatedbehaviorsUnintendedpregnancy(Thecontrolgroupwasintendedpregnancy)Model1OR(95%CI)Model2OR(95%CI)Model3OR(95%CI)Activesmoking2.39(1.57-3.65)2.29(1.49-3.50)a1.50(0.94-2.41)dPassivesmoking1.31(1.18-1.44)1.35(1.22-1.49)b1.33(1.21-1.47)dAlcoholconsumption1.97(1.63-2.38)1.97(1.63-2.38)c-Nofolicacidsupplementation2.39(2.08-2.76)2.31(2.00-2.66)b-Nomultivitaminsupplementation1.25(1.14-1.38)1.20(1.08-1.32)b-
a Adjusted for age, education, annual household income and education of spouse;b Adjusted for age, education, annual household income, occupation, household registration and education of spouse;c Adjusted for age, education, annual household income, occupation;d Additionally adjusted for smoking before pregnancy on the basis of Model 2
讨 论
一、意外妊娠与孕早期妇女健康相关行为的关系
研究结果发现,与非意外妊娠的妇女相比,意外妊娠是孕早期妇女被动吸烟、饮酒、未增补叶酸和未增补多种维生素的危险因素。
查阅国内外有关意外妊娠与孕期健康相关行为的研究发现,本研究的结果与多项文献报道相符[6, 12-17]。Dott等[12]研究显示,96.3%孕妇在孕早期获知妊娠,在获知妊娠前后,意外妊娠的妇女均更有可能暴露于环境烟雾中;Pryor 等[13]对美国5 036例孕妇调查结果表明,非意外妊娠的妇女在孕早期饮酒和酗酒的可能性均较意外妊娠的妇女低31%左右;Terplan等[14]调查结果也显示,意外妊娠的妇女更有可能在孕期发生酗酒行为。另外,有研究表明,意外妊娠是影响叶酸服用率的重要因素[6, 17],且意外妊娠的妇女在孕期服用多种维生素的可能性较低[12, 15]。在本次调查结果中,进一步调整孕前吸烟的因素后,意外妊娠和吸烟的关联没有统计学意义,但意外妊娠对孕妇孕期吸烟的影响仍值得关注。有研究证明,与非意外妊娠的妇女相比,意外妊娠的妇女在孕期吸烟的可能性更高[12, 15],并且更难戒烟或减少吸烟量[16]。
二、减少意外妊娠,加强健康教育,改善孕妇健康相关行为
本研究和已往多项文献报道[6, 12-17]均表明,意外妊娠的妇女更容易在孕早期暴露于危险的健康相关行为因素中。这可能与意外妊娠的妇女对孕期相关知识较为缺乏、得知妊娠时间较晚[12]、推迟产前保健时间、相对缺少动机改变自身的行为等原因有关。而非意外妊娠的妇女可能从孕前开始关注孕期的健康相关行为的知识、减少危险行为因素的暴露、充分补充叶酸等营养补充剂等[18]。此外,非意外妊娠的妇女得知妊娠时间相对较早,因此,更有可能及早得到医护人员和家人等的指导。
孕早期是胎儿发育的关键时期,也是孕妇开始形成对孕期健康行为的认知和养成良好习惯的重要时期。因此,改善孕早期妇女的健康相关行为对保障母婴健康十分重要。基于本研究结果,减少孕龄期妇女意外妊娠可能有助于减少孕早期妇女健康危险行为的暴露。意外妊娠的主要原因为妇女未采取避孕措施或避孕失败[19],因此,医务人员应致力于提高育龄期妇女的避孕意识和知识水平,促进其采取合理有效的避孕措施。另外,将戒烟、戒酒和补充叶酸等项目纳入孕前保健项目,加强对育龄期妇女关于孕期健康相关行为的知识普及和宣传教育,可能有益于减少意外妊娠对孕妇孕期健康相关行为的影响。
三、研究的优势与不足
本研究采用了来自全国15个省份7 976名孕早期妇女的数据,分析意外妊娠与孕早期妇女健康相关行为的关系,样本量大且分布地区广,而与此相关的国内研究较为缺乏;研究收集并控制了可能的混杂因素,以减少混杂偏倚。本研究的局限性在于研究人群的纳入未采用概率抽样方法,存在选择偏倚;本研究根据孕妇是否属于意外妊娠将其分为两类,马君瑞等[20]采用妊娠意愿量表多维度测量妊娠意愿,相对更为准确完善;本研究吸烟、饮酒等行为均为采用二分类变量,而缺少频率和使用量的信息,未来还需进一步定量分析意外妊娠对孕期健康行为的影响;此外,本研究对分析意外妊娠与孕期健康相关行为的关系提供了数据基础,但意外妊娠以及孕期健康行为对妊娠结局的影响,还需进一步探讨。
1 Crane JM,Keough M,Murphy P,et al.Effects of environmental tobacco smoke on perinatal outcomes:a retrospective cohort study.BJOG,2011,118:865-871.
2 Vivilaki VG,Diamanti A,Tzeli M,et al.Exposure to active and passive smoking among Greek pregnant women.Tob Induc Dis,2016,14:12.
3 杨胜慧,高皓宇,王刚,等.天津市孕妇被动吸烟状况调查.现代预防医学,2017,44:1410-1412.
4 Nykjaer C,Alwan NA,Greenwood DC,et al.Maternal alcohol intake prior to and during pregnancy and risk of adverse birth outcomes:evidence from a British cohort.J Epidemiol Community Health,2014,68:542-549.
5 黄爱群,田甜,赵薇,等.中国六个地区孕期健康相关生活方式的现况研究.中国生育健康杂志,2017,28:17-22.
6 杨爽,金永生,张雪娟.山西省农村孕妇叶酸知信行现况及其影响因素.中国生育健康杂志,2018,29:266-270.
7 刘海兰,张晶,贺逸红,等.孕妇血清中维生素及微量元素水平与胎儿生长受限的关系.中国妇幼保健,2018,33:5796-5799.
8 Than LC,Honein MA,Watkins ML,et al.Intent to become pregnant as a predictor of exposures during pregnancy:is there a relation?.J Reprod Med,2005,50:389-396.
9 江长君,杨梅.产后1年内意外妊娠的危险因素研究.世界最新医学信息文摘,2017,17:18-19.
10 王琼瑶,严双琴,翁婷婷,等.产后抑郁与非计划妊娠的关系.中国妇幼保健,2018,33:1138-1140.
11 程文茹,蔡乐,何建辉,等.云南省富民县吸烟与被动吸烟的社会经济影响因素的多水平模型分析.现代预防医学,2015,42:2014-2016.
12 Dott M,Rasmussen SA,Hogue CJ,et al.Association between pregnancy intention and reproductive-health related behaviors before and after pregnancy recognition,National Birth Defects Prevention Study,1997-2002.Matern Child Health J,2010,14:373-381.
13 Pryor J,Patrick SW,Sundermann AC,et al.Pregnancy Intention and Maternal Alcohol Consumption.Obstet Gynecol,2017,129:727-733.
14 Terplan M,Cheng D,Chisolm MS.The relationship between pregnancy intention and alcohol use behavior:an analysis of PRAMS data.J Subst Abuse Treat,2014,46:506-510.
15 Cheng D,Schwarz EB,Douglas E,et al.Unintended pregnancy and associated maternal preconception,prenatal and postpartum behaviors.Contraception,2009,79:194-198.
16 Chisolm MS,Cheng D,Terplan M.The relationship between pregnancy intention and change in perinatal cigarette smoking:an analysis of PRAMS data.J Subst Abuse Treat,2014,46:189-193.
17 任秀芳,张乐.1635例山西省出生缺陷高发地区孕早期妇女服用叶酸情况及影响因素分析.中国生育健康杂志,2017,28:253-255.
18 Chuang CH,Weisman CS,Hillemeier MM,et al.Pregnancy intention and health behaviors:results from the Central Pennsylvania Women′s Health Study cohort.Matern Child Health J,2010,14:501-510.
19 肖汉,吴连希,燕虹,等.湖北省恩施已婚育龄妇女意外妊娠状况及发生原因.现代预防医学,2014,41:2547-2549.
20 马君瑞,徐焜,许飒,等.“妊娠意愿量表”概念模型的定性研究.现代预防医学,2017,44:1417-1421.