解脲脲原体(ureaplasma urealyticum,Uu)在女性下生殖道具有一定的致病性,前期在动物实验中已经证实[1]。临床上Uu与不育不孕症和不良妊娠结局之间也密切相关[2-4],在不孕症患者群体中也是高检出率[5-6]。目前,临床上用于Uu感染的抗生素主要有四环素类、大环内脂类和喹诺酮类三大类药物,多数不孕不育患者如果检测到Uu感染,会主动或被动接受抗生素的治疗,但是长期不合理或不规范应用抗生素治疗Uu感染,可能会诱导Uu对临床常见抗生素产生不同程度耐药性。因此,分析不孕不育患者群体中Uu对抗生素的临床药敏结果,不仅可以指导临床合理、规范使用抗生素,也有利于优生优育和二孩政策的落实。
材料与方法
一、临床资料
回顾分析2007—2018年本院不孕不育科(生殖中心)6 516例诊断为不孕不育症并送皮肤性病科性病实验室的患者的Uu临床药敏结果,标本均取自患者泌尿生殖道,其中男性2 090例(32.1%),年龄22~56岁;女性4 426例(67.9%),年龄20~46岁。
二、方法
1.标本与试剂:所有临床标本按常规取材、送检。Uu培养、鉴定和药敏试剂均采用珠海丽珠试剂股份有限公司提供的“解脲脲脲原体和人型支原体培养鉴定药敏试剂盒”进行Uu培养、鉴定和药物敏感性试验,该试剂盒同步测定Uu对米诺环素(minocycline,MIN)、多西环素(doxycycline,DOX)、红霉素(erythromycin,ERY)、阿奇霉素(azithromycin,AZI)、克拉霉素(clarithromycin,CLA)、罗红霉素(roxithromycin,ROX)、环丙沙星(ciprofloxacin,CIP)、司帕沙星(sparfloxacin,SPA)和左氧氟沙星(levofloxacin,LEV)9种抗生素的敏感性。试剂盒由选择性液体培养基和含有24个微孔的试剂条组成。1~2号微孔是质控部分,3~6号微孔是鉴定与半定量计数部分,7~24号是药物敏感性试验部分。
2.检验方法:取出所需数量的液体培养基,平衡至室温,摇匀。将50μl培养基加入C-空白孔中。将无菌拭子采集的分泌物标本插入培养基中,挤压旋转拭子数次,使拭子中标本渗入,弃拭子。充分混匀接种了标本的液体培养基,用加样器分别准确量取50μl接种到试剂条余下各孔中(除外C-孔)。然后往试剂条的每一孔中滴加一滴石蜡油,并盖上盖子。将剩余培养基连同试剂条一起置35℃~37℃隔水恒温培养箱中培养,分别于24 h和48 h观察结果。
3.药敏结果判定:当指示孔变色,2个药物微孔48 h不变色,提示敏感(S);2个药物微孔均变红,提示耐药(R);低浓度孔变红、高浓度不变则提示中介(I)。
敏感率=敏感菌株数/菌株总数×100%
中介率=中介菌株数/菌株总数×100%
耐药率=耐药菌株数/菌株总数×100%
结 果
6 516例不孕不育患者泌尿生殖道分离的Uu临床株对MIN、DOX、ERY、AZI、CLA、ROX、CIP、SPA、LEV 9种抗生素的临床药敏结果见表1,其敏感率、中介率和耐药率之间的比较见图1、图2和图3。
由表1和图1、2、3可知,从敏感率角度,Uu临床株DOX、MIN、CLA和AZI占据敏感率前四位,分别为DOX(男性95.6%、女性93.5%)、MIN(男性95.4%、女性94.8%)、CLA(男性 89.5%、女性89.4%)和AZI(男性88.5%、女性88.1%)。从中介率角度,Uu临床株对LEV、SPA、ROX和ERY的中介率相对较高,分别为LEV(男性61.5%、女性61.1%)、SPA(男性47.9%、女性51.3%)、ROX(男性21.2%、女性42.6%)和ERY(男性24.4%、女性33.9%)。从耐药率角度,Uu临床株对CIP的耐药率(男性80.4%、女性71.9%)尤其突出。
表1 2007—2018年不育不孕患者Uu对9种抗生素药敏结果一览
Table 1 Antibiotic susceptibility of Ureaplasma urealyticum to nine antibiotics in patients with infertility, 2007-2018
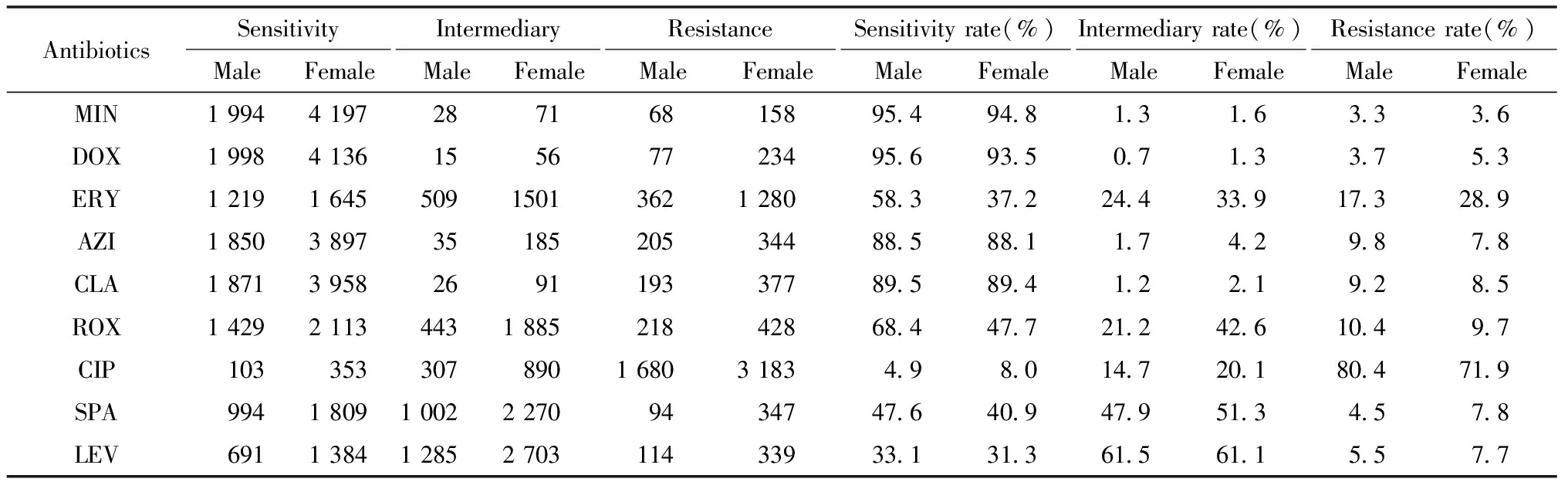
AntibioticsSensitivityMaleFemaleIntermediaryMaleFemaleResistanceMaleFemaleSensitivityrate(%)MaleFemaleIntermediaryrate(%)MaleFemaleResistancerate(%)MaleFemaleMIN1994419728716815895.494.81.31.63.33.6DOX1998413615567723495.693.50.71.33.75.3ERY121916455091501362128058.337.224.433.917.328.9AZI185038973518520534488.588.11.74.29.87.8CLA18713958269119337789.589.41.22.19.28.5ROX14292113443188521842868.447.721.242.610.49.7CIP103353307890168031834.98.014.720.180.471.9SPA9941809100222709434747.640.947.951.34.57.8LEV69113841285270311433933.131.361.561.15.57.7
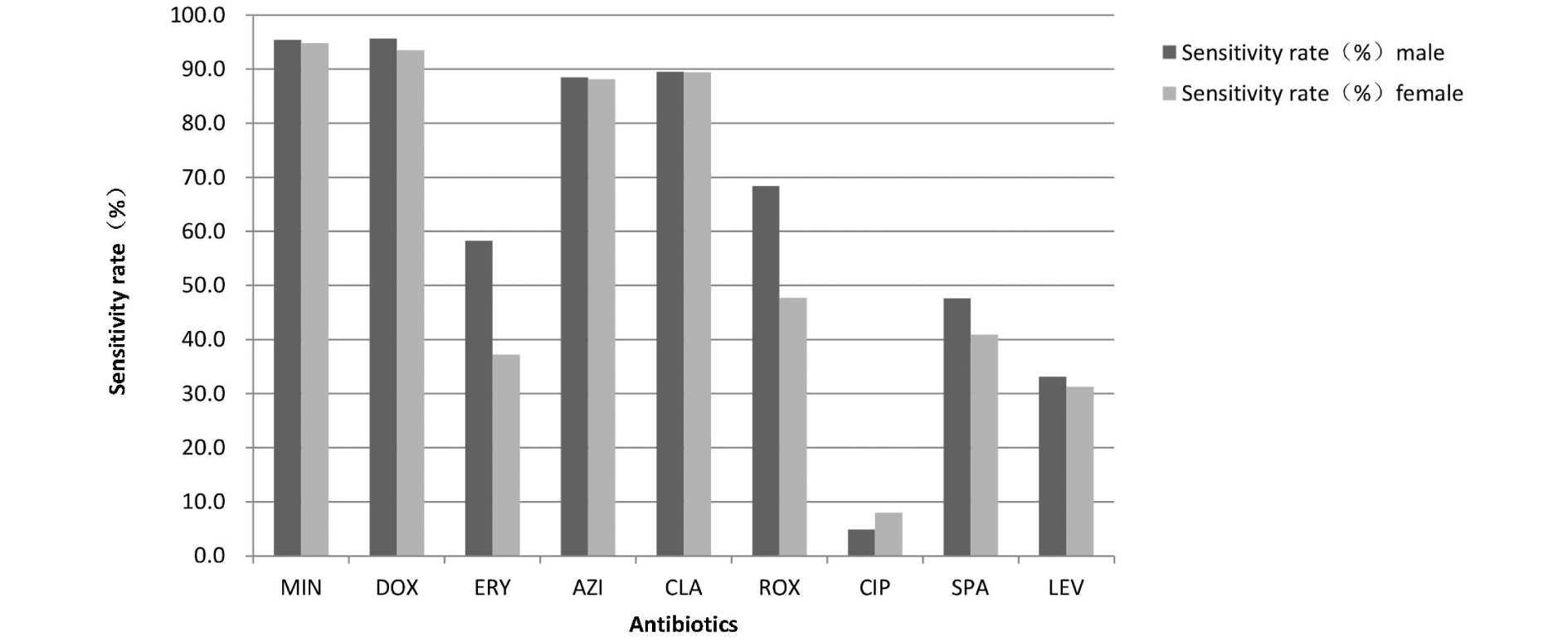
图1 2007—2018年不育不孕患者Uu对9种抗生素敏感率比较
Figure 1 Sensitivity rate of Ureaplasma urealyticum to nine antibiotics in patients with infertility by gender, 2007-2018
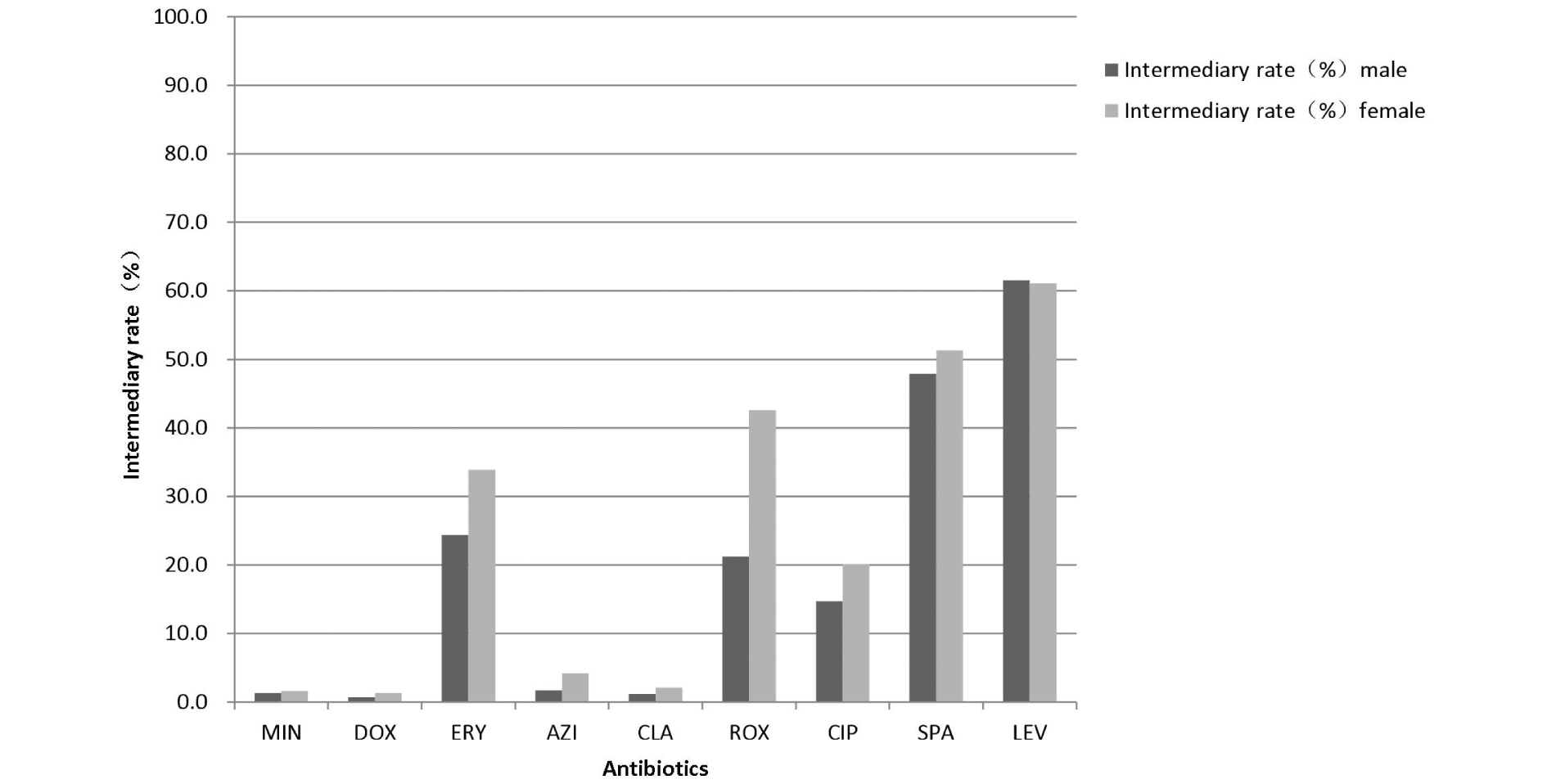
图2 2007—2018年不育不孕患者Uu对9种抗生素中介率比较
Figure 2 Intermediary rate of Ureaplasma urealyticum to nine antibiotics in patients with infertility by gender, 2007-2018
讨 论
Uu在不孕不育人群中的检出率因地区、时间不同而差异很大。Sleha等[7]报道111不孕症女性患者中,44例(39.6%)检出Uu。国内沈瑛红等[2]报道,在40例不孕不育症患者中,25例(62.5%)检出Uu;白玮等[8]报道457例女性不孕症Uu感染检测阳性率为50.0%,其相应男性配偶的Uu感染检测阳性率为48.3%。虽然检出率不一,但是均提示Uu与不孕不育有一定的相关性,而治疗不孕不育症合并的Uu感染,也是多数临床医生的选择之一。
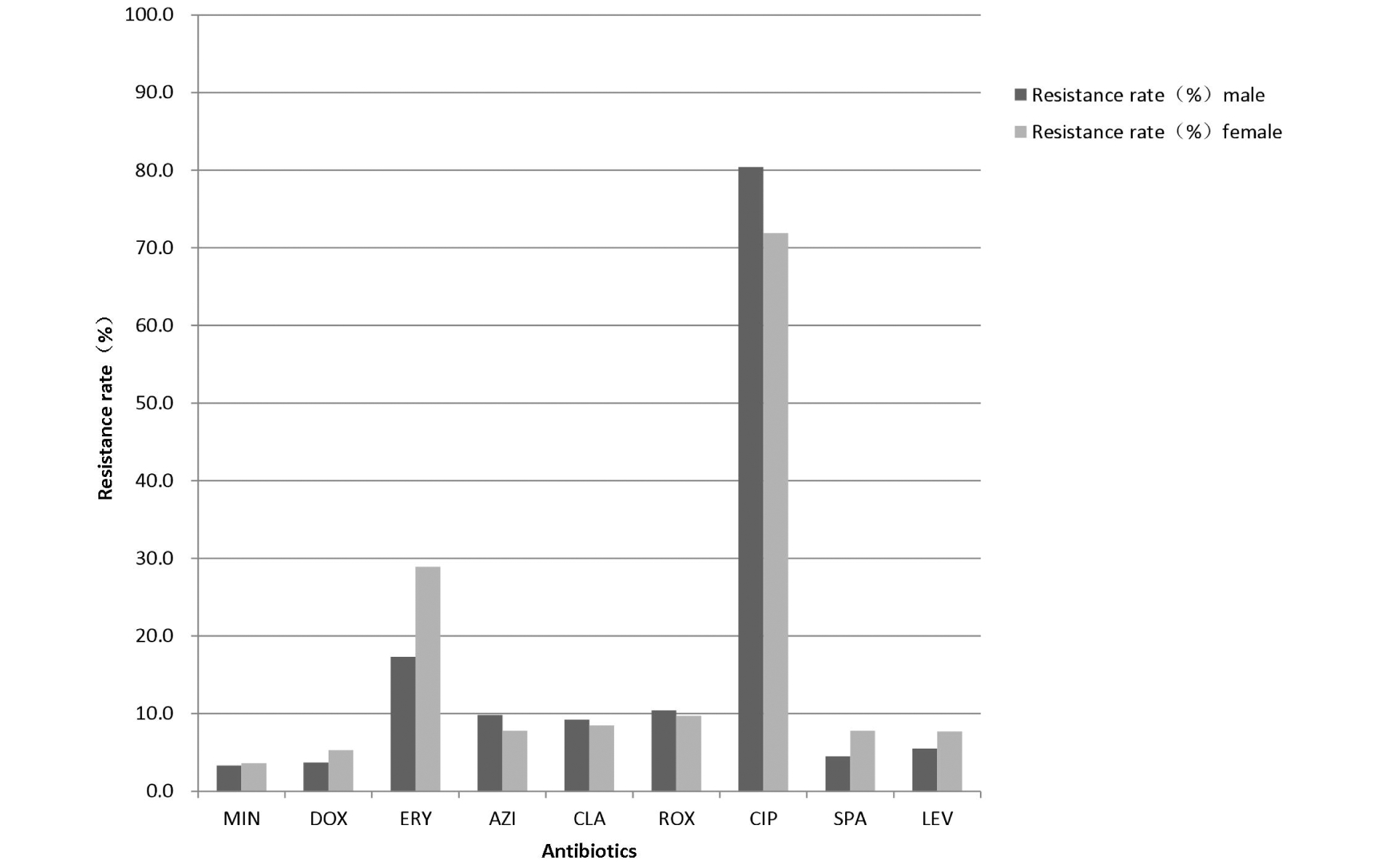
图3 2007—2018年不育不孕患者Uu对9种抗生素耐药率比较
Figure 3 Resistance rate of Ureaplasma urealyticum to nine antibiotics in patients with infertility by gender, 2007-2018
目前临床上治疗泌尿生殖道的Uu感染,仍然限于喹诺酮类、大环内脂类和四环素类三大类药物,在不孕不育患者中亦存在不同程度的临床耐药性,而且耐药率和敏感率因地区、因时间不同而报道不一。国内刘思宇等[9]报道,200例不孕不育患者Uu的检出率是62.5%,相应药敏实验显示Uu对DOX、MIN和CLA高度敏感,敏感率分别为97.6%、96.8%和93.6%,而氧氟沙星(OFL)和ROX的耐药性强,耐药率分别为20.0%和10.4%。陈芳芬等[10]报道140例不孕症妇女中,Uu对四环素类抗菌药物有较高的敏感性,其次为氟喹诺酮类抗菌药物,而对红霉素类抗菌药物敏感性较低,对环丙沙星敏感性最低。国外对Uu的耐药率报道也不一,其中Maldonado-Arriaga等[11]报道不孕不育患者中Uu对DOX(100%)、CLA(93.3%)、AZI(86.6%)敏感,对CIP高度耐药(86.6%);Foschi等[12]报道,Uu对喹诺酮类药物有明显的耐药性,尤其是CIP(77.0%),其研究结果同时表明,MIN和DOX仍然是治疗Uu感染的一线药物。Skiljevic等[13]报道Uu对CLA(94.6%)、四环素(86.5%)、CIP(83.8%)和ERY(83.8%)均耐药。本研究结果提示,6 516例从不孕不育患者泌尿生殖道分离的Uu临床株对上述9种抗生素的临床药敏结果不一,其对各个抗生素之间敏感率和耐药率差异各有波动。
从敏感率角度,DOX、MIN、CLA和AZI占据敏感率前4位,也就是说,四环素类和大环内酯类抗生素是治疗不孕不育患者泌尿生殖道Uu感染的首选药物种类。从耐药率角度,CIP的耐药率尤其突出,提示近几十年随着喹诺酮类抗生素的广泛使用,包括临床各科室和养殖行业,Uu长期面临喹诺酮类抗生素的选择压力,比较经典的喹诺酮类抗生素如CIP的耐药率亦随之在高位波动。而从中介率角度,Uu对LEV、SPA、ROX和ERY的中介率相对较高。这提示,如果这4种抗生素继续不合理使用或滥用,Uu对这些抗生素的耐药率亦随之增加,反之,如果抗菌药物的合理使用能够得到落实或规范,Uu对这些抗生素的选择压力随之减少,耐药性亦可能会下降。
当不孕不育患者检出泌尿生殖道的Uu感染时,即使没有明显的临床症状或体征,医患双方的治疗意愿往往都比较强烈,部分患者甚至反复主动或被动治疗,不仅容易诱导Uu对临床常见抗生素的耐药,而且容易造成菌群失调、继发二重感染等,同时也造成有限的医疗资源被浪费,加重患者负担。所以,根据药敏结果规范化治疗不孕不育患者泌尿生殖道的Uu感染,具有现实的、迫切的意义。
1 Zhu GX,Lu C,Chen CJ,et al.Pathogenicity of Ureaplasma urealyticum and Ureaplasma parvum in the lower genital tract of female BALB/c mice.Can J Microbiol,2011,57:987-992.
2 沈瑛红,潘懿旻,张伟,等.支原体感染与不孕及不良妊娠结局的相关性分析.中华医院感染学杂志,2018,28:2027-2029.
3 万优萍.生殖道沙眼衣原体和解脲支原体与不孕不育症的相关性研究.中国妇幼保健,2018,33:3276-3278.
4 Moragianni D,Dryllis G,Andromidas P,et al.Genital tract infection and associated factors affect the reproductive outcome in fertile females and females undergoing in vitro fertilization.Biomed Rep,2019,10:231-237.
5 仓艳琴,陆庭嫣,吕焱.不孕症女性合并生殖道感染中常见病原体的调查分析.中国生育健康杂志,2018,29:232-234,239.
6 游洲,鲁锦志,黄庆,等.482例不孕不育患者解脲支原体和沙眼衣原体感染状况分析.长江大学学报:自然科学版,2018,15:41-44.
7 Sleha R,Boštíková V,Hampl R,et al.Prevalence of Mycoplasma hominis and Ureaplasma urealyticum in women undergoing an initial infertility evaluation.Epidemiol Mikrobiol Imunol Fall,2016,65:232-237.
8 白玮,郝娜,连建华,等.解脲支原体感染对男女不育不孕的临床影响研究.中国性科学,2017,26:147-149.
9 刘思宇,朱艳,张晓梅,等.不孕不育患者宫颈解脲支原体感染情况分析及耐药监测.中华全科医学,2017,15:1748-1751.
10 陈芳芬,杨泽妹,许爱玲,等.不孕症妇女衣原体和支原体感染及耐药性分析.中华医院感染学杂志,2017,27:3993-3996.
11 Maldonado-Arriaga B,Escobar-Escamilla N,Pérez-Razo JC,et al.Mollicutes antibiotic resistance profile and presence of genital abnormalities in couples attending an infertility clinic.J Int Med Res,2019,28:300060519828945.
12 Foschi C,Salvo M,Galli S,et al.Prevalence and antimicrobial resistance of genital Mollicutes in Italy over a two-year period.New Microbiol,2018,41:153-158.
13 Skiljevic D,Mirkov D,Vukicevic J.Prevalence and antibiotic susceptibility of Mycoplasma hominis and Ureaplasma urealyticum in genital samples collected over 6 years at a Serbian university hospital.Indian J Dermatol Venereol Leprol,2016,82:37-41.