妊娠期贫血是长期威胁妇女健康的重要公共卫生问题之一。世界卫生组织(World Health Organization, WHO)指出,全球育龄妇女和妊娠妇女的贫血率分别为29.4%和38.2%[1]。联合国可持续发展目标和世界卫生大会目标提出,到2025年育龄妇女贫血率要在WHO基于1993—2005 年数据确定的基线水平(30.2%)上降低50%[2-3]。妊娠期妇女作为贫血的高危群体,其贫血防控水平对实现上述目标具有重要影响。根据国际组织的建议和其他国家的经验,妊娠期贫血防控应根据不同的贫血流行程度采取不同的策略措施。然而,有关中国妊娠期贫血流行水平的研究结果并不一致,WHO全球健康监测数据显示,2016年中国有32.4%的孕妇患有贫血[4],国内相关研究和监测结果发现,妊娠期贫血患病率从3.1%~78.8%不等[5-9],这为确定有针对性的防控措施带来了较大挑战。本研究旨在通过系统梳理有关中国妊娠期贫血患病情况的研究,全面了解妊娠期贫血患病水平,分析贫血患病率随不同时间、地区、孕期的变化情况,为完善中国妊娠期贫血防控政策、推进中国妊娠期贫血防控工作提供科学依据。
资料与方法
一、资料来源
2019年11—12月在万方、知网、中国生物医学文献服务系统(Sinomed)、Pubmed等数据库采用关键词组配方式检索关于中国妊娠期贫血流行情况的文献。检索词包括“孕妇”、“妊娠”、“贫血”、“流行状况”、 “患病率”、 “调查”、“maternal”、“pregnancy”、“anemia”、“prevalence”、“Chinese”、“China”等。未限制检索时间范围。
二、纳入与排除标准
纳入标准:(1)研究对象为中国妊娠妇女;(2)研究结果显示贫血患病率数据;(3)研究类型为横断面研究、队列研究、病例-对照研究或meta分析;(4)中文和英文文献。排除标准:(1)综述、评论、实验研究类文献;(2)研究对象包含产妇;(3)样本量小于400人的研究。
三、文献筛选
初步检索获得中文文献524篇、英文文献108篇,经过NoteExpress软件去重处理后,保留441篇文献。两名研究人员平行查阅文献摘要信息,按照纳入排除标准进行初步筛选后下载全文222篇,最后对所有全文再次进行平行筛选,出现不一致时通过集中讨论解决,最终共纳入109篇文献。具体筛选流程详见下图。
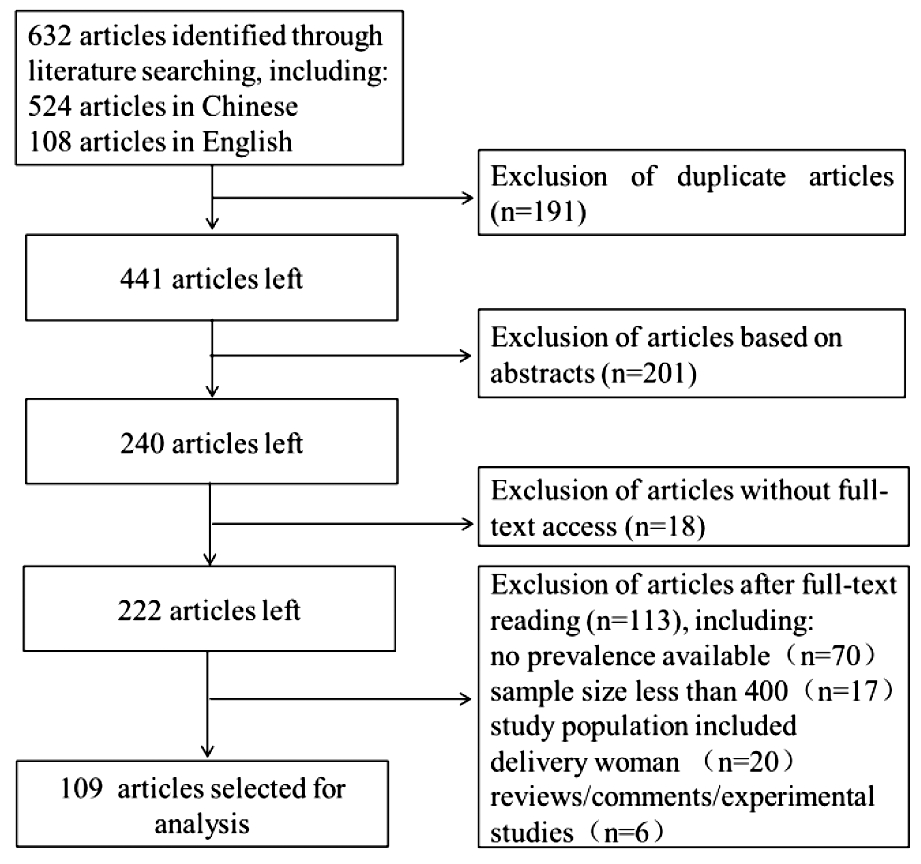
图1 文献筛选流程图
Figure 1 Flowchart for literatures selection
四、分析方法
采用Excel软件提取汇总分析相关文献基本数据。运用文献计量学方法分析妊娠期贫血流行状况相关文献在发表时间、研究地区、研究方法、样本量、诊断标准等方面的基本特征。采用散点图展示不同研究妊娠期妇女贫血患病率的分布情况,从不同时间、不同地区、不同孕期等方面梳理中国妊娠期妇女贫血流行状况。
研究结果
一、文献基本特征分析
1.不同发表时间的文献数量变化情况:文献分析结果显示,中国妊娠妇女贫血患病率相关文献数量自2001年起呈现出上升的趋势,2008年数量最多,达到16篇,随后的十余年间,文献数量在2~9篇之间波动,如图2。

图2 中国妊娠期贫血患病率相关文献数量时间分布情况:2000—2019
Figure 2 Number of literature on the anemia prevalence during pregnancy in China, 2000-2019
2.不同地区的文献数量分布情况:从研究涉及的地区来看,全国性的妊娠妇女贫血流行状况研究较少,仅占文献总量的4.6%。参照《中国卫生健康统计年鉴》对不同地区的划分[10],东、中、西部地区相关研究所占比例分别为42.2%、22.9%、24.8%。还有个别研究涉及中西部地区或者未包含地区信息。
3.不同研究方法的文献数量分布情况:93.6%的研究属于横断面研究,其他研究类型还包括队列研究、meta分析等。74.3%的研究以医疗机构的服务对象为样本,15.6%的研究采用人群抽样的方法。
4.不同贫血诊断标准的文献数量分布情况:超半数(55.0%)的研究依据WHO指南、中华医学会围产分会发布的《妊娠期铁缺乏和缺铁性贫血诊治指南》、第六版及其之后版次的《妇产科学》,采用血红蛋白小于110g/L的标准,其他研究采用的标准包括血红蛋白小于100 g/L或105 g/L等。
二、中国妊娠期贫血流行状况
1.概况:2000—2019年,84项(81.6%)研究报道的患病率处于10%~40%,我国贫血患病率总体上呈现出随时间下降的趋势,详见图3。

图3 我国不同研究妊娠期贫血患病率情况:2000—2019
Figure 3 Prevalence of anemia during pregnancy in China from different studies, 2000—2019
2.时间趋势:随时间推移,妊娠期贫血患病率总体呈下降趋势。
在全国层面,中国居民营养与健康状况调查数据显示,2002年中国孕妇贫血患病率为28.9%,至2012年降为17.2%[8.11]。不同研究机构开展的全国性研究同样表明贫血率有所降低。例如,1998年首都儿科研究所采用分层抽样的方法对全国11个省的5 176名育龄妇女贫血状况进行横断面调查,显示妊娠妇女贫血患病率为42.1%[12];1999—2003年,青岛大学医学院的研究者调查了中国5个地区的6 413名孕妇,贫血患病率高达58.6%[13]。至2011年,首都医科大学郝文静等人对中国14个省市的107 780例产科病例进行回顾性分析,发现妊娠妇女贫血患病率为24.8%[14];北京大学公共卫生学院赵思宇等人对中国2012—2016年妊娠期贫血患病状况的Meta分析显示,妊娠期贫血患病率合并值为19.9%[15];重庆医科大学的研究者于2015年采用横断面调查的方法分析了中国5个省市的2 345名孕妇贫血状况,患病率为12.7%[16]。
在地方层面,有研究者利用“中美预防出生缺陷和残疾合作项目”围生保健监测数据对浙江和江苏2省妊娠妇女贫血患病状况进行了连续观察。其中,芮东升等人分析了1993—2000年该项目纳入的307 829名孕妇,发现贫血患病率高达73.1%[17]。靳蕾等人对2001—2005年该项目纳入的276 895名孕妇贫血患病状况分析,发现孕妇贫血患病率为31.7%,5年间总贫血率下降了26.6%[18]。2010年Jin等人再次对1993—2005年纳入该项目的研究对象进行分析,发现随年份增长贫血率逐渐下降,由1993年的54.5%降至2005年的26.6%,差异具有统计学意义(P<0.01)[19]。
3.不同地区患病状况:本研究发现,我国东部地区的妊娠期贫血患病率主要集中在10%~40%[20-22],中部地区妊娠期贫血患病率主要处于10%~30%,西部地区有关研究显示的妊娠期贫血患病率多集中在20%~40%之间[23-26]。农村地区及少数民族地区妊娠期贫血状况十分严重。胡贻椿等人分析了2010—2012年中国居民营养与健康状况监测数据,发现城市孕妇贫血率为17.0%,普通农村为17.6%,而贫困农村高达20.2%[27]。另有三项在西部农村地区开展的研究显示,妊娠期贫血率均超过70%,分别是2013年杨慧等人[28]对云南藏区农村藏族妊娠妇女妊娠合并贫血的调查(78.8%)、2015年布尔布汗·哈什肯别克等人[29]对新疆阿勒泰地区哈萨克族孕妇贫血类型的调查(71.8%)以及2014年樊霞等人[30]对陕北某县农村妇女孕期合并贫血的现况调查(71.1%)。
4.不同孕期患病状况:本研究分析结果显示,共有56篇文献报道了不同孕期妊娠妇女贫血患病状况,其中有50篇文献显示贫血率随孕期增加而逐渐上升。为了控制不同诊断标准、城乡、民族因素对贫血率的影响,本研究筛选出近十年的部分研究结果(均采用WHO诊断标准且未区分城乡和民族),可以看出,贫血率随孕期增加而逐渐上升,孕晚期贫血率处于30%~55%之间,详见表1。
表1 中国部分研究不同孕期贫血患病率:2009—2017
Table 1 Anemia prevalence by pregnancy trimester in China from some studies, 2000-2017
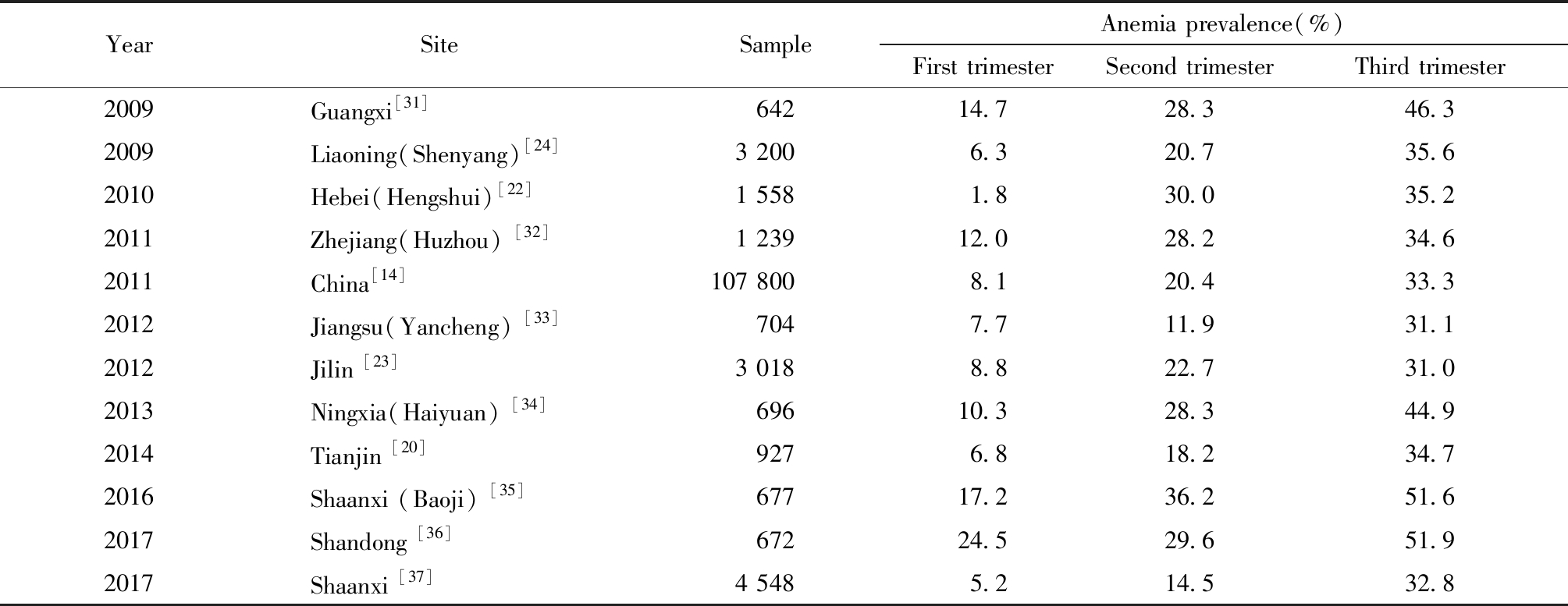
YearSite SampleAnemia prevalence(%)First trimesterSecond trimesterThird trimester2009Guangxi[31]64214.728.346.32009Liaoning(Shenyang) [24]3 2006.320.735.62010Hebei(Hengshui) [22]1 5581.830.035.22011Zhejiang(Huzhou) [32]1 23912.028.234.62011China[14]107 8008.120.433.32012Jiangsu(Yancheng) [33]7047.711.931.12012Jilin [23]3 0188.822.731.02013Ningxia(Haiyuan) [34]69610.328.344.92014Tianjin [20]9276.818.234.72016Shaanxi (Baoji) [35]67717.236.251.62017Shandong [36]67224.529.651.92017Shaanxi [37]4 5485.214.532.8
讨 论
妊娠期贫血不仅影响妇女自身健康,导致孕产妇死亡、产后出血、胎膜早破、产褥期感染等风险增加,还会影响下一代健康,增加新生儿窒息、早产及低出生体重等不良妊娠结局的风险,对儿童生长发育存在负面影响[38-41]。因此,防控妊娠期贫血对改善妇幼健康水平具有重要意义。对于孕妇来说,妊娠期任何一次血红蛋白值<110 g/L均可被诊断为妊娠期贫血[42]。尽管当前这一定义已在临床、研究和管理领域得到广泛认可,但在研究方面特别是年代相对久远的研究也采用了血红蛋白值<100 g/L或<105 g/L的标准,而且很多横断面研究并未系统观测整个妊娠期间的血红蛋白水平。从这个角度来看,本文基于文献分析得出的妊娠期贫血患病率总体上处于10%~40%实际上是低估了患病率水平。
本文发现,尽管不同研究的调查方法、样本量、地点、时间等要素有所不同,但我国妊娠期贫血患病率呈现出随时间下降的趋势。同时,芮东升、靳蕾等人开展的连续性观察研究也发现了贫血率随时间下降的趋势,因研究方法、对象、评价标准等始终保持一致并且基于大人群、全妊娠期、长期监测资料,更具有说服力。近些年来,个别研究报道的妊娠期贫血患病率水平较高,可能与研究对象来自于少数民族地区、农村地区有关。
对中国不同地区间妊娠期患病率的比较分析发现,农村及少数民族地区妊娠妇女贫血患病率较高。与东部地区10%~40%的妊娠期贫血患病率相比,西部地区20%~40%的患病水平略显较高,但是这种地区间的比较可能会受到研究对象、贫血评价方法、样本量等因素的影响。
WHO基于患病率对贫血问题严重程度进行了划分,提出贫血率处于5%~19.9%为轻度公共卫生问题,20%~39.9%为重度公共卫生问题,≥40%为重度公共卫生问题[43]。按此标准,中国妊娠期贫血属于轻度到中度公共卫生问题。但是,现有研究可能存在低估患病率的情况,而且孕晚期贫血率(30%~55%)已属于中重度公共卫生问题,农村地区及少数民族地区妊娠妇女贫血问题也更为严重。因此,中国妊娠期贫血的防控形势较为严峻,要实现《健康中国行动(2019—2030年)》提出的2022年孕妇贫血率小于14%、2030年小于10%的目标,仍面临较大挑战。
本研究系统检索了2000—2019年间有关中国妊娠期贫血患病率的文献,通过定量和定性的分析,全面展现了中国妊娠期贫血的患病水平,对中国妊娠期贫血严重程度进行了判断,分析了贫血患病率随不同时间、地区、孕期的变化情况,以及现有研究存在的问题与不足,为制定完善妊娠期贫血防控政策和进一步开展相关研究提供了科学依据。本研究的局限性有两点,一是由于纳入分析的研究在方法、对象、地区、评价标准等方面存在较大的异质性,可能会影响整体贫血患病率水平的判断;二是尽管检索的数据库包含了会议文献、学位论文,但在灰色文献的获取方面仍然不够全面,没有纳入未公开发表的研究报告、信息监测报告、内部参考资料等。
针对中国妊娠期贫血流行状况和研究情况,为进一步降低中国妊娠期贫血患病率,我们结合国际组织提出的贫血防控策略和其他国家的经验,提出以下建议。
一是加大研究支持力度,开展全国性调查研究。本研究通过系统梳理报告中国妊娠妇女贫血患病情况的研究,发现全国性的妊娠妇女贫血流行状况调查仅占文献总量的4.6%,不同研究采用的贫血诊断标准不一,而且较少采用人群抽样方法。因此,现有研究在样本代表性、方法科学性、结果外推性上仍存在不足。建议中国政府加大研究支持力度,资助开展全国层面的、基于人群的、涵盖不同孕期的流行病学调查研究,为准确研判妊娠妇女贫血流行水平、精准实施干预措施提供决策依据。
二是借鉴国际经验,推广更有力的干预措施。中国妊娠期贫血属于中重度公共卫生问题。妊娠期贫血干预措施非常明确,很多国家结合本国贫血流行状况在国家层面推广了妊娠妇女常规补充铁剂、铁强化食品等干预措施[43-44]。在中国,尽管国家已经出台了明确的防控目标,国家卫生健康委、农业部等相关部门也制定了相关技术规范,推广健康教育、贫血筛查、营养咨询与指导等措施,但鉴于目前贫血流行状况,建议参照国际经验,采取妊娠妇女常规补充铁剂、推广铁强化食品等更加有力的防控措施。
三是加强社会动员,提高政府部门和全社会对妊娠期贫血的关注程度。“共建共享、全民健康”是健康中国建设提出的战略主题。妊娠期贫血作为一项具体的健康问题,也应广泛动员全社会的力量,充分利用大众传媒,开展专题健康教育行动,尽可能提高孕产妇及其家庭、相关政府部门和社会组织对贫血的重视程度。
1 World Health Organization.The global prevalence of anaemia in 2011.https://apps.who.int/iris/handle/10665/177094
2 World Health Organization.Worldwide prevalence on anaemia 1993-2005.https://www.who.int/vmnis/database/anaemia/anaemia_status_summary/en/
3 世界卫生组织.第六十五届世界卫生大会决议和决定.https://apps.who.int/gb/or/c/c_wha65r1.html
4 World Health Organization.Global health observatory.http://apps.who.int/gho/data/node.main.ANEMIA1?lang=en.2017-08-30
5 杨红梅,何国琳,史琳,等.川渝城市地区妊娠期铁缺乏及缺铁性贫血的现况调查及多因素分析.实用妇产科杂志,2018,34:840-843.
6 王眺斌.2013年北京天坛社区卫生服务中心辖区孕妇贫血情况调查.生殖医学杂志,2014,23:586-588.
7 布尔布汗·哈什肯别克,古兰,欧阳芬,等.阿勒泰地区哈萨克族孕妇贫血类型调查结果.中国妇幼保健,2015,30:6316-6318.
8 姜珊,庞学红,段一凡,等.2010—2012年中国孕妇贫血流行状况及相关因素.中华预防医学杂志,2018,52:21-25.
9 杨慧,文玉梅.云南藏区农村藏族孕产妇妊娠合并贫血调查.卫生软科学,2013,27:499-501.
10 国家卫生健康委员会.中国卫生健康统计年鉴(2020).北京:中国协和医科大学出版社,2020.
11 荫士安.中国妇女营养与健康状况——2002年中国居民营养与健康状况调查.北京:人民卫生出版社,2008.
12 首都儿科研究所.1998年中国育龄妇女贫血情况调查.中国生育健康杂志,2002,13:102-107.
13 Ma AG,Schouten E,Wang Y,et al.Anemia Prevalence among pregnant women and birth weight in five areas in China.Med Princ Pract,2009,18:368-372.
14 郝文静.中国大陆妊娠期贫血发病因素与围产结局的调查与分析.首都医科大学,2016.
15 赵思宇,景文展,刘珏,等.中国妇女2012—2016年妊娠期贫血患病状况的Meta分析.中华预防医学杂志,2018,52:951-957.
16 Xu X,Liu S,Rao Y,et al.Prevalence and sociodemographic and lifestyle determinants of anemia during pregnancy:a cross-sectional study of pregnant women in China.Int J Environ Res Public Health,2016,13:908.
17 芮东升,靳蕾,叶荣伟,等.中国南方10个县级市妇女妊娠合并贫血患病状况.中国生育健康杂志,2006,17:142-146.
18 靳蕾,叶荣伟,刘建蒙,等.江苏、浙江两省妊娠妇女贫血患病率及相关因素分析.卫生研究,2012,41:65-69.
19 Jin L,Yeung LF,Cogswell ME,et al.Prevalence of anaemia among pregnant women in south-east China,1993-2005.Public Health Nutr,2010,13:1511-1518.
20 王宁.927例孕妇贫血调查分析.中国医院用药评价与分析,2016,16:290-291.
21 宁书芬.妊娠期铁缺乏和缺铁性贫血发病情况的临床调查及预防性补铁时机的研究.石家庄:河北医科大学,2015.
22 李文菊.1558例孕妇孕期贫血状况调查与分析.河北医科大学学报,2011,32:1223-1224.
23 刘佳,杨丽杰,孙全超.吉林省妊娠期缺铁性贫血现状及相关因素调查分析.中国妇幼保健,2016,31:3144-3146.
24 杨柳,李静,董爽.沈阳地区妊娠妇女贫血的流行病学调查.中国妇幼保健,2012,27:5559-5560.
25 王秀东,刘丽华,贺春萍.哈尔滨地区261例孕妇缺铁性贫血分析.中国优生与遗传杂志,2008,16:69.
26 李海素,李亚梅,曹刚,等.孕妇产前贫血患病率及相关因素分析.实用心脑肺血管病杂志,2008,16:70.
27 胡贻椿,李敏,陈竞,等.2010—2012年中国农村孕妇贫血及维生素A、维生素D营养状况.卫生研究,2017,46:361-366.
28 杨慧,文玉梅.云南藏区农村藏族孕产妇妊娠合并贫血调查.卫生软科学,2013,27:499-501.
29 哈什肯别克.布尔布汗,汤雪娟,刘海湖,等.新疆阿勒泰地区哈萨克族孕妇饮食习惯与贫血发生率相关性研究.中国预防医学杂志,2016,17:154-156.
30 樊霞,李小龙,马丽萍,等.陕北某县农村妇女孕期合并贫血的现况调查研究.中国卫生统计,2014,31:294-296.
31 陈丽阳.孕妇缺铁性贫血现状分析.临床和实验医学杂志,2011,10:135,138.
32 李剑英,邢建明,毕丹.孕妇血清铁蛋白与贫血的关系分析.放射免疫学杂志,2013,26:242-244.
33 杨云霞,朱习海,潘元元.响水地区妊娠妇女贫血情况的调查分析.检验医学与临床,2013,10:2408-2409.
34 何颖,陈宁红,高向明,等.宁夏海原地区孕妇贫血患者现状及其影响因素分析.宁夏医科大学学报,2015,37:556-558.
35 王青,刘燕,扈玉婷.宝鸡市孕产妇贫血患病状况分析.中国妇幼保健,2017,32:5090-5092.
36 王红艳,王久香,吴春红.妊娠不同阶段贫血状况及补充叶酸效果分析.现代仪器与医疗,2019,25:77-80.
37 刘海虹,李雪兰,王磊清,等.陕西地区妊娠期妇女铁缺乏和缺铁性贫血患病率调查研究.陕西医学杂志,2018,47:943-946.
38 Rahman MM,Abe SK,Rahman MS,et al.Maternal anemia and risk of adverse birth and health outcomes in low- and middle-income countries:systematic review and meta-analysis.Am J Clin Nutr,2016,103:495-504.
39 Parks S,Hoffman MK,Goudar SS,et al.Maternal anaemia and maternal,fetal,and neonatal outcomes in a prospective cohort study in India and Pakistan.BJOG,2019,126:737-743.
40 Daru J,Tuncalp O,Vogel J.The global burden of severe anaemia on adverse maternal and neonatal outcomes:a secondary analysis of the World Health Organization multicountry survey database.BJOG,2016,123:31.
41 Rahmati S,Delpishe A,Azami M,et al.Maternal anemia during pregnancy and infant low birth weight:a systematic review and meta-analysis.Int J Reprod Biomed (Yazd),2017,15:125-134.
42 马润玫,劳子僖,陈芳.妊娠期缺铁性贫血与补铁.实用妇产科杂志,2006,22:270-272.
43 World Health Organization.Nutritional anaemias:tools for effective prevention and control.Geneva:World Health Organization,2017
44 Kapil U,Kapil R,Gupta A.National iron plus initiative:current status & future strategy.Indian J Med Res,2019,150:239-247.