极早早产儿(very premature infant,VPI)是指胎龄大于28周,不足32周的新生儿,因其各个器官发育还未成熟,因此,极易受到外界各种因素的影响而导致死亡或发育异常[1-2]。随着医学的进步,早产儿生命支持技术日臻完善,该群体的存活率有明显的提高,但神经发育状况仍不容乐观。大量的流行病学研究显示,出生胎龄越小,早产儿发生脑瘫、行为障碍、认知障碍等神经系统功能障碍的风险性越高,有报道显示早产儿脑瘫的发生率为足月儿的80倍[3]。婴幼儿神经发育异常不仅严重影响其自身的生活质量,同时也给家庭带来了沉重的心理和经济负担。因此,建立长期随访机制,对早产儿行风险评估并实施针对性地干预措施,对于其神经系统损伤的预防和长期预后的改善极为重要[4-5]。本研究通过对85例VPI的随访资料进行分析,研究影响VPI神经发育的高危因素,旨在为临床上VPI早期干预手段的选择提供一定的数据支持,现将结果报道如下。
资料与方法
一、一般资料
选取华中科技大学同济医学院附属同济医院新生儿科,2017年1月—2019年9月完成随访的VPI共85例,在VPI纠正年龄(以胎龄40周为起点计算纠正后面的生理年龄,即实际月龄与早产周数之差)1岁时进行智能发育测试(CDCC)评估其神经发育预后情况,根据预后结果分为神经发育正常组43例和神经发育异常组42例。纳入标准:(1)从出生到纠正年龄1岁的随访信息完整;(2)家长均签署知情同意书。排除标准:(1)信息缺失;(2)先天神经系统畸形;(3)先天遗传性或代谢性疾病。
二、方法
1.VPI基本信息整理和分组依据:全部VPI均使用纠正年龄,给予为期一年的随访观察,记录VPI的身长、体重、头围、喂养史和0~1岁间的身体情况和临床表现,整理父母基本信息,记录母亲妊娠期血糖血压是否有异常。在VPI纠正年龄40周时进行新生儿神经行为评分(neonatal behavioral neurological assessment, NBNA),在VPI纠正年龄1岁时进行智能发育测试(CDCC)评估患儿预后,根据预后情况对患儿进行分组,其中智力发育指数(mental development index,MDI)或运动发育指数(physical development index,PDI)有一项<85分为神经行为发育异常,MDI和PDI均≥85分为神经行为发育正常。整理相关随访信息,并对数据进行分析。
2.早期干预方法和相关判断标准:干预方法包括(1)父母通过图片、多媒体或肢体接触等多种形式对VPI患儿行教育干预;(2)按时为VPI患儿做全身按摩,并帮助患儿做体操运动;(3)引导患儿做主动运动。父母对早教认识程度判断标准为(1)重视。认真系统的学习与VPI相关的干预知识,在医师指导下制定系统化的干预方案,并严格执行;(2)较重视。对VPI相关的干预知识有了解,有系统性的干预方案,执行偶尔有松懈;(3)一般。无系统性的干预方案,偶尔引导患儿做运动。干预频率判断标准为(1)积极。每周行家庭干预4 d以上,每天干预时间超过30 min;(2)一般。每周行家庭干预1 d以上,每天干预时间超过30 min;(3)无。基本没有进行系统性的家庭干预。
3.统计学处理:采用SPSS 20.0统计软件处理,计量资料采用![]() 表示;组间比较采用独立t检验;计数资料用%表示,采用χ2检验。P<0.05为差异有统计学意义。预后影响因素先使用单因素方差分析(ANOVA)进行初步筛选,对可能的高危因素行Logistic回归分析,了解各高危因素的相对危险度和95%可信区间。
表示;组间比较采用独立t检验;计数资料用%表示,采用χ2检验。P<0.05为差异有统计学意义。预后影响因素先使用单因素方差分析(ANOVA)进行初步筛选,对可能的高危因素行Logistic回归分析,了解各高危因素的相对危险度和95%可信区间。
结 果
一、VPI的一般概况和总体神经学预后
随访资料完整的病例共85例,其中男38例,女57例,平均胎龄(30.3±1.4)周,平均出生体重(1.5±0.3)kg,平均住院天数(43.3±9.6)d。85例中,顺产VPI有34例,剖宫产VPI有51例,单胎VPI有45例,多胎VPI有40例;85例VPI在纠正年龄1岁时行CDCC评估,正常组VPI的出生体重高于异常组VPI,差异有统计学意义(P<0.05)。见表1。
表1 两组VPI基本特征
Table 1 Baseline characteristics of VPIs by groups

GroupsNSexMaleFemaleGA(week)BW(kg)Length(cm)HC(cm)Daysinhospital(days)NBNADelivery(N)SVDC/SParitySingletonTwinsNormal43202330.4±1.11.6±0.2∗42.5±3.230.2±2.540.8±9.2∗33.8±2.916272518Abnormal42182430.2±1.71.4±0.342.6±3.530.3±2.745.7±9.934.2±2.918242022
N:number; GA:gestational age; BW:birth weight; HC:head circumference; CGA:corrected gestational age; SVD:spontaneous virginal delivery; C/S:Caesarean section; Compared with the abnormal, *P<0.05
二、影响VPI神经发育预后的临床因素分析
正常组VPI的颅内出血发生率为11.6%,低于异常组VPI的33.3%,正常组的超低出生体重新生儿发生率为14.0%,明显低于异常组的33.3%,差异均有统计学意义。见表2。
表2 两组VPI出生时临床特征分析[例(%)]
Table 2 Clinical characteristics of VPIs by groups[n(%)]

GroupsNGA<30weeksInfectionIntracranialhemorrhageELBWNormal4312(27.9)9(20.9)5(11.6)∗6(14.0)∗Abnormal4215(35.7)14(33.3)14(33.3)14(33.3)
GA:gestational age; ELBW:extremely low birth weight; Compared with the abnormal, *P<0.05
三、影响VPI神经发育预后的家庭因素分析
正常组VPI母亲的文化程度高于异常组患儿,正常组VPI父母对早期教育重视程度高于异常组,且正常组VPI父母积极干预率为41.9%,高于异常组的14.3%,差异有统计学意义。见表3。
表3 两组VPI家庭因素分析[例(%)]
Table 3 Social-economic condition of VPIs by groups[n(%)]
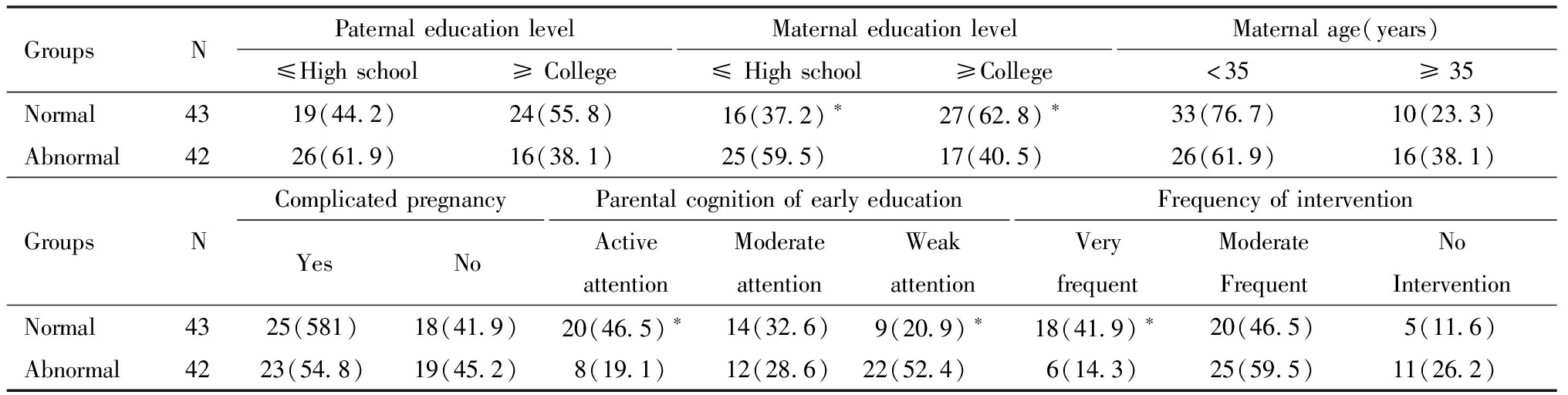
GroupsNPaternaleducationlevel≤Highschool≥CollegeMaternaleducationlevel≤Highschool≥CollegeMaternalage(years)<35≥35Normal4319(44.2)24(55.8)16(37.2)∗27(62.8)∗33(76.7)10(23.3)Abnormal4226(61.9)16(38.1)25(59.5)17(40.5)26(61.9)16(38.1)GroupsNComplicatedpregnancyYesNoParentalcognitionofearlyeducationActiveattentionModerateattentionWeakattentionFrequencyofinterventionVeryfrequentModerateFrequentNoInterventionNormal4325(581)18(41.9)20(46.5)∗14(32.6)9(20.9)∗18(41.9)∗20(46.5)5(11.6)Abnormal4223(54.8)19(45.2)8(19.1)12(28.6)22(52.4)6(14.3)25(59.5)11(26.2)
Compared with the abnormal,*P<0.05
四、VPI神经发育预后影响因素的Logistic回归分析
以纠正年龄1岁时VPI的神经发育状况(正常,异常)为变量,以性别、超低出生体重、孕周(<30周,≥30周)、生产方式、多胎与否、宫内感染、颅内出血、患儿父母文化程度、早教重视程度、干预频率积极性为因变量,进行Logistic回归分析,筛选影响VPI神经发育的危险因素。结果显示,母亲文化水平不高(高中及以下)、超低出生体重、颅内出血是与VPI神经发育预后相关的危险因素,而父母对早期教育的重视、干预的积极性是保护因素。见表4。
表4 VPI神经发育状况影响因素的Logistic分析
Table 4 Multivariate Logistic regression of risk factors in neurodevelopment of VPIs
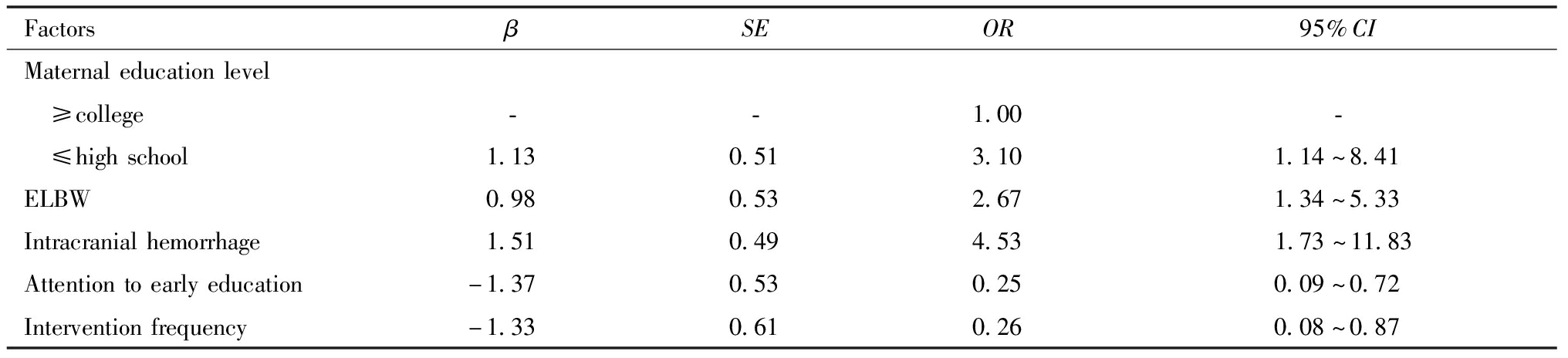
FactorsβSEOR95%CIMaternaleducationlevel ≥college--1.00- ≤highschool1.130.513.101.14~8.41ELBW0.980.532.671.34~5.33Intracranialhemorrhage1.510.494.531.73~11.83Attentiontoearlyeducation-1.370.530.250.09~0.72Interventionfrequency-1.330.610.260.08~0.87
讨 论
VPI因其生理特殊性,易发生各种并发症,从而导致死亡或发育障碍,虽然近年来该群体的死亡率显著下降,但 VPI的残障发生率远远高于足月儿,作为临床中的关注重点,VPI的神经发育状况不容乐观,其神经发育异常等后遗症依旧存在且无降低趋势[6-8]。Kline等[9]研究表明,早产儿易出现神经发育异常情况,且早期皮质成熟对早产儿神经发育有一定的预测价值。本研究显示VPI神经发育异常有42例,占49.4%,可见神经发育异常在早产儿中比较常见,需早期筛查、诊断及治疗。由于婴幼儿期神经发育的重要性,故对可能影响 VPI神经发育的各类危险因素进行评估和筛选,及时施以科学有效的针对性干预进而改善 VPI的神经发育预后,对于 VPI家庭和整个社会而言至关重要[10-11]。
多因素分析能客观全面地评估各临床因素与家庭因素对VPI神经发育预后的影响,从中筛选出与不良结局有关的主要因素,并显示相关因素的风险比重,对于VPI神经发育的预后判断和相应干预措施的制定具有指导意义[12]。本研究从VPI随访资料中筛选出85例VPI信息,以纠正年龄1岁时的神经发育情况为参照,对VPI的临床状况和家庭因素进行分析。临床研究证实,VPI的脑瘫发生率高于足月新生儿,同时有文献报道显示低胎龄和极低出生体重是影响患儿神经预后的重要危险因素[13]。本研究中正常组VPI的出生体重显著高于异常组VPI,且超低出生体重发生率显著低于异常组,提示出生体重与VPI神经发育预后有一定的关系;Logistic分析显示,超低出生体重是极早早产儿发生神经发育异常的高危因素,其OR为2.67(1.34~5.33),具有显著的统计学意义,但两组间的胎龄差异无统计学意义,可能与样本量较少有关。正常组VPI的颅内出血发生率显著低于异常组VPI,回归分析显示,颅内出血对于神经系统不良预后的OR值为4.53(1.73~11.83),是引起VPI不良神经预后最危险的因素。多胎妊娠因子宫过度膨胀以及并发症等原因从而使胎儿早产的风险性增加,胡彦等[14]的一项研究显示,多胎是引发早产的重要风险因素。同时杨丽等[15]提出多胎早产儿的预后与足月儿相比较差。本研究中CDCC异常组中的多胎患儿占比高于正常组,但由于病例数量较少,未表现出显著差异。在以往的研究中,NBNA评分在缺血性脑病等足月儿的早期预后评估中具有重要的预测价值,然而在VPI的预后评估中,由于影响因素较多,两组患儿间无明显差异,不能作为远期预后的敏感指标。
除以上临床因素的影响,家庭因素对于VPI神经发育预后的作用同样不可小觑。Voss等[16]认为母亲学历与孩子的智力预后密切相关,文化程度越高,对孩子的生长与智能发育越有利。本研究中,CDCC正常组患儿母亲的文化程度显著高于异常组,与上述学者研究一致;Logistic回归分析显示,母亲文化水平不高是影响VPI神经发育的独立危险因素,其OR值为3.10(1.14~8.41),分析原因可能与母亲在家庭教育中的重要作用有关。传统观念中,母亲往往会更多地参与家庭教育,及对子女的陪伴和引导,母亲文化水平不高可能导致对于VPI干预措施上的认知偏差。另外,患儿父母对早教的重视程度和干预积极性在正常组和异常组之间也具有显著差异,该结果同夏晓芹等[17]、Schaub等[18]的报道相一致,提示提高父母对早教的重视程度,对早产患儿行积极干预有助于早产患儿的神经发育。
综上所述,VPI是不良神经发育预后的高危人群,母亲文化程度、出生体重、颅内出血是与VPI神经发育不良相关的高危因素,同时提高家长对于早教的重视程度,采取积极有效的干预措施对VPI的神经行为发育意义重大。此外,本研究存在一定的不足:(1)仅在患儿纠正年龄1岁的时间内进行随访,时间较短,未能进行多个年龄段的对比;(2)随访病例数较少,需在今后的研究中进一步扩大随访例数,延长随访时间,以完善结论。
1 Nist MD,Pickler RH,Steward DK,et al.Inflammatory mediators of stress exposure and neurodevelopment in very preterm infants:Protocol for the stressneuro‐immune study.J Adv Nurs,2019,75:2236-2245.
2 何俐莹,岑超,陶雪莹.新生儿中早产儿视网膜病变患病情况分析.重庆医学,2019,48:1029-1031.
3 Sutton PS,Darmstadt GL.Preterm Birth and Neurodevelopment:A Review of Outcomes and Recommendations for Early Identification and Cost-effective Interventions.J Trop Pediatr,2013,59:258-265.
4 王雪茵,周敏,张小松.出院后早产儿随访与早期综合干预依从性影响因素分析.中国公共卫生,2019,35:712-715.
5 Huang YS,Hsu JF,Paiva Te,et al.Sleep-disordered breathing,craniofacial development,and neurodevelopment in premature infants:a 2-year follow-up study.Pubmed,2019,60:287-288.
6 傅晓丹,陈晓春.集束化护理模式对早产儿智能发育及神经功能的影响.中华现代护理杂志,2016,22:4249-4252.
7 Vliegenthart RJS,van Kaam AH,Aarnoudse-Moens CSH,et al.Duration of mechanical ventilation and neurodevelopment in preterm infants.Arch Dis Child Fetal Neonatal Ed,2019,104:F631-F635.
8 龙芳,邹静静,钟迪.晚期早产儿早期神经系统发育情况及其影响因素.海南医学,2019,30:1551-1553.
9 Kline JE,Illapani VSP,He L,et al.Early cortical maturation predicts neurodevelopment in very preterm infants.Arch Dis Child Fetal Neonatal Ed,2020,105:460-465.
10 熊家玲,刘宇,喻琴.早期综合干预对早产儿生长发育的影响.中国妇幼健康研究,2016,27:1035-1037.
11 刘利蕊,武彦秋,刘霞.神经发育早期干预在早产儿纵向发育中的应用效果.中国儿童保健杂志,2019,27:414-417.
12 Linsell L,Malouf R,Morris J,et al.Risk Factor Models for Neurodevelopmental Outcomes in Children Born Very Preterm or With Very Low Birth Weight:A Systematic Review of Methodology and Reporting.Am J Epidemiol,2017,185:601-612.
13 赵凯怡,赵芸,潘静子.极低出生体重儿和极早早产儿随访检测及预后影响因素分析.中华物理医学与康复杂志,2015,37:24-28.
14 胡彦,李岚,黄文珍.我院近10年早产危险因素改变的回顾性研究.海南医学,2016,27:3356-3358.
15 杨丽,肖群文,熊晶晶.双胎早产儿的临床特点.中华实用儿科临床杂志,2015,30:118-121.
16 Voss W,Jungmann T,Wachtendorf M,et al.Long-term cognitive outcomes of extremely low-birth-weight infants:the influence of the maternal educational background.Acta Paediatrica,2012,101:569-573.
17 夏晓芹,卢庆晖,何丽平.早产儿出院后随访管理及早期干预对其预后的影响.南昌大学学报(医学版),2015,55:58-60.
18 Schaub S,Ramseier EP,Neuhauser A,et al.Effects of home-based early intervention on child outcomes:A randomized controlled trial of parents as teachers in Switzerland.Early Child Res Q,2019,48:173-185.