研究表明,正常染色体胎儿中约2.4%存在鼻骨缺失,而约68.5%的21-三体综合征胎儿,超声检查时会发现鼻骨缺失[1]。国内外诸多学者建议将胎儿鼻骨异常作为染色体异常的一项重要超声软指标。近年来,胎儿鼻骨长度的研究日趋深入,诸多文献表明胎儿鼻骨发育不良或鼻骨缺失与胎儿先天性畸形甚至与早产等不良结局密切相关[2-3]。本研究旨在建立本地区人群鼻骨发育的正常参考值范围,探讨胎儿鼻骨发育异常与结构畸形和染色体非整倍体异常的关系,为鼻骨发育异常胎儿的产前咨询和产前诊断提供依据。
资料和方法
1.一般资料:选取2012年2月至2017年2月在西安交通大学第一附属医院进行产前超声检查并住院分娩或住院终止妊娠的孕12周至42周单胎妊娠孕妇作为研究对象,共5 724例,孕妇年龄17~47岁,平均年龄(28.6±8.7)岁。胎龄的确定依据为(1)既往月经周期规律者根据末次月经确定孕周;(2)末次月经不详或既往月经周期不规律者根据早孕期超声测量顶臀径(CRL)确定孕周。
2.超声仪器及测量方法:采用GE公司的Voluson E8实时三维彩色多普勒超声诊断仪。按照2012年产前超声检查指南要求[4]对胎儿进行产前超声检查,如果发现存在胎儿畸形,需进一步仔细扫查和记录。主要的测量指标包括胎儿鼻骨长(NBL)、颈后透明带(NT)、双顶径(BPD)、顶臀径(CRL)、股骨长(FL)、腹围(AC)。胎儿鼻骨观察和测量包括采用胎儿正中矢状切面,图像放大至可以清晰分辨鼻骨和鼻前皮肤。正中矢状切面和冠状切面若鼻骨不可见或其回声低于皮肤,为鼻骨缺失,胎儿鼻骨长度低于相应孕周的第2.5百分位为鼻骨短小,将鼻骨缺失和鼻骨短小统称为鼻骨发育不良[5-6]。胎儿超声测量由两名高年资超声医生进行,研究开始前通过预试采用Kappa检验进行测量者一致性检验。
3.病例随访:对所有研究对象追踪新生儿情况,对超声发现结构畸形或鼻骨发育不良者、多个超声软指标、中孕期血清学筛查高风险、无创DNA筛查高风险者,通过脐血或羊水穿刺等手段,进行染色体核型分析,对于家属拒绝羊水穿刺者,行产后活产儿外周血染色体核型分析或引产后皮肤组织高通量测序寻求遗传学病因。
4.统计学处理:采用SPSS 16.0软件进行统计分析,计量资料以均数±标准差表示,计数资料以百分比表示。计数资料采用卡方检验。检验水准α=0.05,以P<0.05表示差异有统计学意义。
结果
1.本地区各孕周胎儿鼻骨长度:随访成功5 724例,5 724例胎儿中超声发现结构畸形者229例,未发现结构畸形者共5 495例,剔除其中2例21-三体综合征,共5 493例进行鼻骨正常值计算。各孕周胎儿鼻骨长度值见表1。胎儿鼻骨长度随胎儿孕周增加而增加,回归方程式为NBL(mm)=0.273×妊娠周数-0.052(R2=0.763,SE=0.003,P<0.05)。无结构畸形、无染色体非整倍体异常胎儿中,发现鼻骨缺失、鼻骨短小者289例,占5.27%(289/5 489)。
表1 各孕周胎儿鼻骨长度值(mm)
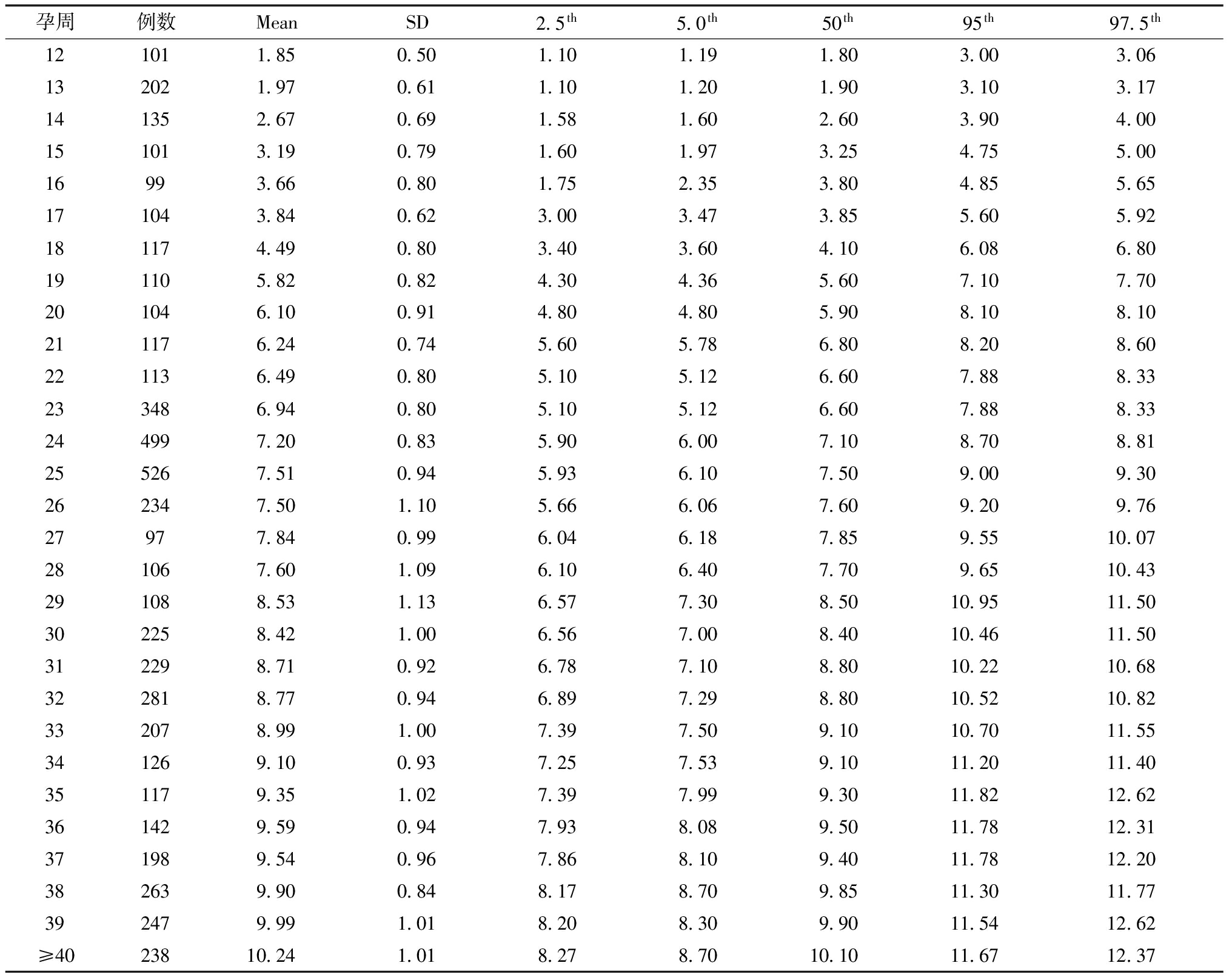
孕周例数MeanSD2.5th5.0th50th95th97.5th121011.850.501.101.191.803.003.06132021.970.611.101.201.903.103.17141352.670.691.581.602.603.904.00151013.190.791.601.973.254.755.0016993.660.801.752.353.804.855.65171043.840.623.003.473.855.605.92181174.490.803.403.604.106.086.80191105.820.824.304.365.607.107.70201046.100.914.804.805.908.108.10211176.240.745.605.786.808.208.60221136.490.805.105.126.607.888.33233486.940.805.105.126.607.888.33244997.200.835.906.007.108.708.81255267.510.945.936.107.509.009.30262347.501.105.666.067.609.209.7627977.840.996.046.187.859.5510.07281067.601.096.106.407.709.6510.43291088.531.136.577.308.5010.9511.50302258.421.006.567.008.4010.4611.50312298.710.926.787.108.8010.2210.68322818.770.946.897.298.8010.5210.82332078.991.007.397.509.1010.7011.55341269.100.937.257.539.1011.2011.40351179.351.027.397.999.3011.8212.62361429.590.947.938.089.5011.7812.31371989.540.967.868.109.4011.7812.20382639.900.848.178.709.8511.3011.77392479.991.018.208.309.9011.5412.62≥4023810.241.018.278.7010.1011.6712.37
2.鼻骨发育不良与胎儿畸形的关系:产前超声检查发现,胎儿结构畸形共229例,其中胎儿鼻骨发育不良67例(占29.26%,其中鼻骨缺失7例),产前超声检查未发现结构畸形的5 495例胎儿中,鼻骨发育不良293例(5.33%,其中2例鼻骨缺失),两组差异有统计学意义。
成功随访5 724例新生儿,其中鼻骨发育不良360例(6.29%)。鼻骨发育不良的胎儿中合并结构畸形者67例(占18.61%),鼻骨发育正常的胎儿(5 364例)中合并结构畸形者162例(占3.02%),两者差异有统计学意义。
鼻骨发育不良胎儿合并结构畸形者(67例)中,单发畸形29例(43.28%),多发畸形38例(56.72%),鼻骨发育正常胎儿合并结构畸形者(162例)中,单发畸形131例(80.86%),多发畸形31例(19.14%),二者比较差异有统计学意义。
鼻骨发育不良且合并结构畸形者(67例)中,唇腭裂7例,非唇腭裂60例;鼻骨发育正常且合并结构畸形者(162例)中,唇腭裂3例,非唇腭裂159例,二者比较差异有统计学意义。鼻骨发育不良合并唇腭裂7例中,1例唇裂合并叶状全前脑,表现为鼻骨缺失;1例唇裂合并Dandy-Walker综合征、双侧脉络丛囊肿、胸腔积液、左心室强回声灶、室缺,表现为鼻骨短小;5例唇腭裂合并单脐动脉、颈后皮褶(NF)增厚、心脏畸形、脑积水、足内翻等超声软指标或结构畸形,均表现为鼻骨短小。
鼻骨发育不良胎儿中,前五位结构畸形顺位是前脑无裂畸形、颈部水囊瘤、胼胝体发育不良、法乐氏四联症、单心室、永存动脉干,具体胎儿鼻骨发育不良伴发的主要结构畸形类型和构成比率见表2。鼻骨正常组胎儿中,前五位结构畸形顺位是室间隔缺损、脊柱裂、无脑/露脑畸形、唇腭裂、先天性肺气道畸形。
表2 胎儿鼻骨发育不良伴发主要结构畸形类型和构成比
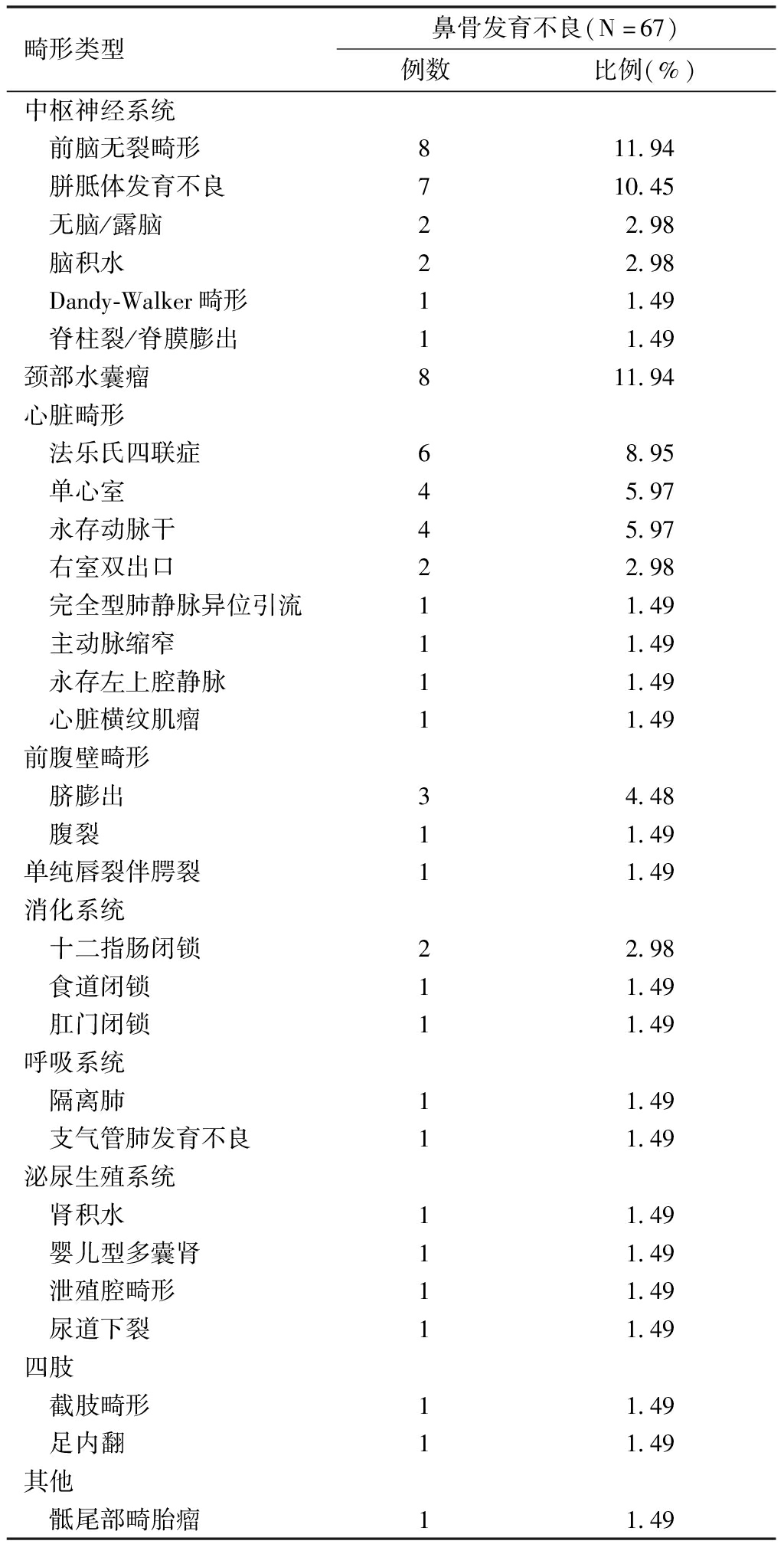
畸形类型鼻骨发育不良(N=67)例数比例(%)中枢神经系统 前脑无裂畸形811.94 胼胝体发育不良710.45 无脑/露脑22.98 脑积水22.98 Dandy-Walker畸形11.49 脊柱裂/脊膜膨出11.49颈部水囊瘤811.94心脏畸形 法乐氏四联症68.95 单心室45.97 永存动脉干45.97 右室双出口22.98 完全型肺静脉异位引流11.49 主动脉缩窄11.49 永存左上腔静脉11.49 心脏横纹肌瘤11.49前腹壁畸形 脐膨出34.48 腹裂11.49单纯唇裂伴腭裂11.49消化系统 十二指肠闭锁22.98 食道闭锁11.49 肛门闭锁11.49呼吸系统 隔离肺11.49 支气管肺发育不良11.49泌尿生殖系统 肾积水11.49 婴儿型多囊肾11.49 泄殖腔畸形11.49 尿道下裂11.49四肢 截肢畸形11.49 足内翻11.49其他 骶尾部畸胎瘤11.49
3.鼻骨发育不良与染色体非整倍体异常的关系:5 724例研究对象中,染色体非整倍体异常共54例(0.94%)。其中,鼻骨缺失胎儿中染色体非整倍体异常构成比率最高(9/9,100%);其次为鼻骨短小胎儿染色体非整倍体异常(27/351,7.69%);5 364例鼻骨正常胎儿中18例染色体非整倍体异常(0.34%),三组比较差异有统计学意义。
54例染色体非整倍体异常中,21-三体40例(74.07%,40/54),18-三体6例(11.11%,6/54),13-三体3例(5.56%,3/54),性染色体非整倍体异常5例(9.25%,5/54)。
360例鼻骨发育不良胎儿中,合并染色体非整倍体异常者36例(10%,36/360);鼻骨发育正常胎儿(5 364例)中,合并染色体非整倍体异常者18例(0.34%,18/5 364),二者比较差异有统计学意义。
鼻骨发育不良伴发的染色体非整倍体异常中,21-三体28例(77.78%),18-三体4例(11.11%),13-三体2例(5.56%),性染色体非整倍体异常2例(5.56%)。见表3。
表3 胎儿鼻骨发育不良伴发的染色体非整倍体异常的主要类型及构成比率

染色体非整倍体异常类型例数构成比(%)21-三体2877.7818-三体411.1113-三体25.56性染色体非整倍体25.56 45,XO12.78 47,XXY12.78合计36100
鼻骨发育不良者染色体非整倍体异常的发生比例无论在伴发结构畸形胎儿中还是不伴发结构畸形胎儿中,均显著高于鼻骨发育正常者,见表4。
表4 鼻骨发育不良与染色体非整倍体异常的关系
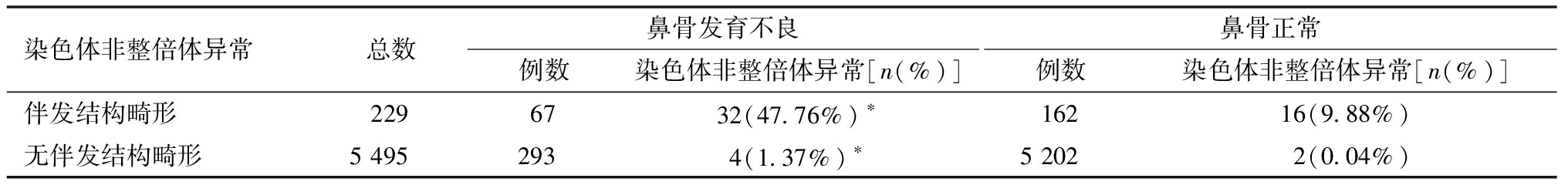
染色体非整倍体异常总数鼻骨发育不良例数染色体非整倍体异常[n(%)]鼻骨正常例数染色体非整倍体异常[n(%)]伴发结构畸形2296732(47.76%)∗16216(9.88%)无伴发结构畸形54952934(1.37%)∗52022(0.04%)
注:与鼻骨正常比较,*P<0.05
讨论
1.正常胎儿各孕周鼻骨长度存在地域、种族差异[11,13]:建立本地区胎儿鼻骨长度正常值范围对于诊断胎儿鼻骨发育不良有重要意义,可以一定程度避免过度诊断或诊断不足。Yayla等[5]2011年对印度、德国、中国、美国、荷兰等地区孕11~14周正常胎儿鼻骨长度进行比较,证实了胎儿鼻骨长度存在种族地区差异。Burn等[7]研究发现东非人群若采用白种人的标准则使鼻骨发育不良的诊断增加了3倍。本研究中的所有对象均为中国陕西省孕妇,与谢红宁等[6,8]得出的国人参考值范围相比较,也存在着一定差异,表现为各孕周第2.5百分位普遍偏大。究其原因,可能由于早孕期测量技术难度相对较大、孕妇产检于某些孕周比较集中,导致某些孕周样本量较小,可能是导致差异的原因之一。本研究提示,正常胎儿鼻骨长度随孕周增加而增加,但未对鼻骨发育不良胎儿进行纵向鼻骨长度的随访测量。目前尚未有文献报告正常人群中胎儿鼻骨发育不良的发生率,以及出生后鼻骨发育情况的随访。
2.鼻骨发育不良与胎儿结构畸形的关系:本研究发现,与鼻骨发育正常胎儿比较,鼻骨发育不良胎儿合并结构畸形的构成比明显增加,同时,与鼻骨发育正常合并结构畸形者相比,鼻骨发育不良胎儿合并结构畸形的胎儿中,多发畸形构成比明显增加。
另外,本研究还发现鼻骨发育不良胎儿合并唇腭裂的构成比率明显增加。研究发现,正常胎儿鼻骨长度明显长于合并唇裂的胎儿[9],但由于唇裂、腭裂的发病机制和发展方式并不相同,仅仅只有唇裂的胎儿,其鼻骨长度比正常人短小,但是单纯的腭裂或者唇、腭裂均存在的胎儿鼻骨测值与正常胎儿差异不明显,Hansen等[10]的研究证实了这一点。本研究中单纯唇裂伴腭裂3例,其胎儿鼻骨长度在正常范围内,与报道结果一致。而本研究发现的鼻骨异常中,1例唇裂合并叶状全前脑,表现为鼻骨缺失;1例唇裂合并Dandy-Walker综合征、双侧脉络丛囊肿、胸腔积液、左心室强回声灶、室缺,表现为鼻骨短小;5例唇腭裂合并单脐动脉、颈后皮褶(NF)增厚、心脏畸形、脑积水、足内翻等超声软指标或结构畸形,均表现为鼻骨短小。本研究因样本量太小,且均合并多发畸形,胎儿鼻骨异常由多发畸形引起,还是唇裂/腭裂导致的鼻骨发育异常尚有待考证。
解左平等[9]认为胎儿鼻骨异常与胎儿颅内畸形关系密切,本研究中胎儿鼻骨异常也合并颅内畸形,其中8例鼻骨异常胎儿合并全前脑(叶状/半叶全前脑),1例鼻骨异常胎儿合并Dandy-Walker综合征。胎儿鼻骨异常与结构畸形关系密切,两组结构畸形谱有所差异。本研究鼻骨发育不良并结构畸形中以前脑无裂畸形、胼胝体发育不良、法乐氏四联症和永存动脉干等心脑畸形为主,谢红宁等[6,8]报道鼻骨异常且合并染色体异常者多为前脑无裂畸形、小脑异常、侧脑室扩张/脑积水等中枢神经系统异常。
3.鼻骨发育不良与染色体非整倍体异常的关系:鼻骨发育不良,特别是鼻骨缺失与21-三体的关系基本明确[11-13],本研究染色体非整倍体异常共54例,以21-三体最多,40例(占74.07%),其次18-三体6例(11.11%),性染色体非整倍体异常5例(9.26%),13-三体3例(占5.56%)。
与鼻骨发育正常胎儿相比,鼻骨发育不良胎儿合并染色体非整倍体异常构成比率明显增加,同时鼻骨发育不良者染色体非整倍体异常的构成比率无论在结构畸形者中还是无结构畸形者中构成比率均显著高于鼻骨正常者,与前人报道结果一致 [11]。
本研究的数据来自2017年2月之前,大多数只进行了染色体核型分析,仅对2016年以后引产儿进行了高通量测序,因而有无拷贝数变异(CNV)不详。侯磊等[14]2018年回顾性分析了29例鼻骨发育异常胎儿,染色体异常15例,占51.7%,其中3例为CNV。新近的一项研究[15]对118例鼻骨发育不良胎儿进行染色体微阵列分析(CMA),发现 31例染色体异常者中,6例(10%)为CNV临床相关异常,这6例中2例为孤立性鼻骨发育不良。因此对于鼻骨发育不良的胎儿,无论是鼻骨缺失还是鼻骨短小,均建议产前诊断除染色体核型分析外要进行CNV检测。
综上所述,建立本地区胎儿鼻骨长度正常值范围对于诊断胎儿鼻骨发育不良有重要意义。鼻骨发育不良胎儿合并结构畸形的构成比率明显增加,特别是多发畸形,鼻骨发育不良胎儿合并染色体非整倍体异常构成比率也明显增加。对于产前超声发现胎儿鼻骨发育不良的胎儿,需要进行胎儿染色体核型分析及CNV检测以寻找遗传性病因。
1 Sonek JD,Cicero S,Neiger R,et al.Nasal bone assessment in prenatal screening for trisomy 21.Am J Obstet Gynecol,2006,195:1219-1230.
2 Canda MT,Demir N,Sezer O.Fetal Nasal Bone Length as a Novel Marker for Prediction of Adverse Perinatal Outcomes in the First-Trimester of Pregnancy.Balkan Med J,2017,34:127-131.
3 Wojda KM,Moczulska H,Sieroszewski PJ.The absence of fetal nasal bones in ultrasound examination between 11+0 and 13+6 weeks of gestation versus the occurrence of trisomies 21,18,and 13.Ginekol Pol,2019,90:604-606.
4 李胜利,邓学东.产前超声检查指南(2012).中华医学超声杂志(电子版).2012,9:574-580.
5 Yayla M,Ergin RN,Goynumer G.Normative values of fetal nasal bone lengths of Turkish singleton pregnancies in the first trimester.J Turk Ger Gynecol Assoc,2011,12:225-228.
6 谢红宁,朱云晓,李丽娟,等.胎儿鼻骨超声测量对染色体异常的诊断价值.中华围产医学杂志,2006,9:89-92.
7 Burn SC,Markese A,Bangdiwala A,et al.Fetal nasal bone length in the East African population.J Ultrasound Med,2020,39:1007-1012.
8 谢红宁,朱云晓,李丽娟,等.对妊娠中晚期孕妇行超声检测胎儿鼻骨发育状况以筛查唐氏综合征.中华妇产科杂志,2008,43:171-174.
9 解左平,金社红,李红梅,等.胎儿鼻骨超声检测的临床意义.浙江医学,2009,31:991-992.
10 Hansen L,Skovgaard LT,Nohing D,et al.Human prenatal nasal bone lengths:normal standards and length values in fetuses with cleft lip and cleft palate.Cleft Palate Craniofac J,2005,42:165-170.
11 Du Y,Ren Y,Yan Y,et al.Absent fetal nasal bone in the second trimester and risk of abnormal karyotype in a prescreened population of Chinese women.Acta Obstet Gynecol Scand,2018,97:180-186.
12 Węgrzyn P,Czuba B,Serafin D,et al.Nasal bone in screening for T21 at 11-13 + 6 weeks of gestation-a multicenter study.Ginekol Pol,2016,87:751-754.
13 Gautier M,Gueneret M,Plavonil C,et al.Normal Range of Fetal Nasal Bone Length during the Second Trimester in an Afro-Caribbean Population and Likelihood Ratio for Trisomy 21 of Absent or Hypoplastic Nasal Bone.Fetal Diagn Ther,2017,42:130-136.
14 侯磊,王小新,姜海利,等.鼻骨发育异常胎儿产前诊断结果的分析.中华医学杂志,2018,98:3532-3535.
15 Gu YZ,Nisbet DL,Reidy KL,et al.Hypoplastic nasal bone:A potential marker for facial dysmorphism associated with pathogenic copy number variants on microarray.Prenat Diagn,2019,39:116-123.