表1 初产妇一般情况分析(n=76)
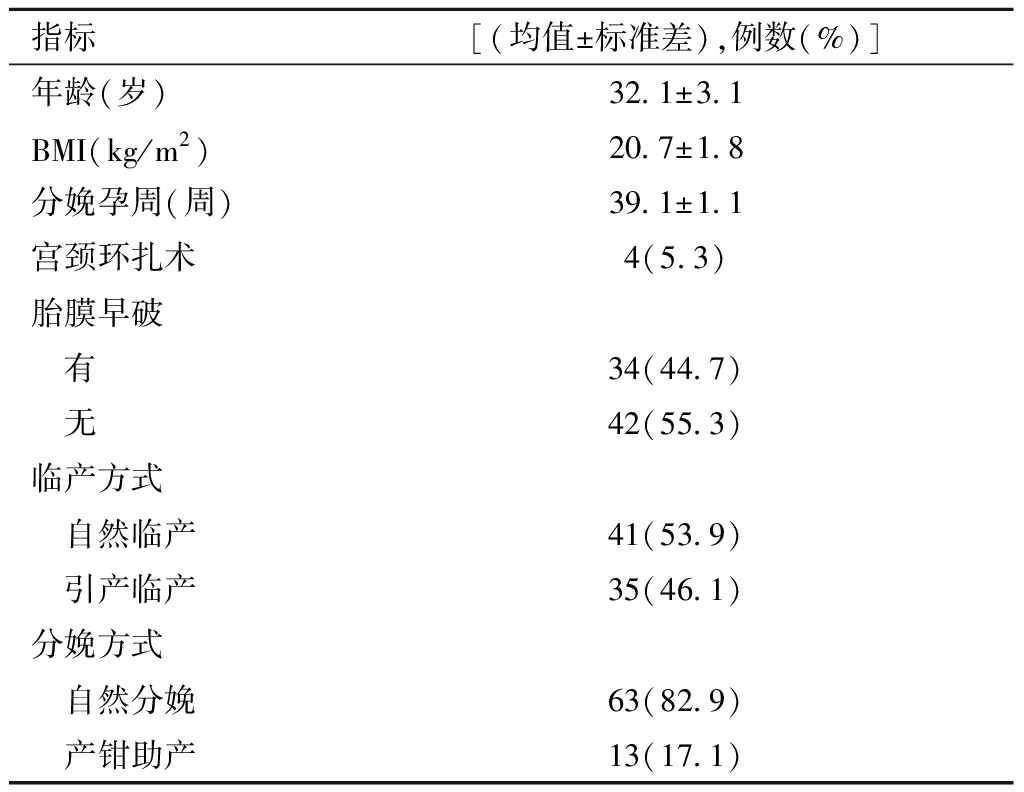
指标[(均值±标准差),例数(%)]年龄(岁)32.1±3.1BMI(kg/m2)20.7±1.8分娩孕周(周)39.1±1.1宫颈环扎术4(5.3)胎膜早破 有34(44.7) 无42(55.3)临产方式 自然临产41(53.9) 引产临产35(46.1)分娩方式 自然分娩63(82.9) 产钳助产13(17.1)
·妇儿临床·
子宫颈鳞状上皮内病变(cervical squamous intraepithelial lesion,SIL)是育龄期女性常见的妇科疾病[1-2],近年来该病发病率呈显著上升趋势且呈年轻化趋势发展[3]。宫颈锥切术是目前临床上常见的治疗手段,包括子宫颈环形电切术(loop electrosurgical excision procedure,LEEP)和冷刀锥形切除术(cold knife conization,CKC)[4]。宫颈锥切术治疗后要求保留生育功能的年轻女性越来越多[5],对生育过程的影响也越来越受到关注,但宫颈锥切术至妊娠的时间间隔对产程影响的研究报道相对较少。为此,本文对2016年5月—2018年4月于北京妇产医院建档且既往有宫颈锥切术史的单胎足月妊娠经阴道分娩的初产妇进行回顾性研究,探讨宫颈锥切术至妊娠的时间间隔对产程的影响,分析两者的关系。
1.资料来源:收集2016年5月—2018年4月于北京妇产医院建档且既往有宫颈锥切术史的初产妇的信息,最终本研究共入组有宫颈锥切术史的单胎足月妊娠经阴道分娩的初产妇76例。收集初产妇年龄、BMI(body mass index)、分娩孕周、孕期是否行宫颈环扎术、是否合并胎膜早破、临产方式、分娩方式等相关数据,同时收集宫颈锥切术至妊娠各个时间段内的相关病例数。本研究经北京妇产医院伦理委员会审批通过。
2.入组标准:(1) 2016年5月—2018年4月于北京妇产医院产科门诊建档; (2)既往有锥切术史(LEEP或CKC)且手术记录完整;(3) 病理诊断明确:HSIL(CIN Ⅱ-CIN Ⅲ),有多次病理诊断结果的以最高级别为准;(4)单胎妊娠;(5)足月妊娠(≥37周,且<42周);(6)初产妇;(7)纵产式-头先露;(8)产前及产时均无剖宫产指征;(9)胎儿经阴道分娩;(10)产妇年龄20岁~45岁;(11)临床记录完整。
3.排除标准:(1) 既往有其他子宫、阴道手术史(如子宫肌瘤剔除术、宫颈肌瘤切除术、宫颈息肉切除术等);(2) 合并子宫、阴道畸形者;(3)合并有浸润性宫颈癌;(4)心脑血管疾病、肾功能不全、造血系统或内分泌等躯体疾病患者。
4.时间间隔及产程的定义:本研究中宫颈锥切术至妊娠的时间间隔指的是宫颈锥切术至孕前末次月经的时间间隔。总产程指的是从规律宫缩开始至胎儿胎盘娩出,分为三个阶段。第一产程是指从规律宫缩开始至子宫颈口开全;第二产程是指宫口开全至胎儿娩出;第三产程是指胎儿娩出后到胎盘娩出[1]。
5.统计学处理:采用相关因素登记表,建立数据库。应用SPSS 21.0软件对数据进行处理及统计学分析。计量数据以均数±标准差的形式表示,计数数据以例(%)表示。由于宫颈锥切术至妊娠时间间隔数据的集中趋势较小,离散趋势较大,故采用四分位数法对其进行描述,按照宫颈锥切术至妊娠间隔时间的四分位数将其分成四组,即Q1(2.8≤~<9.0个月)、Q2(9.0≤~16.0个月)、Q3(16.0≤~35.0个月)、Q4(35.0≤~≤96.0个月),并运用方差分析对各组进行比较。运用Pearson相关性分析方法对宫颈锥切术后距妊娠的时间间隔与各产程的关系进行相关性分析。所有P值均为双侧性,以P<0.05为差异有统计学意义。
1.一般情况:76名初产妇中,有4人行宫颈环扎术,34人胎膜早破,41人自然临产,35人经引产临产,63人自然分娩,13人经产钳助产分娩,见表1。
表1 初产妇一般情况分析(n=76)

指标[(均值±标准差),例数(%)]年龄(岁)32.1±3.1BMI(kg/m2)20.7±1.8分娩孕周(周)39.1±1.1宫颈环扎术4(5.3)胎膜早破 有34(44.7) 无42(55.3)临产方式 自然临产41(53.9) 引产临产35(46.1)分娩方式 自然分娩63(82.9) 产钳助产13(17.1)
宫颈锥切术至妊娠间隔的时间范围为2.8~96.0个月,平均值为(25.4±22.1)个月,其中有2例产妇在宫颈锥切术后3个月内妊娠,见表2。
表2 宫颈锥切术至妊娠时间间隔(月)分布情况

宫颈锥切术至妊娠时间间隔(个月)例数(%)≤32(2.6)3<~≤69(11.8)6<~≤1215(19.7)12<~≤1816(21.1)18<~≤245(6.6)>2429(38.2)
2.宫颈锥切术至妊娠的时间间隔与各产程的关系:通过方差分析,发现第一、二、三产程及总产程在Q1、Q2、Q3、Q4四个分组之间差异没有统计学意义,见表3。
表3 宫颈锥切术后距妊娠的时间间隔(月)与各产程的关系 (min)

产程全部(n=76)Q1(n=19)Q2(n=19)Q3(n=19)Q4(n=19)第一产程495.3±286.3541.3±279.0386.3±190.5507.6±329.2545.8±318.4第二产程69.5±50.884±44.651.9±41.068.9±52.573.3±61.2第三产程7.1±3.76.5±2.26.5±4.17.8±4.67.7±3.7总产程 571.9±312.5631.8±309.8444.7±200.3584.3±363.2626.8±338.4
3.宫颈锥切术后距妊娠的时间间隔与各产程的相关性:通过Pearson相关性分析发现,宫颈锥切术至妊娠的时间间隔与各产程均无相关性。见表4。
表4 宫颈锥切术后距妊娠的时间间隔与各产程的相关性
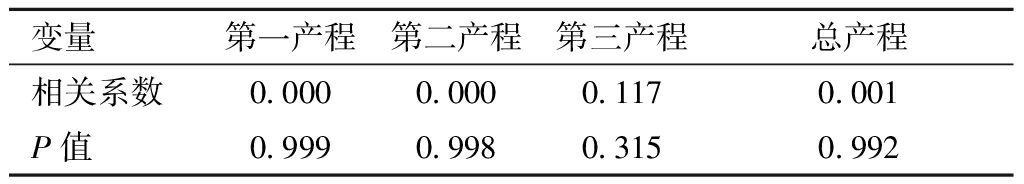
变量第一产程第二产程第三产程总产程相关系数0.0000.0000.1170.001P值0.9990.9980.3150.992
宫颈锥切术可以缩短宫颈长度[6]、改变宫颈及子宫前壁夹角的角度、形成宫颈瘢痕[7]、引起宫颈胶原纤维结构异常[8],从而影响产程的进展[9]。但目前对宫颈锥切术后,宫颈恢复时间与宫颈结构、愈合程度及瘢痕化程度的关系的相关报道很少。从逻辑上讲,宫颈锥切术至妊娠间隔的时间越长,宫颈结构及功能的修复程度越好,对产程影响越小。但在本研究入组的足月妊娠产妇中,宫颈锥切术至妊娠间隔的时间范围为2.8~96.0个月,研究结果显示,宫颈锥切术至妊娠的时间间隔对各产程均无明显影响,且两者无相关性。其原因可能是,宫颈锥切术后的宫颈仍有生长潜能[6];子宫血液供应非常丰富,手术损伤修复所需时短;子宫在妊娠过程中缓慢增大,这段时间足以使宫颈长度、角度的修复至适应于妊娠、分娩的状态;并且本研究中,产妇均为足月妊娠,提示宫颈锥切术后的宫颈与子宫内容物相互适应良好。
为降低宫颈锥切术后病变出现复发的情况,宫颈锥切宽度应为病灶外侧0.5~1 cm[10],高度往往控制在1~2 cm[11-12]。有文献报道,CKC手术比LEEP手术切除的宫颈体积更大[10]。雷玲玲等[13]发现经阴道分娩的产妇在LEEP组、CKC组与对照组产程上无明显差异,由此推测手术切除宫颈体积的大小对产程的影响不大。对于患病群体而言,手术的目的是尽可能切除病变组织防止复发,因此手术切除的范围往往相对较大。由于子宫在宫颈锥切术后至分娩期间存在自我修复的情况,故术后妊娠期子宫对妊娠具有相对较好的适应性,因此宫颈损伤的程度对产程的影响无差异。后续的研究可以通过测量宫颈被切除的面积及大小,以进一步观察宫颈不同程度的损伤对产程的影响。
宫颈锥切术可引起宫颈长度缩短,对于宫颈过短者可行宫颈环扎术以预防早产[14]。Shin等[15]发现宫颈环扎术可显著引起第一产程的潜伏期延长(P=0.03),推测宫颈环扎术可能会通过影响宫颈胶原纤维降解、宫颈软化的过程,从而导致潜伏期延长。本研究中仅有4例产妇孕期行宫颈环扎术,还需扩大样本数量对该问题进行观察分析。
目前主流观点认为,宫颈锥切术后12个月以内妊娠流产的风险明显增加[8,16-17]。这种观点基于两种考虑,其一,宫颈锥切术可引起宫颈长度缩短,宫颈正常结缔组织遭到破坏,宫颈延展性降低,进而导致宫颈机能不全[18-20],从而造成妊娠不良结局;其二,宫颈锥切术后宫颈结构异常,宫颈管内黏液栓形成的抗菌屏障遭到破坏,宫颈免疫功能降低,阴道内菌群失调、阴道炎等均可导致胎膜早破,后续治疗亦可能对宫颈产生影响,这些原因均可引起早产[8,16,21-24],或其他形式的不良妊娠结局。
妇科医生大多不建议宫颈锥切术后过早妊娠。因为宫颈锥切术后过早妊娠不仅可能引发不良妊娠结局,而且术后还需要对患者长期严密随访,以监测术后3~6个月内的宫颈上皮内病变的转归情况,故术后3~6个月应严格避孕。但由于社会因素复杂,个体对生育要求有很大的差异性,造成宫颈锥切术至妊娠的时间间隔有很大的不确定性。因此,本研究收集到的宫颈锥切术至妊娠时间间隔跨度较大,为2.8~96.0个月。其中有2例产妇在宫颈锥切术后3个月内妊娠,这种情况很少见,常因为产妇个人因素造成的。尽管多数既往曾行宫颈锥切术的患者妊娠结局良好,但目前依然不提倡术后过早妊娠。若患者意外妊娠并强烈坚持继续妊娠,则应加强定期监测宫颈长度、TCT、HPV,最大程度地保证母婴的安全。
目前,影响产程的主要因素有年龄、产次、产力、产道、孕周、胎儿数量、胎儿大小、是否胎膜早破、是否行分娩镇痛、孕前是否行宫颈锥切术等[25]。本研究尽可能减少了其他因素对产程造成的影响,故对临床有一定的参考价值。但由于研究病例例数偏少,结论存在一定局限性,还有待扩大样本数量进一步验证。故妇科医生还是应适当关注宫颈锥切术至妊娠的时间间隔对产程的影响,同时需要警惕术后过早妊娠可导致的流产、早产等其他不良妊娠结局。
1 马丁,沈铿,主编.妇产科学.第3版.北京:人民卫生出版社,2015:299.
2 Noehr B,Jensen A,Frederiksen K,et al.Depth of cervical cone removed by loop electrosurgical excision procedure and subsequent risk of spontaneous preterm delivery.Obstet Gynecol,2009,114:1232-1238.
3 Klaritsch P,Reich O,Giuliani A,et al.Delivery outcome after cold-knife conization of the uterine cervix.Gynecol Oncol,2006,103:604-607.
4 Gatta LA,Kuller JA,Rhee EHJ.Pregnancy Outcomes Following Cervical Conization or Loop Electrosurgical Excision Procedures.Obstet Gynecol Surv,2017,72:494-499.
5 潘玲,贺晶.宫颈冷刀锥切术对生育能力及妊娠结局的影响.实用妇产科杂志,2012,28:471-475.
6 Chevreau J,Mercuzot A,Foulon A,et al.Impact of Age at Conization on Obstetrical Outcome.J Low Genit Tract Di,2017,21:97-101.
7 Liverani CA,Di Giuseppe J,Clemente N,et al.Length but not transverse diameter of the excision specimen for high-grade cervical intraepithelial neoplasia (CIN 2-3) is a predictor of pregnancy outcome.Eur J Cancer Prev,2016,25:416-422.
8 Ubaldi FM,Vaiarelli A,Rienzi L.Loop electrosurgical excision procedure:a risk for spontaneous abortion? Fertil Steril,2015,103:904-905.
9 Dagdeviren E,Aslan Çetin B,Aydogan Mathyk B,et al.Can uterocervical angles successfully predict induction of labor in nulliparous women? Eur J Obstet Gyn R B,2018,228:87-91.
10 张春柳,代荫梅.高级别宫颈上皮内瘤变锥切术后对妊娠及妊娠结局的影响.医学综述,2016,22:3161-3164.
11 何拉曼,郭晓青,俞尔慨.宫颈锥切范围的临床研究.同济大学学报(医学版),2016,37:93-96.
12 李琳,詹阳,刘雨声,等.宫颈锥切术中子宫颈鳞状上皮内高度病变累及范围及锥切高度的判断.中国医药,2017,12:130-133.
13 雷玲玲,刘晓巍.手术治疗对宫颈上皮内瘤变患者阴道分娩的影响.中国医药导报,2013,10:42-44.
14 Suhag A,Seligman NS,Bianchi I,et al.What is the optimal gestational age for history-indicated cerclage placement? Am J Perinat,2010,27:469-474.
15 Shin JE,Shin JC,Kim SJ,et al.Effect of cerclage on labor course and obstetric outcome:a case-control study.J Matern Fetal Neonatal Med,2012,25:1779-1782.
16 Ciavattini A,Clemente N,Delli Carpini G,et al.Loop electrosurgical excision procedure and risk of miscarriage.Fertil Steril,2015,103:1043-1048.
17 Mungo C,Groen RS.Interval from loop electrosurgical excision procedure to pregnancy and pregnancy outcomes.Obstet Gynecol,2014:886.
18 Kyrgiou M,Valasoulis G,Stasinou SM,et al.Proportion of cervical excision for cervical intraepithelial neoplasia as a predictor of pregnancy outcomes.Int J Gynecol Obstet,2015,128:141-147.
19 Tolaymat LL,Gonzalez-Quintero VH,Sanchez-Ramos L,et al.Cervical length and the risk of spontaneous labor at term.J Perinatol,2007,27:749-753.
20 贺豪杰,潘凌亚,黄惠芳,等.宫颈锥切术对宫颈上皮内瘤变患者妊娠及其结局的影响.中华妇产科杂志,2007,42:515-517.
21 Svare JA,Andersen LF,Langhoff-Roos J,et al.The relationship between prior cervical conization,cervical microbial colonization and preterm premature rupture of the membranes.Eur J Obstet Gynecol Reprod Biol,1992,47:41-45.
22 Léhner G,Reif P,Avian A,et al.Does third trimester cervical length predict duration of first stage of labor? Wien Klin Wochenschr,2019,131:468-474.
23 Stout MJ,Frey HA,Tuuli MG,et al.Loop electrosurgical excision procedure and risk of vaginal infections during pregnancy:an observational study.BJOG,2015,122:545-551.
24 Miller ES,Grobman WA.The association between cervical excisional procedures,midtrimester cervical length,and preterm birth.Am J Obstet Gynecol,2014,211:241-242.
25 Chen H,Cao L,Cao W,et al.Factors affecting labor duration in Chinese pregnant women.Medicine (Baltimore),2018,97:13901.