膳食炎症指数(dietary inflammatory index, DII)是近年来兴起的一种评价膳食质量、反映膳食炎症效应的新方法,指饮食对身体炎症反应造成的正向或负向影响。富含精制谷物、红肉及肉制品、各类糖果、含糖饮料的膳食能引起血液中炎性因子如C反应蛋白和白细胞介素-6增加[1];而全谷物、水果、蔬菜等食物与血液中这些炎症因子的水平呈负相关[2]。目前已发现国际公认的几种膳食模式均与被调查者机体的炎症水平有关[3],如典型的西方膳食模式会增加机体炎症因子水平[4],而DASH膳食(dietary approaches to stop hypertension, DASH)[5-6]、健康指数膳食[7-8]、地中海膳食[9-10]则会降低机体炎症因子的水平。
2009年南卡罗来纳大学的公共卫生学专家Cavicchia首次提出了膳食炎症效应[11];2013年Shivappa等人收集了2007—2010年的文献资料,对膳食成分和营养素进行赋值[12],得到了修订版的DII,共涵盖了45个膳食成分或营养素。此外,他们在汇总了各国相关资料的基础上,计算研究对象个体某种膳食成分或营养素的膳食炎症指数,然后,将该个体所有膳食成分和营养素的DII相加,得到的综合即为个体的DII总分。
国外许多研究均证实DII能较好地反映机体重要的炎症生物标志物IL-1β、IL-6、TNF-α、CRP、IL-4、IL-10[12-14],已被用于研究膳食和多种疾病发生的关联,如癌症[15]、心脑血管疾病[16]、Ⅱ型糖尿病[17]、骨质疏松[18]等,结果提示DII是一种良好的用于评价膳食质量的指标,并且用DII来分析膳食与健康结局的关系是完全可行的。但目前,很少见到针对孕妇膳食炎症指数与妊娠结局的相关性研究。
对象与方法
一、研究对象
采用方便抽样的方法,在北京市某妇幼保健院抽取2018年4月—2019年4月产检的孕妇作为研究对象。
入组标准:孕妇无严重遗传缺陷病和精神疾病;孕妇本人同意参加本研究并签署知情同意书;已在本课题合作医院产科建档,按规定时间定期产检,且产检记录完整,并准备在产检医院分娩。排除标准:严重心肝肾疾病患者,胃肠疾病和营养性疾病患者,内分泌疾病患者,结缔组织疾病患者,恶性肿瘤患者,精神病患者;长期使用抗生素药物者;妊娠期因各种原因终止妊娠者、妊娠为双胎或多胎者。
本研究通过了北京大学生物医学伦理委员会审批(批准号:IRB00001052~17107),所有调查对象均签署了知情同意书。
二、研究方法
1.问卷调查:采用课题组自制的调查问卷对所有入组孕妇进行调查,问卷由经过统一培训的调查员面对面询问孕妇信息后填写。问卷包括基本情况、生育史、生活方式、膳食及营养补充剂摄入情况四个部分。其中食物摄入情况主要用食物频数表进行调查,共涵盖18个食物种类。在孕早期和孕晚期,就每个食物条目,向受访者问询3个月内各种食物的摄入频率及平均每次摄入量。由调查员现场测量孕妇孕早期、孕晚期的身高、体重信息。
2.实验室检测:由项目合作医院专业护士抽取研究对象空腹静脉血5 mL,分离血清后-80 ℃冰箱中低温保存备用。采用酶联免疫法(杭州联科生物MultiSciences试剂盒,北京中尚博奥生物ZSBABIO试剂盒)参照对应试剂盒说明书给定步骤测定血清炎症因子CRP、TNF-α、IL-1β、IL-4、IL-6、IL-10等。于孕早期和孕晚期分别测定孕妇血清中上述炎症因子水平,并将两次所得结果取平均值作为孕期总的血清炎症因子水平指标。
3.相关定义及分组:
(1)根据各膳食成分或营养素的全球人均日摄入量的均数和标准差[13],以及各成分对应的膳食效应指数,对每个个体分别计算每种膳食成分/营养素的膳食炎症指数DIIi:
DIIi=
![]() 炎症效应指数(i)
炎症效应指数(i)
对该个体摄入的全部种类的膳食成分/营养素的DII进行加和,得到个体的膳食炎症指数。
将DII>0者定义为促炎饮食,DII<0者定义为抗炎饮食。进行分组比较时,将此次研究所得所有孕妇DII从小到大排列,分为排序分别在0~<25%、25%~<50%、50%~<75%、75%~100%的四组。
(2)按孕前BMI(体重(kg)/身高(m)2)分组:消瘦(BMI<18.5 kg/m2)、正常(18.5 kg/m2≤BMI<24 kg/m2)、超重(24 kg/m2≤BMI<28 kg/m2)和肥胖(BMI≥28 kg/m2)。
(3)孕期增重为分娩期体重与孕前体重的差值(kg)。为分析孕期不同阶段膳食炎症指数对孕妇增重的影响,分别计算孕早期增重(孕早期体重-孕前体重)和孕晚期增重(分娩期体重-孕早期体重)。
(4)出生体重低于2 500 g为低出生体重儿,高于4 000 g为巨大儿。
4.统计学分析:问卷通过EpiData 3.1软件进行平行双人双录入。采用SPSS 22.0软件进行数据分析。全部统计检验均为双侧概率检验,以P<0.05为差异有统计学意义。对服从正态分布的连续变量采用均值±标准差表示,组间比较采用双侧t检验、方差分析,对分类变量采用频数、构成比、率等表示,组间比较采用卡方检验。同时调整孕期BMI,年龄、孕期活动强度、家庭收入、胎次、文化程度等影响因素,利用多重线性回归和Logistic回归,分析膳食炎症指数与孕期增重、新生儿出生体重、早产、胎儿宫内窘迫等妊娠结局的关联。
5.质量控制:研究所用调查问卷是在充分查阅国内外相关文献、专家指导以及反复讨论的基础上予以制定,并通过预调查进行检验和完善。现场调查员均接受专业培训,采用统一的调查顺序和询问方法。现场采集数据时,调查员一对一负责孕妇信息调查,所有问题面对面询问,发现异常结果当场确认。数据由2名经过统一培训的调查员采用“平行双录入”的方法的进行录入,并对录入数据进行逻辑纠错。由专业人员进行数据核查,及时发现严重缺失、极端值或逻辑错误,在与原始问卷核对后进行修正。
结 果
一、基本信息
本研究共调查孕妇113名,平均年龄(29.41±4.15)岁,最小年龄为20岁,最大年龄为39岁。孕妇平均身高为(161.95±4.75)cm,孕前平均体重为(57.63±9.10)kg,孕前平均BMI为(21.99±3.54)kg/m2。多数研究对象文化程度为高中、大专和本科及以上,职业多为专业技术人员和服务人员,见表1。
表1 孕妇一般情况
Table 1 Basic information of the pregnant women
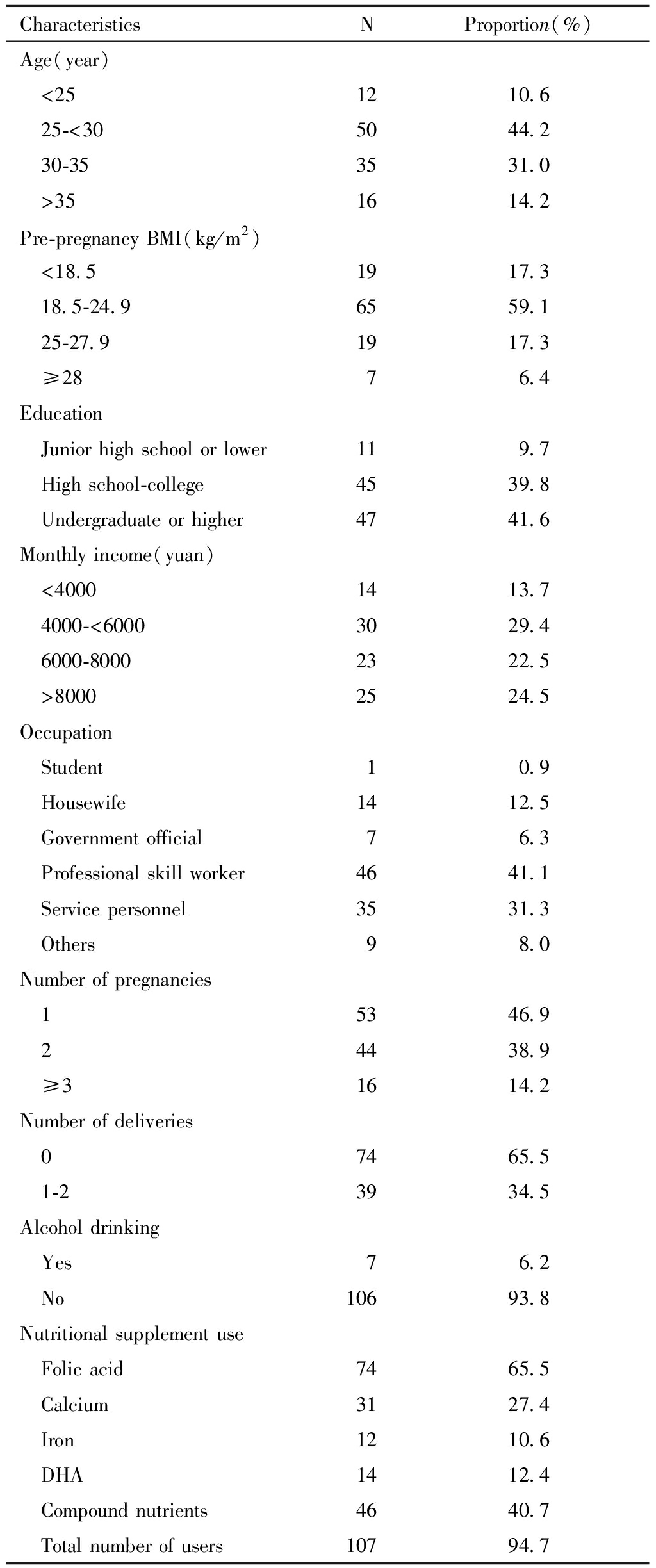
CharacteristicsNProportion(%)Age(year) <251210.6 25-<305044.2 30-353531.0 >351614.2Pre-pregnancy BMI(kg/m2) <18.51917.3 18.5-24.96559.1 25-27.91917.3 ≥2876.4Education Junior high school or lower119.7 High school-college4539.8 Undergraduate or higher4741.6Monthly income(yuan) <40001413.7 4000-<60003029.4 6000-80002322.5 >80002524.5Occupation Student10.9 Housewife1412.5 Government official76.3 Professional skill worker4641.1 Service personnel3531.3 Others98.0Number of pregnancies 15346.9 24438.9 ≥31614.2Number of deliveries 07465.5 1-23934.5Alcohol drinking Yes76.2 No10693.8Nutritional supplement use Folic acid7465.5 Calcium3127.4 Iron1210.6 DHA1412.4 Compound nutrients4640.7 Total number of users10794.7
二、生育史与孕期行为
本研究中孕妇初潮年龄平均为(13.75±1.30)岁。其中,46.9%的孕妇为初次怀孕。65.5%的孕妇当前为第一胎,6.2%的孕妇孕前有饮酒习惯,无孕前吸烟的孕妇。共有94.7%的孕妇会在孕期使用营养补充剂,其中叶酸、钙、铁、DHA补充剂的使用率分别为65.5%、27.4%、10.6%、12.4%,有40.7%的孕妇使用复合营养素补充剂,其余各类营养补充剂如各类维生素等使用率均在5%以下。孕妇每周体力活动,以平均体力活动能量代谢当量(metabolic equivalent of energy, Met)计为(45.65±22.57)(MET·min),见表1。
三、膳食及膳食炎症指数情况
对孕妇孕早期和孕晚期膳食中各类食物每日摄入量分析,发现肉及肉制品、奶及奶制品孕早期和孕晚期差异统计学显著,每日肉及肉制品摄入量边缘显著,见表2。
表2 孕期各阶段膳食中各类食物每日摄入量
Table 2 Daily intake of different types of foods during pregnancy
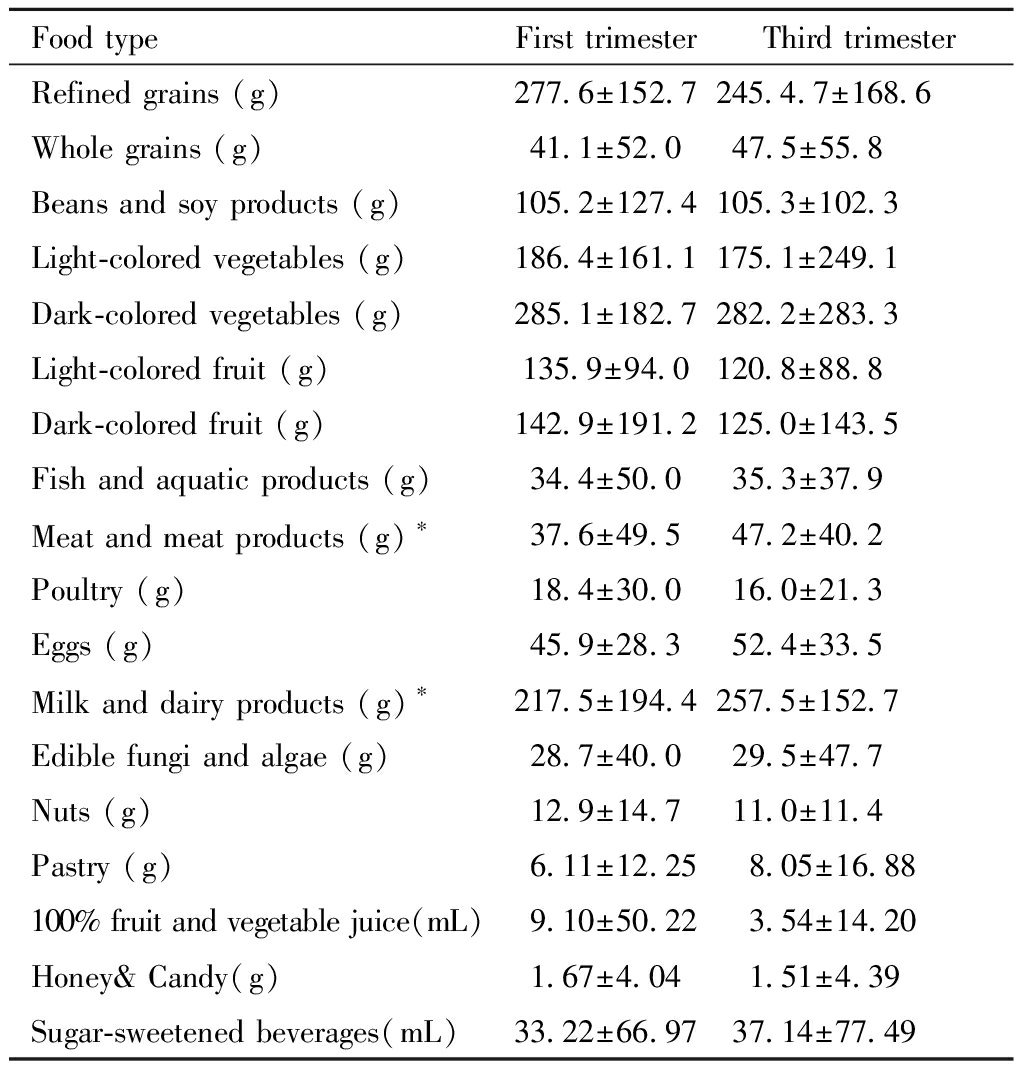
Food typeFirst trimesterThird trimesterRefined grains (g)277.6±152.7245.4.7±168.6Whole grains (g)41.1±52.047.5±55.8Beans and soy products (g)105.2±127.4105.3±102.3Light-colored vegetables (g)186.4±161.1175.1±249.1Dark-colored vegetables (g)285.1±182.7282.2±283.3Light-colored fruit (g)135.9±94.0120.8±88.8Dark-colored fruit (g)142.9±191.2125.0±143.5Fish and aquatic products (g)34.4±50.035.3±37.9Meat and meat products (g)∗37.6±49.547.2±40.2Poultry (g)18.4±30.016.0±21.3Eggs (g)45.9±28.352.4±33.5Milk and dairy products (g) ∗217.5±194.4257.5±152.7 Edible fungi and algae (g)28.7±40.029.5±47.7Nuts (g)12.9±14.711.0±11.4Pastry (g)6.11±12.25 8.05±16.88100% fruit and vegetable juice(mL)9.10±50.22 3.54±14.20Honey& Candy(g)1.67±4.04 1.51±4.39Sugar-sweetened beverages(mL)33.22±66.9737.14±77.49
*Compared between first trimester and third trimester, P<0.05.
孕妇孕早期膳食炎症指数平均值为(-1.56±8.49),所有受访的113名孕妇中有61人DII<0,即更趋向于抗炎饮食,52人DII>0,即更趋向于促炎饮食。孕妇孕晚期膳食炎症指数平均值为(-1.81±9.38),DII<0和DII>0的孕妇分别有62人和51人。将每位孕妇孕早期和孕晚期DII取平均值得到孕妇的总DII,孕妇总DII平均值为(-2.01±7.77)。孕早期DII、孕晚期DII、总DII三者分布均呈正态分布。通过线性回归检验,每位孕妇孕早期DII和晚期DII不存在相关(P=0.520),也未见显著差异。
四、血液炎症因子
按孕期总DII是否大于0将孕妇分为促炎饮食和抗炎饮食两组,分别比较其血清IL-1β、IL-4、IL-6、IL-10、CRP、TNF-α等炎症因子水平,结果见表3,孕期总DII较高的孕妇,血清CRP、IL-6和TNF-α浓度显著高于孕期总DII较低者(P<0.05)。
表3 孕期总DII不同水平孕妇血清炎症因子浓度比较
Table 3 Comparison of serum inflammatory factors in pregnant women with different levels of total DII during pregnancy
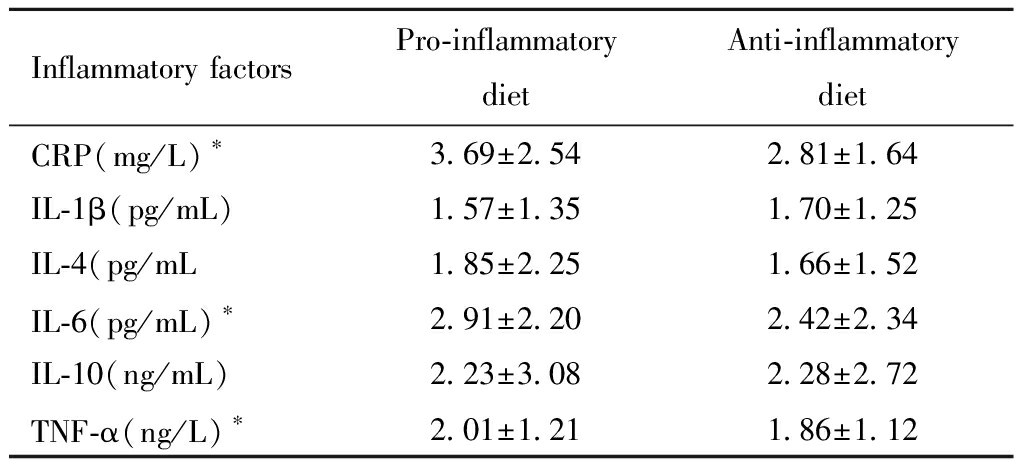
Inflammatory factorsPro-inflammatorydietAnti-inflammatorydietCRP(mg/L)∗3.69±2.542.81±1.64IL-1β(pg/mL)1.57±1.351.70±1.25IL-4(pg/mL1.85±2.251.66±1.52IL-6(pg/mL) ∗2.91±2.202.42±2.34IL-10(ng/mL)2.23±3.082.28±2.72TNF-α(ng/L)∗2.01±1.211.86±1.12
*Compared between Pro-inflammatory dietand Anti-inflammatory diet, P<0.05.
五、妊娠结局
1.孕期增重:孕妇孕期平均增重(9.83±4.79)kg, 其中促炎饮食者平均增重(10.47±4.56),抗炎饮食者平均增重(9.36±4.96)kg,二者组间比较差异无统计学意义(P>0.05)。对孕妇孕期增重进行多元线性回归,将孕妇孕前BMI、年龄、孕期活动强度、家庭收入、胎次、文化程度等可能影响孕期增重的因素纳入自变量,发现年龄、孕期活动强度、孕期总DII对孕期增重的影响有统计学意义(P<0.05),总体表现为年龄越大、孕期活动强度越低、孕期总DII越低,孕期增重越大,见表4。
表4 孕期增重、出生体重影响因素的多元线性回归
Table 4 Multiple linear regression of influencing factors of weight gain during pregnancy

VariableWeight gain during pregnancyWeight gain in early pregnancybirth weightBMI before pregnancy-0.063-0.083 0.380Age∗ 0.284-0.025 0.016Activity intensity during pregnancy∗-0.351-0.339Income 0.206 0.129 0.135Number of pregnancies-0.125-0.037-0.212Education0.086--0.091Total DII∗-0.352 0.060DII in the first trimester∗ 0.090
对孕期不同阶段增重分别分析,孕早期增重(孕早期体重-孕前体重)的影响因素,孕期活动强度、孕早期DII均与孕早期增重呈显著负相关(P<0.05)。对孕晚期增重(分娩前体重-孕早期体重)结果显示,孕前BMI、年龄、孕晚期DII等与孕晚期增重的关联都无统计学意义。
2出生体重:本研究中新生儿出生体重平均为(3 356.4±392.4)g,其中最大值为4 240 g,最小值为2 360 g。巨大儿,即出生体重>4 000 g者有8例(8.2%),低出生体重儿,即出生体重<2 500 g者有5例(5.1%)。以新生儿出生体重为因变量,将孕妇年龄、文化程度、收入、孕前BMI、孕期总DII等因素纳入自变量,除孕前BMI(P=0.001)外,其余各项与新生儿出生体重均无统计学关联,见表4。
将孕妇分别按孕期总DII、孕晚期DII以四分位法分成四组,分组比较新生儿是否为巨大儿或低出生体重儿。未发现巨大儿与孕期DII的关联,也未得到孕早期DII与低出生体重儿的关联;发现孕晚期不同DII分级与新生儿是否为低出生体重儿之间关联有统计学意义(P=0.024),结果如表4所示。
3.分娩孕周:孕妇平均分娩孕周为(38.8±1.0)周,其中最大值为41周,最小值为35周。早产占7.4%,无过期妊娠(分娩孕周>42)。将孕妇按孕期总DII、孕晚期DII以四分位法分成四组,发现孕晚期不同DII与早产关联有统计学意义(P=0.020)结果如表5所示。
表5 孕晚期DII四分位法分组与新生儿是否为低出生体重儿交叉表
Table 5 Cross-tabulation of the third trimester DII quartile grouping and whether the newborn is a low birth weight infant
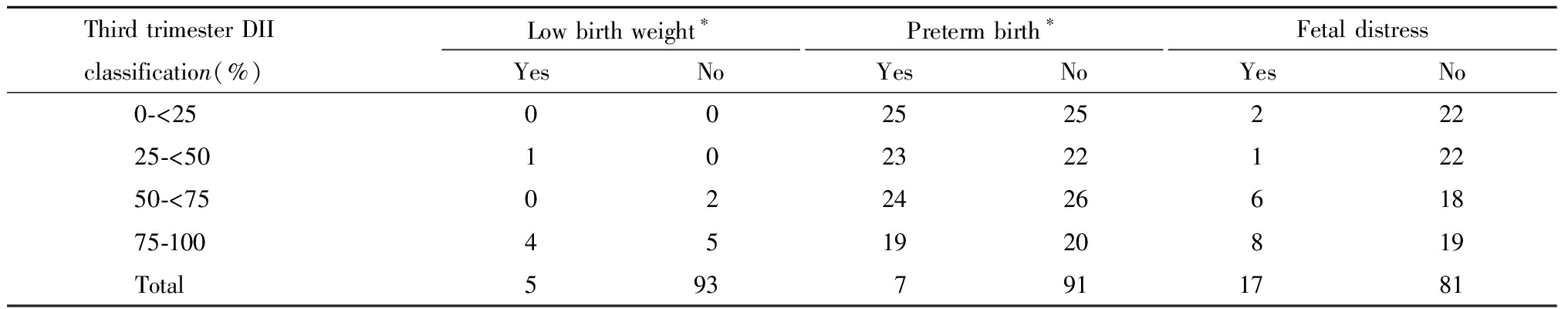
Third trimester DII classification(%)Low birth weight∗YesNoPreterm birth∗YesNoFetal distressYesNo0-<2500252522225-<5010232212250-<7502242661875-100451920819Total5937911781
4.胎儿窘迫:胎儿窘迫发生风险为17.3%,将孕妇按孕期总DII以四分位法分成四组,发现DII分级为后两组,即DII较高者胎儿窘迫发生率明显较高,差异有统计学意义(P=0.048),见表5。
此外,还分析了孕妇孕期各阶段膳食炎症指数与孕妇羊水量(P=0.918)、分娩方式(顺产或剖宫产)(P=0.449)的关联,未发现显著统计学关联。
讨 论
自从2009年膳食的炎症效应首次被提出,已被广泛应用于多种临床疾病和健康指标。本研究从孕期膳食炎症指数与孕期增重、新生儿出生体重等结局的关联,分析孕期膳食对妊娠结局的影响。
一、孕期膳食炎症指数:本研究调查113名孕妇中,孕早期膳食炎症指数平均值为(-1.56±8.49),孕晚期膳食炎症指数平均值为(-1.81±9.38),孕妇总DII平均值为(-2.01±7.77),与波兰孕妇孕早期(-1.78),孕晚期(-2.43)结果接近[19],略高于中国湖北(3.62)[20]。与J Pieczyńska等人研究中孕妇随着孕周的增加,DII逐渐降低不同,同一孕妇孕早期和孕晚期DII之间未见显著差异,说明调查对象在妊娠期间膳食炎症指数并未发生较大变化。对比膳食炎症指数分别为正值和负值孕妇的每日各类食物与营养素摄入量,除个别食物外,未发现显著差异,这也证明孕期膳食抗炎或促炎的趋势并不取决于某几类食物,而是受各类食物共同影响的。
通过比较孕期DII为正值和负值孕妇的血清炎症因子水平,可以看出DII较高的孕妇,血清CRP、TNF-α和IL-6水平也相对较高,与其他研究一致[20]。本研究中DII为正值的孕妇上述三种炎症因子水平较高,说明其饮食表现为促炎趋势,导致机体出现微炎症反应,进而可能导致机体可能出现一系列其他变化。
二、孕期增重:本研究中孕妇孕期平均增重(9.83±4.79)kg,参照我国《妊娠期妇女体重增长推荐值》[21]中对BMI正常孕妇(8~14)kg增重的推荐值,处在推荐范围内。本次研究中,年龄越大、孕期活动强度越低、孕期总DII越低,孕期总增重越大的结论。孕早期DII与孕早期增重呈负相关。说明对于可能出现孕期增重不足的孕妇,选择抗炎饮食,尤其是在孕早期注意DII会成为一种保护因素。
三、出生体重:出生体重作为最能直接反映新生儿发育情况的一个指标,对后代婴儿期甚至成年期健康都有至关重要的影响。本研究中新生儿出生体重平均为(3 356.4±392.4)g。巨大儿占8.2%,低出生体重儿占5.1%。根据Chen等人对于欧洲7个母婴队列的研究发现[22],孕妇妊娠期膳食的DII和DASH评分都会对新生儿出生体重产生显著影响,其中DII对出生体重的影响主要体现为孕妇DII越高,新生儿为低出生体重儿的风险越高(β=-18.7,95%CI:-34.8,-2.6)。通过对本次研究对象DII与低出生体重儿发生率的组间比较,孕期DII较高者出现低出生体重儿的风险相对较高,这与Chen等人的研究结论相一致。但是Moore等人在2018年的研究中得出了孕期DII较高会增大巨大儿的风险,而非低出生体重儿的结论[23],这可能与人群种族差异和DII基础水平不同有关,另外样本量也是需要考虑的影响因素。
四、分娩孕周:本研究中孕妇平均分娩孕周为(38.8±1.0)周,早产比例为7.4%。较高的DII水平会导致早产风险增加。孕期DII水平较高会导致机体出现微炎症状态,刺激羊膜组织,导致子宫收缩力度增强,增加早产风险,孕期DII过高可能会导致孕期增重不足,也会增加早产发生风险,与日本的研究一致[24]。
五、胎儿窘迫:胎儿窘迫是指胎儿在母亲子宫内缺氧所导致的危急状态,低氧血症和酸中毒是其主要表现。通常产程过长、脐带绕颈、妊娠期并发症都会导致胎儿窘迫的发生[25]。孕妇的营养状况、水、电解质平衡和酸碱平衡都会对胎儿窘迫造成影响。本研究发现,孕期DII水平较高者胎儿窘迫发生率明显高于DII较低者,提示孕期抗炎饮食有可能降低胎儿窘迫发生率。
膳食炎症指数目前已经被应用于多种疾病的研究,但其与妊娠结局相关的研究甚少。本研究通过队列随访的形式,发现孕期不同的膳食炎症指数水平与孕期增重、分娩孕周和新生儿出生体重显著相关。全谷物、水果、蔬菜等食物均表现为对身体的抗炎趋势,而精制谷物、红肉、含糖饮料等则更有可能会增加人体炎症反应。建议孕妇在孕期的各个阶段都应注重科学饮食,尽可能降低膳食炎症因素造成不良妊娠结局的风险。
1 Zhang ZQ,Cao WT,Shivappa N,et al.Association between diet inflammatory index and osteoporotic hip fracture in elderly Chinese population.J Am Med Dir Assoc.2017,18:671-677.
2 Boden S,Wennberg M,Van Guelpen B,et al.Dietary inflammatory index and risk of first myocardial infarction; a prospective population-based study.Nutr J,2017,16:21.
3 de Jonge EA,Kiefte-de JJ,Hofman A,et al.Dietary patterns explaining differences in bone mineral density and hip structure in the elderly:the Rotterdam Study.Am J Clin Nutr,2017,105:203-211.
4 Barbaresko J,Koch M,Schulze MB,et al.Dietary pattern analysis and biomarkers of low-grade inflammation:a systematic literature review.Nutr Rev,2013,71:511-527.
5 Wagner KH,Elmadfa I.Biological relevance of terpenoids.Overview focusing on mono-,di-and tetraterpenes.Ann Nutr Metab,2003,47:95-106.
6 Mazidi M,Shivappa N,Wirth MD,et al.The association between dietary inflammatory properties and bone mineral density and risk of fracture in US adults.Eur J Clin Nutr,2017,71:1273-1277.
7 Neale EP,Batterham J,Tapsell LC.Consumption of a healthy dietary pattern results in significant reductions in C-reactive protein levels in adults:a meta-analysis.Nutr Res,2016,36:391-401.
8 Dias JA,Wirfalt E,Drake I,et al.A high quality diet is associated with reduced systemic inflammation in middle-aged individuals.Atherosclerosis,2015,238:38-44.
9 Veronese N,Stubbs B,Noale M,et al.Adherence to a Mediterranean diet is associated with lower incidence of frailty:A longitudinal cohort study.Clin Nutr,2018,37:1492-1497.
10 Rahi B,Ajana S,Tabue-Teguo M,et al.High adherence to a Mediterranean diet and lower risk of frailty among French older adults community-dwellers:Results from the Three-City-Bordeaux Study.Clin Nutr,2018,37:1293-1298.
11 Cavicchia PP,Steck SE,Hurley TG,et al.A new dietary inflammatory index predicts interval changes in serum high-sensitivity C-reactive protein.J Nutr.2009,139:2365-2372.
12 Shivappa N,Prizment AE,Blair CK,et al.Dietary inflammatory index and risk of colorectal cancer in the Iowa Women′s Health Study.Cancer Epidemiol Biomarkers Prev.2014,23:2383-2392.
13 Shivappa N,Steck SE,Hurley TG,et al.Designing and developing a literature-derived,population-based dietary inflammatory index.Public Health Nutr,2014,17:1689-1696.
14 Tabung FK,Smith-Warner SA,Chavarro JE,et al.Development andvalidation of an empirical dietary inflammatory index.J Nutr,2016,146:1560-1570.
15 Fowler ME,Akinyemiju TF.Meta-analysis of the association between dietary inflammatory index(DII)and cancer outcomes.Int J Cancer.2017,141:2215-2227.
16 Ji M,Hong X,Chen M,et al.Dietary inflammatory index and cardiovascular risk and mortality:A meta-analysis of cohort studies.Medicine,2020,99:e20303.
17 Laouali N,Mancini F R,Hajji-Louati M,et al.Dietary inflammatory index and type 2 diabetes risk in a prospective cohort of 70,991 women followed for 20 years:the mediating role of BMI.Diabetologia,2019,62:2222-2232.
18 Veronese N,Stubbs B,Koyanagi A,et al.Pro-inflammatory dietary pattern is associated with fractures in women:an eight-year longitudinal cohort study.Osteoporos Int,2018,29:143-151.
19 Pieczyńska J,Paczkowska S,Pawlik-Sobecka L,et al.Association of dietary inflammatory index with serum IL-6,IL-10,and CRP concentration during pregnancy.Nutrients,2020,12:2789.
20 李菊华.孕中期膳食抗炎指数对初产妇孕期血清炎症细胞因子和妊娠结局的影响.中国妇幼保健,2018,33:1141-1144.
21 中华人民共和国卫生部发布.中华人民共和国卫生行业标准.中华医院感染学杂志,2009,19:插2-插4.
22 Chen LW,Aubert AM,Shivappa N,et al.Maternal dietary quality,inflammatory potential and childhood adiposity:an individual participant data pooled analysis of seven European cohorts in the ALPHABET consortium.BMC Medicine,2021,19:33.
23 Khambalia AZ,Aimone A,Nagubandi P,et al.High maternal iron status,dietary iron intake and iron supplement use in pregnancy and risk of gestational diabetes mellitus:a prospective study and systematic review.Diabet Med.2016,33:1211-1121.
24 Ishibashi M,Kyozuka H,Yamaguchi A,et al.Effect of proinflammatory diet before pregnancy on gestational age and birthweight:The Japan Environment and Children′s Study.Matern Child Nutr.2020,16:e12899.
25 杨明鲜,白俊昌.胎儿宫内窘迫90例分析.山西职工医学院学报,2001,11:2.