浸润性乳腺癌非特殊类型(invasive breast carcinoma of no special type,IBC-NST)是乳腺癌中最常见的类型,但IBC-NST伴黏液分泌临床比较少见,术中冰冻病理诊断时容易误诊为乳腺黏液癌(mucinous carcinoma,MC)。2020年12月本院收治1例乳腺癌患者,术中冰冻病理误诊为乳腺MC,后经常规病理及免疫组化证实为IBC-NST伴黏液分泌。本文通过分析该病例的临床病理资料,探讨IBC-NST伴黏液分泌及乳腺MC的临床病理特征及免疫组化,加深对该肿瘤的认识,降低误诊误治。
病例资料
1.一般资料:患者,女,53 岁,已婚。因“发现左乳无痛性肿块3天余”于2020年12月9日入院。入院后专科查体:双乳扪及乳腺组织呈结节状,双乳对称,边界不清楚、质硬,双乳头无溢液,左乳外上象限可触及一肿块2.5 cm×2.5 cm,质地较硬,边界模糊,活动一般,表面略粗糙,有轻度压痛。双乳皮肤未见桔皮样等改变。双侧腋下及锁骨上淋巴结未触及肿大。本院彩超(20-0172569)示:左乳实性结节,BI-RADs Ⅲ级。钼靶摄片(108001)示:左乳致密块影,BI-RADs 4a级,请结合临床及其他检查。临床初步诊断:左乳癌可能。2020年12月11日行左乳肿块麦默通微创旋切活检术,在B超引导下,旋切左乳外侧肿块条状组织4条,长约2.2 cm,宽约0.2 cm,组织质偏硬,质地不均,边缘不清,无明显包膜,切除组织送术中冰冻病理检查。冰冻病理报告(病理号B201451)示(见图1):(左乳肿块)镜下肿块部分为黏液癌,部分为导管内癌。遂在全麻下行左乳癌改良根治术,术后标本送病理检查。患者处在围绝经期,肿瘤细胞免疫组化ER、PR均呈阴性,故未予患者激素内分泌治疗。
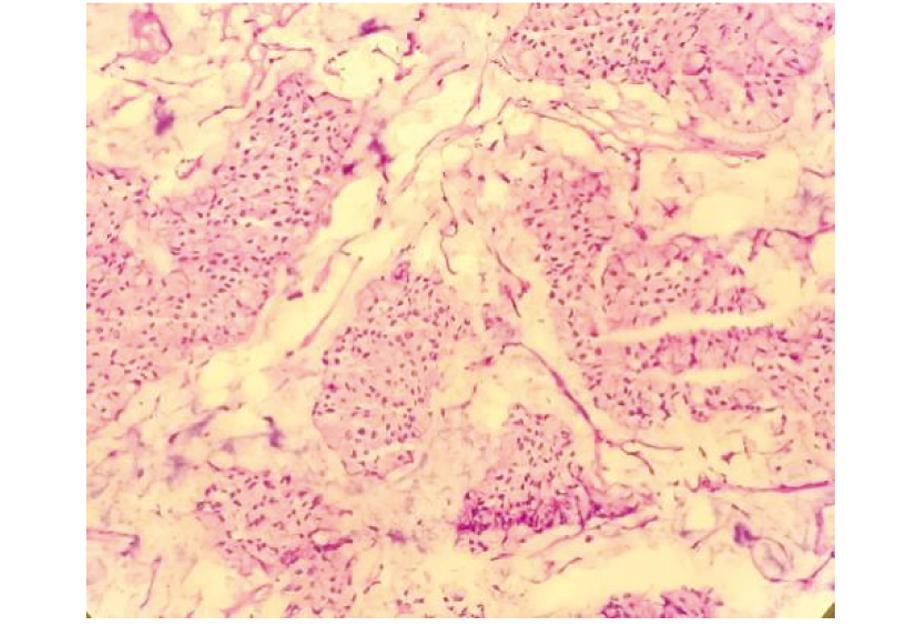
图1 术中冰冻病理误诊为乳腺黏液癌冰冻病理图像 (HE染色×200)
2.镜下检查:肿瘤细胞呈腺样、梁索状、片状或团块状漂浮在黏液湖中,其间可见少量纤维组织分隔(见图2);肿瘤细胞胞浆丰富,富含黏液,部分细胞呈印戒状;细胞核大部分为中等级别核,少数为高级别核,核分裂像偶见(见图3)。
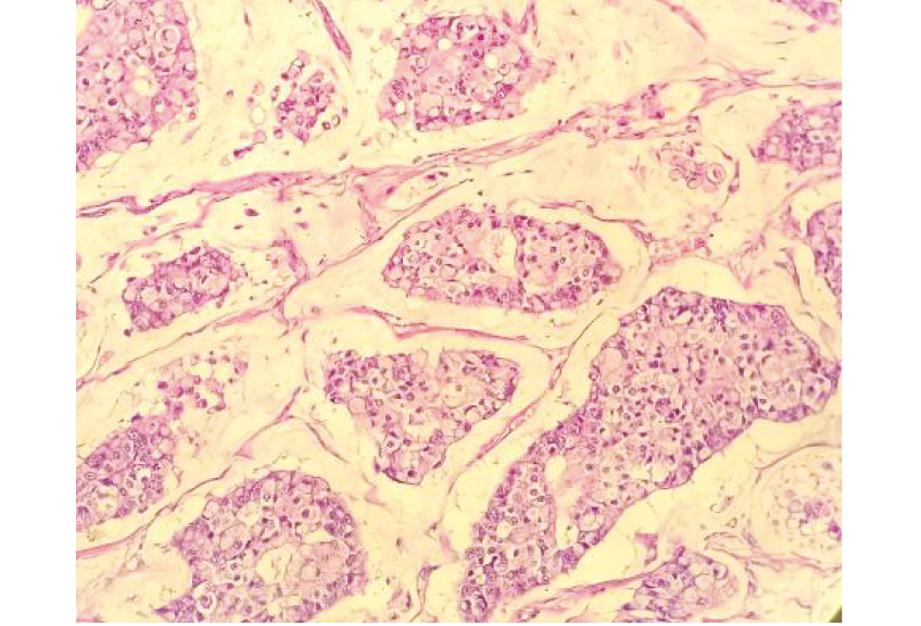
图2 术中冰冻病理误诊为乳腺黏液癌石蜡病理图像 (HE染色×200)
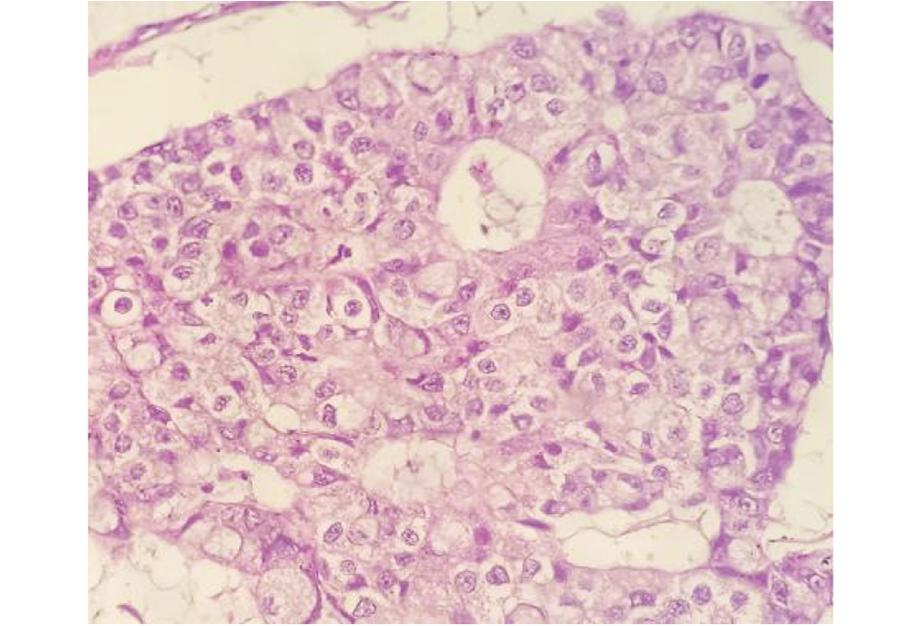
图3 术中冰冻病理误诊为乳腺黏液癌石蜡病理图像,细胞异型大,细胞核为中级别核 (HE染色×400)
3.免疫组化:雌激素受体ER(-)、孕激素受体PR(-)、人类表皮生长因子受体2 Her-2(3+)(见图4)、核增殖指数Ki-67(15%+)、细胞黏附蛋白P120(膜+)、钙依赖跨膜上皮蛋白E-cadherin(+)、细胞角蛋白5/6 CK5/6(-)、抑癌基因P63(肌上皮-)、钙调蛋白Calponin(肌上皮-)。
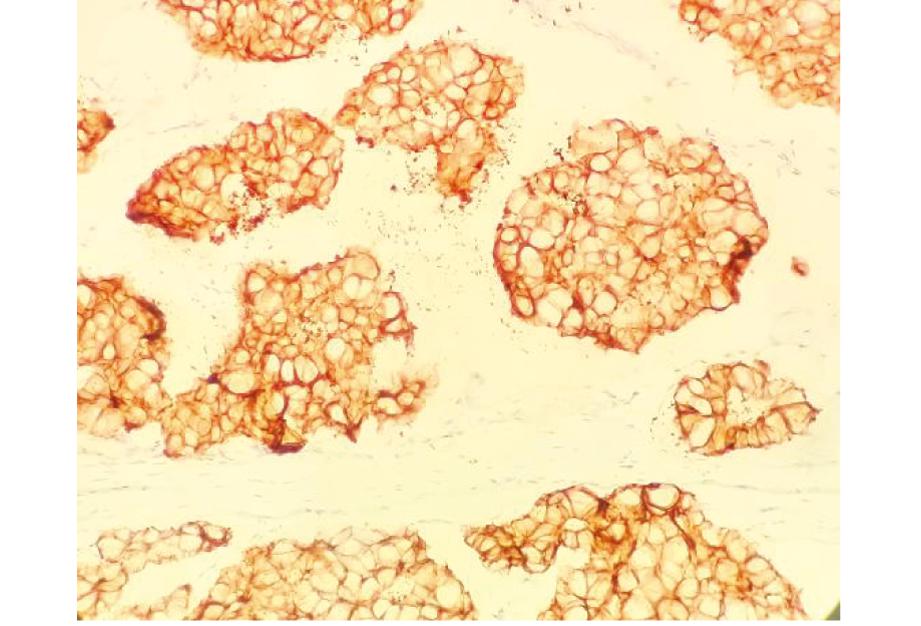
图4 Her-2在IBC-NST伴黏液分泌(术中冰冻病理误诊为乳腺黏液癌)中的阳性表达 (免疫组化染色×200)
4.病理诊断:术后结合免疫组织化学病理诊断为:(左乳改良根治标本(病理号2011157))浸润性乳腺癌(非特殊类型),伴黏液分泌,周围见局灶乳腺导管内癌2级,脉管内未见癌栓。肿瘤表面皮肤、底切缘及乳头乳晕皮肤均未见肿瘤累及,查及同侧腋区淋巴结未见转移癌(0/23)。
讨论
MC是一种浸润性乳腺癌,其特征是上皮肿瘤细胞簇悬浮在细胞外黏液池中[1]。该肿瘤不常见,在大多数研究中显示约占浸润性乳腺癌的2%[1]。MC发病年龄较宽,常发生于老年妇女、平均年龄为71岁[1]。IBC-NST指的是一组较大异质性的肿瘤,它们在形态上不能被归类为任何特殊的组织学类型,过去把这一类型又称为乳腺浸润性导管癌[2]。IBC-NST具有广泛的组织学亚型,包括一些特殊的形态学类型,但这些特殊形态不认为是明确的临床亚型,为了便于管理,均把它们归到IBC-NST[3]。IBC-NST最主要的临床特征是乳腺可触及质硬肿块,皮肤颜色或质地的改变、乳房体积或形态的改变、乳头溢液、内陷、皮肤收缩都可以见到[3]。而IBC-NST伴黏液分泌这类肿瘤极为少见,在影像学、超声学及病理学上与乳腺MC极为相似,很容易发生误诊。
本例诊断IBC-NST伴黏液分泌依据如下:(1)超声检查及钼靶摄片显示乳腺BI-RADs评估分类中4a级以上均提示恶性可能性。(2)肉眼检查乳腺肿块质偏硬,质地不均,边缘不清,无明显包膜的特点提示恶性可能性大。(3)镜下肿瘤细胞团或片漂浮在细胞外黏液池中,被含有毛细血管的纤维间隔分开,细胞核大部分为中等级别核,少数为高级别核,以上镜下特点提示诊断IBC-NST伴黏液分泌。(4)免疫组织化学ER(-)、PR(-)、Her-2(3+)、P120(膜+)、E-cadherin(+)、CK5/6(-)、P63(肌上皮-)、Calponin(肌上皮-)这8个指标也可以提示排除乳腺ILC和乳腺MC,而诊断IBC-NST伴黏液分泌。该肿瘤应与以下疾病相鉴别:(1)乳腺黏液癌:大体通常是界限清楚或外形凸圆的肿块,质地较软,胶冻状,切面有光泽。诊断“纯”乳腺MC的标准是细胞外黏液中漂浮着成簇的肿瘤细胞成分>90%,细胞核一般为低-中等级别[1],免疫组织化学:ER(+)、PR(+)、Her-2(-)[1]。乳腺MC通常具有导管或神经内分泌表型[2]。可分为两种亚型:少细胞非内分泌型和具有神经内分泌特征的富于细胞型。混合亚型通常含有不同数量的IBC-NST或神经内分泌分化的肿瘤[1]。(2)乳腺浸润性小叶癌(invasive lobular carcinoma,ILC),伴细胞外黏液分泌:5%~15% ILC中可以产生细胞内黏液,但是乳腺ILC产生细胞外黏液的非常罕见的。在实践中可以看到印戒细胞和细胞内黏液是ILC的共同特征,而细胞外黏液的产生并不常见。文献回顾显示18例ILC伴细胞外黏蛋白生成[4-8],在活检材料上预测黏液性肿瘤可能起源于小叶,需要仔细的组织学/形态学评估。免疫组织化学P120(浆+)、E-cadherin(-)两项指标则能鉴别ILC。(3)黏液囊肿样病变伴非典型导管增生:黏液囊肿样病变的特征为充满黏液的囊状扩张的导管,常伴导管破裂和黏液外渗进入间质内。导管内衬上皮可以变扁或显示增生-异型增生-原位癌的增生改变谱系[9]。有些病例上皮细胞簇和细胞条索可从导管壁脱落,游离于黏液池内,很难与MC鉴别,特别是上皮细胞条索或细胞簇从导管原位癌导管壁上脱落时。支持黏液囊肿样病变伴上皮脱落的特征是上皮呈线状排列(类似于导管内衬上皮)和肌上皮细胞的存在,后者可能需要免疫组化染色才能证实。考虑到有些MC富含黏液而肿瘤细胞成分极少,在粗针穿刺活检标本中,如果含有黏液池,即使没有肿瘤细胞巢也不能排除MC的诊断[9]。
综上所述,IBC-NST伴黏液分泌较少见,临床易误诊。临床病理医生应提高对本病的认识,在遇到类似伴有细胞外黏液分泌的乳腺肿瘤患者时应想到IBC-NST伴黏液分泌的可能性,要对患者大体标本和镜下切片进行细致观察,做出正确诊断,避免误诊。然而,IBC-NST伴黏液分泌发病率极低,无论是乳腺超声、钼靶检查,还是大体肉眼检查,它的表现均与MC相似。而术中冰冻病理制片局限,不能很清晰的在显微镜下显示肿瘤细胞核的级别,这些因素均导致无法做出准确的病理诊断,这些都需要今后进一步研究找到更好的方法在术中冰冻病理检查来区别这两种肿瘤。
1 Wen HY,Desmedt C,Reis-Fiho JS,et al.Mucinous carcinoma.WHO Classification of Tunours of Breast,5th Edition.Lyon:IARC Press,2019:123-125.
2 Cserni G,Floris G,Koufopoulos N,et al.Invasive lobular carcinoma with extracellular mucin production-a novel pattern of lobular carcinomas of the breast.Clinico-pathological description of eight cases.Virchows Arch,2017,471:3-12.
3 Rakha EA,Masuda S,Allison KH,et al.Invasive breast carcinoma of no special type.WHO Classification of Tunours of Breast.5th Edition.Lyon:IARC Press 2019:102-109.
4 Burky MJ,Ray EM,Ollila DW,et al.Pleomorphic Invasive lobular carcinoma of the breast with extracellular mucin and her2 amplification.Breast Cancer (Auckl),2020,14:1178223420976383.
5 Gómez Macías GS,Pérez Saucedo JE,Cardona Huerta S,et al.Invasive lobular carcinoma of the breast with extracellular mucin:A case report.Int J Surg Case Rep,2016,25:33-36.
6 Boukhechba M,Kadiri H,El Khannoussi B.Invasive lobular carcinoma of the breast with extracellular mucin:case report of a new variant of lobular carcinoma of the breast.Case Rep Pathol,2018,2018:5362951.
7 Singh K,DiazGomez B,Wang Y,et al.Invasive lobular carcinoma with extracellular mucin:not all mucinous mammary carcinomas are ductal!.Int J Surg Pathol,2019,27:55-58.
8 Cserni G,Floris G,Koufopoulos N,et al.Invasive lobular carcinoma with extracellular mucin production-a novel pattern of lobular carcinomas of the breast.Clinico-pathological description of eight cases.Virchows Arch,2017,471:3-12.
9 李国霞,主编.丁华野,主译.腾晓东,审校.乳腺病理活检解读(第3版).北京:北京科学技术出版社,2019,8:343-349.